

 Аутокоагулограмма
и РАСК
Аутокоагулограмма
и РАСК
Остапенко А.А.

|
l ПО ДАННЫМ ВОЗ l |
Удельный вес лабораторных исследований составляет 75-90% от общего числа различных видов исследований В 60-70 % клинических случаев правильный диагноз пациенту |
 врачи устанавливают на основании
данных результатов лабораторных исследований
врачи устанавливают на основании
данных результатов лабораторных исследований
l Более 70 % врачебных решений принимается на основании полученных результатах лабораторных исследований
l В 65 % случаев результаты лабораторных исследований, выполненных по неотложным показаниям, приводят к коренному изменению терапии, что позволяет спасти жизни пациентов
Коагулограмма представляет собой очень важный анализ, который позволяет получать информацию о свертывании крови
•
 Этот анализ
необходим для того чтобы определить есть ли нарушения в сворачиваемости крови.
Этот анализ
необходим для того чтобы определить есть ли нарушения в сворачиваемости крови.
• Коагулограмма является обязательным анализом во время подготовки к планируемой операции.
• Еще одним важным предназначением
 коагулограммы
крови является то, что её результаты могут объяснить причинные факторы
кровотечений у беременных женщин.
коагулограммы
крови является то, что её результаты могут объяснить причинные факторы
кровотечений у беременных женщин.
• С помощью этого анализа врачи следят за состоянием крови у будущих матерей.
• Таким образом исследование крови на коагулограмму необходимо в тех ситуациях, когда пациента ожидают значительные потери крови.
• Комплексные обследования при таких заболеваниях как – варикоз, иммунодефицит, болезни печени, также включают коагулограмму.
• В ходе этого диагностического исследования (коагулограммы) проводится оценка преобразования жидкой крови в эластичный сгусток, которое осуществляется при переходе фибриногена (растворенного в плазме белка) в состояние нерастворимого фибрина.
• Анализ назначается при тромбозах, аутоиммунных заболеваниях, варикозном расширении вен, острых и хронических кровотечениях.
• Кроме того, он является обязательной частью профилактического обследования при подготовке к родам и оперативному лечению.
• Для исследования используется капиллярная или венозная кровь.
В медицинской практике анализ на свертываемость крови может иметь такие названия:
• - Коагулограмма.
• - Гемостазиограмма.
• - Анализ крови на гемостаз.
• Свертываемость крови – очень важный показатель так как, описывает то насколько организм защищен от кровотечений.
• Даже при самом маленьком порезе, тромбоциты в крови должны активизироваться и образовывать так называемую «пробку», для остановки крови.
• При отсутствии повреждений, тромбоциты не должны себя никак проявлять и закупоривать кровоток.
• Для того чтобы кровь нормально циркулировала по сосудам она должна быть жидкой и текучей.
 Свертываемость
крови может быть не только недостаточной, но и повышенной.
Свертываемость
крови может быть не только недостаточной, но и повышенной.
• Высокий уровень свертываемости может привести к инсульту или тромбозу.
Как подготовиться к сдаче анализа
• Еще раз отметим, что от точных данных гемостазиограммы может зависеть жизнь человека во время проведения операции.
•
Основные правила подготовки к коагулограмме:
• Запищу 8 . – 12 часов до анализа не рекомендуется принимать
• Можно только пить питьевую воду.
• Кофе, чай, алкоголь – запрещены.
• Постараться не нервничать и быть расслабленным во время сдачи анализа
•
• Перед самим анализом необходимо выпить 1 стакан чистой воды
• Если Вы в день анализа делали пробежку, или имели другие физические нагрузки, то 15 минут до анализа желательно посидеть в полном спокойствии
• Не забывайте также, что при приеме каких-либо медикаментозных средств, необходимо предупредить врача.
• Прием таблеток может влиять на результаты анализа.
При каких показаниях назначают коагулограмму
• Анализназначается на свертываемость пациенту при крови,таких показаниях:
• диагностика Заболевания печени.
•

• Ранее была выявлена склонность к образованию тромбов.
• Ранее пациент перенес инфаркт или инсульт.
• У пациента открылось кровотечение (маточное, послеоперационное и др.)
• Больному назначается лечение антикоагулянтами.
• https://youtu.be/86buh8A9B78
Почему нарушается коагуляция и каковы ее последствия
• Норма показателей системы гемостаза может быть превышена по таким патологическим причинам:
• Повышении уровня тромбоцитов при их избыточной выработке костным мозгом;
• Инфекционно-токсические и септические заболевания;
• Любые интоксикации, возникающие на фоне тяжелой патологии внутренних органов;
• Распространенное атеросклеротическое поражение сосудов;
• Врожденные и генетические отклонения факторов антикоагулянтной системы;
• Искусственные клапаны сердца и сосудистые протезы;
• Аутоиммунные заболевания;
• Эндокринная патология с нарушением обмена веществ в организме; • Застой крови при сердечной недостаточности и гиподинамии;
• Первая фаза ДВС-синдрома.
Показатели анализов свертываемости могут быть ниже, чем общепринятая норма. К этому приведут такие причины:
• Тромбоцитопения;
• Гемофилия и другие наследственные дефекты факторов свертывания;
• Гемолитическая анемия;
• Лейкоз;
• Декомпенсированная печеночная недостаточность при циррозе;
• Недостаточное количество кальция и витамина К в организме;
• Передозировка и лечение антикоагулянтами (гепарин, варфарин, препараты ацетилсалициловой кислоты);
• Последняя фаза ДВС-синдрома.
• Важно помнить!
• Повышенная свертываемость крови опасна ускоренным образованием тромбов в сосудах, что может стать причиной тромбозов артерий и вен внутренних органов, конечностей и головного мозга.
• Снижение свертываемости чревато повышенным риском массивных и профузных кровотечений!
• Исследование и правильная интерпретация данных анализов свертываемости крови позволяет определить все риски в отношении потенциальной возможности возникновения сосудистых заболеваний, а также контролировать эффективность используемых препаратов для разжижения крови и их дозировку.
Расшифровка показателей гемостазиограммы
• Анализ крови на свертываемость имеет большой список показателей.
• Расшифровывать его должны конечно специалисты, учитывая при этом всю совокупность показателей.
• Ниже перечислены основные показатели анализа крови на гемостаз.
• Аутокоагулограммой или аутокоагуляционным тестом называется относительно редко используемая методика исследования свертывающей системы.
• Для проведения анализа в особым образом обработанную кровь с равными промежутками в течение часа добавляют специфический реагент, каждый раз определяя свертываемость крови.
• По полученным данным вычерчивается график.
• Этот график отображает взаимосвязь и равновесие между свертывающей и противосвертывающей системы крови.
• При использовании сокращенной методики тестирование проводится в течение десяти минут.
• Чаще всего метод построения и анализа аутокоагулограммы применяют при длительном использовании гепарина или для диагностики гемофилии.
АУТОКОАГУЛОГРАММА (синоним – аутокоагуляционный тест),
autocoagulogramma, atis, n
• — графическое отражение динамики нарастания и последующего угасания тромбопластин-
тромбиновой активности в испытуемой плазме при ее рекальцификации в присутствии гемолизата эритроцитов исследуемого; при дефиците кофакторов свертывания и избытке быстро действующих антикоагулянтов уменьшается максимальная амплитуда восходящей части кривой, а при повышении медленно действующих антикоагулянтов круто снижается нисходящая часть кривой аутокоагулограммы.
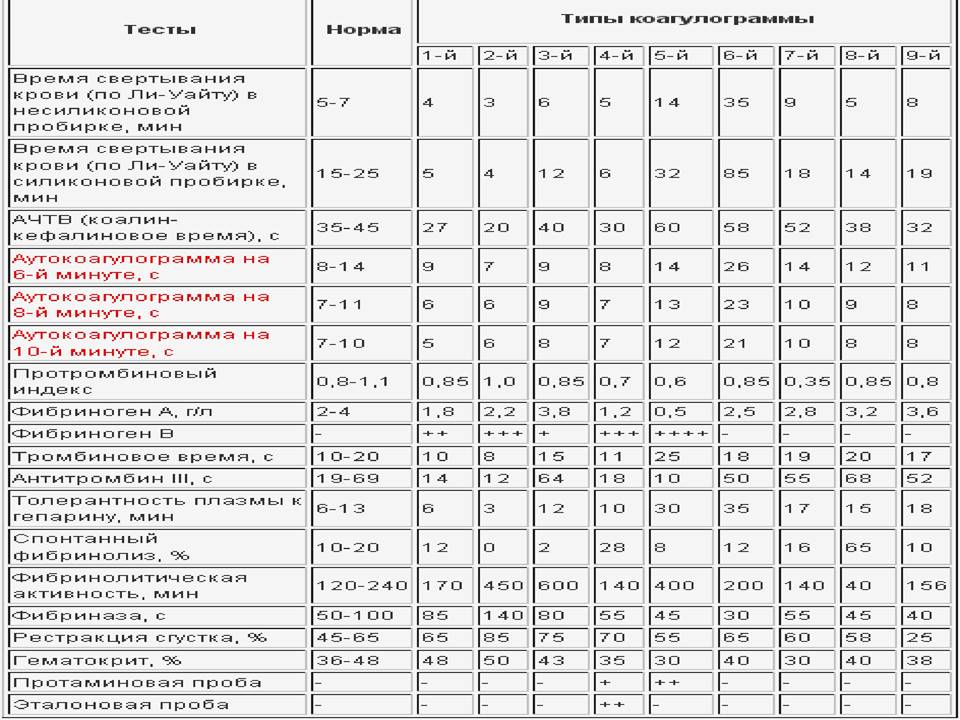
• Показатели основных типов коагулограмм:
Аутокоагулограмма на 10 мин.

РЕФЕРЕНТНЫЕ ЗНАЧЕНИЯ
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
7 |
10 |
сек |
Аутокоагулограмма на 6 мин
 |
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
8 |
14 |
сек |
Аутокоагулограмма на 8 мин.
 |
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
7 |
11 |
сек |
• Аутокоагуляционный тест.
• Стандартизированная методика, отражающая динамику нарастания, а затем инактивацию тромбиновой активности в исследуемой крови.
• Метод заключается в исследовании динамики образования и инактивации тромбина в разведенной в 20 раз и гемолизированной крови пациента при добавлении гипотонического раствора кальция хлорида.
• Стандартизация начальной фазы процесса свертывания крови достигается использованием гемолизата эритроцитов исследуемого.
• Гемолизированные эритроциты обеспечивают контактную и фосфолипидную активацию процесса свертывания (подобно каолину и кефалину при исследовании активированного частичного тромбопластинового времени). Таким образом, аутокоагуляционный тест оказывается чувствительным к нарушениям внутреннего механизма свертывания.
• Немедленно после взятия кровь стабилизируется цитратом натрия, после чего 0,3—0,5 мл ее отливают в отдельную пробирку для приготовления гемолизат - кальциевой смеси.
• Остальную кровь для получения плазмы центрифугируют при 1500 об/мин. 10 мин.
• Затем плазму разливают по 0,2 мл в 10 пробирок и помещают в водяную баню при 37°С; для приготовления гемолизат-кальциевой смеси в отлитую кровь добавляют СаС12.
• В каждую из пробирок с плазмой, находящейся в водяной бане, добавляют по 0,2 мл полученной гемолизаткальциевой смеси, последовательно через 2, 4, 6, 8, 10, 20, 30, 40, 50, 60 мин. от момента приготовления смеси.
• В каждой пробирке определяют время свертывания плазмы.
• Полученные результаты в секундах переводятся в процентные показатели по таблице.
• По данным АКТ вычерчивают аутокоагулограмму.
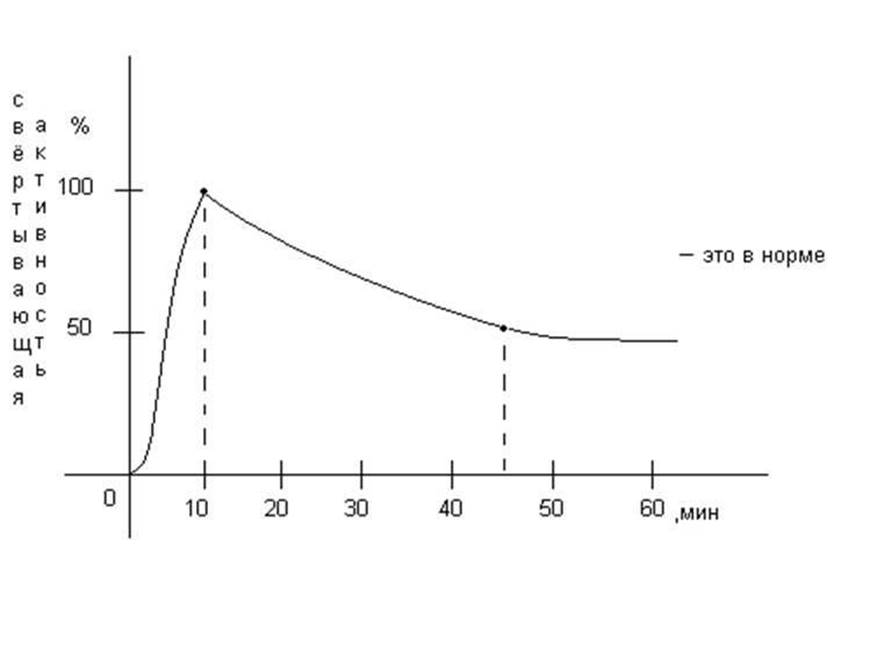
• Восходящая часть кривой АКТ отражает динамику нарастания и максимальную активность тромбопластина и тромбина в исследуемой крови.
• Нисходящая часть кривой характеризует скорость и интенсивность инактивации тромбина за счет действия AT-III и продуктов фибринолиза.
• Таким образом АКТ дает представление о состоянии как про- коагулянтного, так и антикоагулянтного звеньев свертывающей системы.
• Чтение результатов: А — свертывающая активность на 2-й минуте инкубации (в норме 15,4%).
• Максимальная активность — МА (100%). Т — время достижения 1/2 МА (3,7 мин), Т2— время достижения МА
(10 мин).
• Время удлиняется при дефиците плазменных факторов, участвующих в свертывании.
• Время свертывания на 10-й мин. — 10 секунд.
• На показаниях АКТ отражается активность XII, XI, IX, VIII, X, V, и II факторов, а также действие прямых антикоагулянтов и не отражается снижение активности VII фактора, участвующего во внешнем механизме образования протромбиназы.
• Показатель
А - Свертывающая активность на 2-й мин инкубации, %
Нормальные величины = 15,5 ± 3,0
Показатель
МА - Максимальная свертывающая активность, %
Нормальные величины = 100 ± 1,1
Показатель
T1 - Время достижения 1/2 максимальной активности, мин
Нормальные величины = 3,7 ± 0,2
Показатель
Т2 - Время достижения максимальной активности, мин
Нормальные величины = 9,5
Показатель
Т - Время от начала инкубации до момента, когда активность снижается до 1/2 МА Нормальные величины = 35
• Увеличение значений T1 и Т2, а также уменьшение А и МА свидетельствуют о гипокоагуляции, которая может быть обусловлена:
• •дефицитом факторов внутреннего
механизма свертывания (XII, XI, IX, VIII) •дефицитом факторов X и V (“проактиватора протромбина”)
• •дефицитом факторов конечного этапа коагуляции (I и II)
• •избытком ингибиторов тромбина (гепарин, антитромбин III и др.)
• Так называемые паракоагуляционные тесты (Внафтоловый, этаноловый, протаминсульфатный).
• Показывают образование хлопьев или сгустка в исследуемой цитратной плазме после добавления к ней соответствующего реактива (В-нафтол, протаминсульфат или 50% этанол) и характеризуют наличие в кровотоке комплексов фибрин-мономеров (т.е. нитей фибрина, образовавшихся после воздействия тромбина на фибриноген) с различными компонентами плазмы.
• Образование таких комплексов сопровождает процесс внутрисосудистого микросвертывания крови, что отражается и в названии – паракоагуляционные тесты.
• В норме продукты паракоагуляции не выявляются.
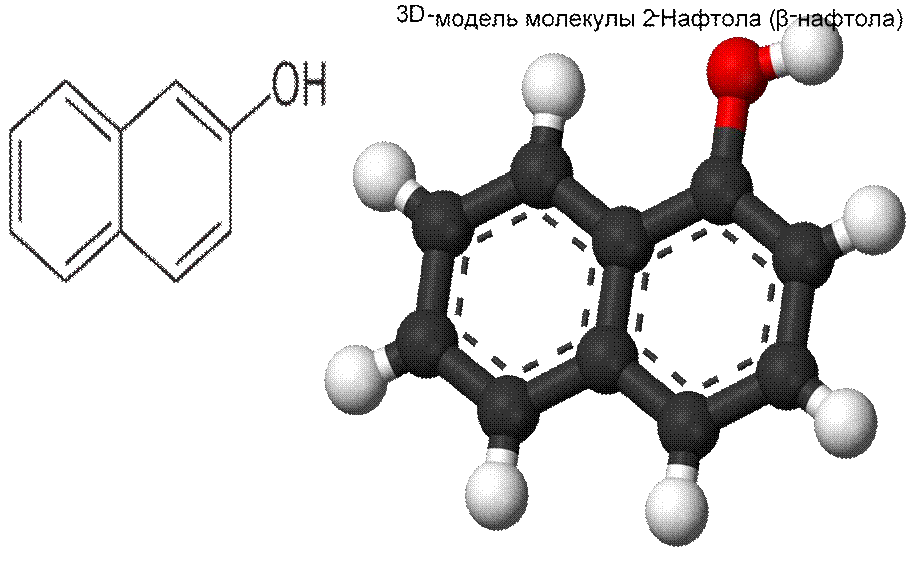 |
Бета-нафтоловый. Фибриноген В
• Бета-нафтоловый тест (прежнее название — определение фибриногена Б) недостаточно специфичен, поэтому в настоящее время применяется редко.
• Сущность его состоит в том, что к плазме крови добавляется раствор β-нафтола в 50 % этиловом спирте (5 капель на 1 мл).
• Если через 10 мин при встряхивании выпадает осадок в виде грубых хлопьев, проба считается положительной.
• Протаминсульфатный тест основан на осаждении ранних продуктов фибринолиза и части РФМК протаминсульфатом, получаемым из молок рыб.
• Тест достаточно специфичен, но для его проведения пригодны лишь некоторые виды протаминсульфата.
• Способности протаминсульфата инактивировать гепарин и вызывать паракоагуляцию не связаны между собой.
• В силу этого образцы протаминсульфата, используемые для паракоагуляциониого теста, должны предварительно тестироваться либо на растворе фибрин мономера, либо на нормальной плазме крови, к которой предварительно добавляется небольшое количество тромбина и стрептокиназы (либо только стрептокиназы).
• Если при этом тест становится положительным, то протаминсульфат пригоден для диагностического использования.
• Во многие фирменные диагностические наборы входит контрольная (референтная) плазма, дающая положительный результат протаминсульфатного теста. Ею пользуются для тестирования реактива.
• Следует учитывать, что с помощью этанолового и протаминсульфатного тестов выявляются разные компоненты фибриногенового пула, в связи с чем их результаты далеко не всегда совпадают друг с другом. Так, у одних больных с ДВС-синдромом положительны оба теста, у других — лишь один из них.
• Поэтому для более надежной диагностики необходимо выполнение обоих тестов.
• – показатель в оценки системы свертывания крови
(внутрисосудистого свертывания).
• Основные показания к применению: признаки ДВС-синдрома, склонность к тромбообразованию.
• Этаноловый тест относится к
«гельобразующим»/паракоагуляционным тестам.
• При добавлении к плазме крови, содержащей продукты РКМФ (растворимые комплексы мономеров фибрина), 50% этанола в ней образуется гелевидное образование (нити фибрина).
• Метод основан на неферментативном свертывании РКМФ.
• При добавлении к плазме, в которой содержатся РКМФ, 50% раствора этанола (1% раствора протамина сульфата – ПСТ-тест для определения ПДФ (продукты деградации фибрина)) из растворимых комплексов фибрин-мономера с продуктами расщепления фибриногена/фибрина и фибриногеном высвобождаются фибринмономеры, которые полимеризуются с образованием геля
(хлопьев/сгустка).
• Положительная проба с этанолом свидетельствует о наличии в плазме РКМФ.
• В нормальной плазме крови также присутствуют РКМФ, но их количество незначительно и сгустка не образуется.
• При развитии ДВС-синдрома (онкологические заболевания, шоковые состояния – особенно инфекционно-токсический шок, ожоги, отморожения, объемные операции, инфекции, акушерская патология, травмы, лейкоз, сепсис и др.) положительный этаноловый тест регистрируется уже на первой стадии ДВС-синдрома (фаза гиперкоагуляции), что свидетельствует об усилении фибринолиза.
• Следует учитывать, что в случае тяжелого течения заболевания и при существенном снижении количества фибриногена тест может быть отрицательным.
• В случае получения положительного теста целесообразно провести современные методы выявления продуктов деградации фибрина/фибриногена – «Продукты деградации фибрина (ПДФ)» ; «Растворимые комплексы фибринмономера (РКМФ)» ; «Д-димер» .
• Этаноловый тест — легковыполним, для проведения его к 0,4 мл исследуемой плазмы, стабилизированной раствором цитрата в смеси с аминокапроновой кислотой (для блокирования фибринолиза), добавляют 0,15 мл 50 % раствора этанола (концентрация проверяется спиртометром).
• Образование через 10 мин нежного сгустка свидетельствует о наличии в плазме крови РФМК.
• Тест специфичен, но позволяет выявить лишь часть РФМК (в основном — крупномолекулярных), дает положительный результат при ДВС, тромбозах и других видах тромбинемии.
• В III стадии ДВС на фоне выраженной гипофибриногенемии (менее 0,5—0,7 г/л), как и при гепаринизации, этаноловый тест часто становится отрицательным.
• ПРОЦЕДУРЫ
• -После венепункции набирают кровь в пробирку с цитратом натрия.
• -Место венепункции придавливают ватным шариком до остановки кровотечения.
• -При образовании гематомы в месте венепункции назначают согревающие компрессы.
• РЕФЕРЕНТНЫЕ ЗНАЧЕНИЯ • -В норме «отрицательно».
• -Проба расценивается как положительная, если через 1–10 мин в пробирке образуется гель.
• -Помутнение или появление небольшой зернистости является признаком отрицательной пробы (норма). • ОТКЛОНЕНИЯ ОТ НОРМЫ
• «Положительно».
• -Положительная проба с этанолом свидетельствует о наличии в плазме РКМФ.
• -Заболевания, сопровождающиеся развитием ДВС-синдрома.
• Ортофенантролиновый тест (ОФТ) — высокоинформативен, позволяет проводить качественное и количественное определение РФМК в плазме с небольшим количеством тромбоцитов (дополнительно центрифугируется 20 мин при 4000 об/мин).
• Для проведения теста пригоден только солянокислый ортофенантролин.
• Раствор ортофенантролина 0,033 М (0,78 %) смешивается при комнатной температуре в равных количествах (по 0,1 мл) с исследуемой плазмой на предметном стекле и при покачивании определяется время появления в смеси первых хлопьев.
• Учет ведется в течение 2 мин.
• Полученные результаты (в секундах) переводят с помощью калибровочной кривой в количество РФМК.
• Калибровочную кривую получают путем добавления разных концентраций фибринмономера, полученного по методу Радзевич—Ходоровой, к пулу плазмы крови здоровых людей (доноров).
• В норме хлопья появляются через 120 с; чем быстрее они появляются, тем больше РФМК содержится в исследуемой плазме.
• Тест более достоверен, чем этаноловый и протаминсульфатный.
Выявление РФМК по агглютинации эритроцитов, покрытых фибринмономерами (FM-test)
• Эритроциты человека I(O) группы покрываются фибрин-мономерами и используются в диагностикуме.
• Плазма крови на стекле смешивается с тестэритроцитами.
• Появление агглютинации (оценивается от + до +++) свидетельствует о наличии РФМК, взаимодействующих с фибрин-мономерами на поверхности эритроцитов.
• Тест высокочувствителен, позволяет выявить РФМК в концентрации выше 10 мг/мл.
• Раствор яда песчаной эфы или его коагулирующей фракции (эхитокс, экарин) полностью коагулирует фибриноген, все РФМК и ранние продукты фибринолиза, в связи с чем с его помощью можно оценивать общее количество коагулирующих компонентов фибриногенового пула в плазме крови и количество РФМК и заблокированного фибриногена, оставшихся после первичного свертывания в сыворотке, полученной после свертывания тромбином.
• Используется концентрация яда, которая вызывает коагуляцию нормальной плазмы за 20—30 с.
• При наличии РФМК в пробе с ядом в плазме крови выявляется большее количество фибриногена, чем в тесте с тромбином, а в сыворотке крови, полученной после свертывания 15секундным тромбином, при добавлении яда образуется второй сгусток, в который уходят все РФМК и связанный с ними заблокированный фибриноген, а также ранние ПДФ.
• Указанные феномены характерны для тромбинемии и массивного внутрисосудистого свертывания крови (ДВС-синдром, тромбоэмболии и др.), тогда как в сыворотке крови здоровых людей тест с ядом не выявляет РФМК и заблокированный фибриноген.
• После свертывания ядом фибриноген и его крупномолекулярные производные уже не обнаруживаются ни хроматографически, ни с помощью теста склеивания стафилококков.
• Помимо вышеуказанных, для определения РФМК и ранних продуктов расщепления фибриногена (или фибрина) плазмином могут применяться следующие тесты.
• Тест склеивания стафилококков (ТСС, стафилококковый клампинг-тест) — простой и высокоинформативный метод выявления в сыворотке РФМК и ранних продуктов фибринолиза (фрагментов X, а также связанного с ними заблокированного фибриногена).
• Основан на способности некоторых штаммов стафилококка (Neumann Д2S и др.) в силу наличия на их поверхности особого клампингфактора подвергаться агглютинации под влиянием остающихся в сыворотке, после свертывания РФМК и ранних ПДФ (фрагментов
X).
• Кровь для исследования берется на стабилизирующий раствор в смеси с аминокапроновой кислотой для предотвращения фибринолиза в пробирке.
• Тест выполняется на стекле или в планшетах на 74 гнезда при смешивании равных объемов диагностикума и исследуемой сыворотки крови в разведениях 1:2, 1:4, 1:8 и т. д.
• Учитывается конечное разведение, в котором еще определяется агглютинация.
• У здоровых людей содержание РФМК и ранних ПДФ в сыворотке не превышает 0,002 г/л (2 мкг/мл).
• Тест склеивания частиц латекса, нагруженных антителами анти-D, анти-E, антидимер D и др. (ПДФ-латекс тест), заключается в определении с помощью диагностических наборов перечисленных ПДФ по склеиванию частиц латекса при смешивании с разными разведениями исследуемой сыворотки.
I фаза плазменного гемостаза
(образование протромбиназы)
Активированное частичное тромбопластиновое время (АЧТВ).
•
![]() Показатель
указывает временной промежуток, за который образуется сгусток крови, после того
как плазма соединяется с хлоридом кальция и другими веществами.
Показатель
указывает временной промежуток, за который образуется сгусток крови, после того
как плазма соединяется с хлоридом кальция и другими веществами.
• Норма – 30 – 40 секунд.
![]()
![]()
![]()
• АЧТВ - один из наиболее ценных общих тестов для получения представления о системе свертывания крови.
• АЧТВ - тест, выявляющий исключительно плазменные дефекты внутренней системы активации Х фактора в I фазе (образование протромбиназы) свертывания крови.
• Удлинение АЧТВ отражает дефицит плазменных факторов (кроме VII и XIII) и наблюдается при их значительном (ниже 25-10%) снижении.
• Удлинение АЧТВ указывает на преобладание гипокоагуляции.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
25 |
35 |
сек |
![]()
• https://youtu.be/G6HzIdywmN4
• Фактор IX (Кристмас-фактор , антигемофильный глобулин В) относится к β-глобулинам, принимает активное участие в I фазе плазменного гемостаза.
• Фактор IX образуется в печени.
• Поэтому его содержание в крови больных гепатитами, циррозами печени, а также у принимающих производные дикумарина и индандиола снижается.
• В процессе свертывания крови фактор IX не потребляется.
• Определение фактора IX играет важнейшую роль в диагностике гемофилии В.
• С дефицитом фактора IX связывают большинство кровотечений при острых заболеваниях печени.
• Выработка фактора IX регулируется геном, расположенным на хромосоме Х, в локусе, отстоящем от гена ключевого фермента синтеза фактора VIII.
• Этот ген мутирует в 7-10 раз реже, чем ген фермента синтеза фактора VIII.
• Вследствие этого гемофилию А наблюдают существенно чаще (87-94% всех больных гемофилией), чем гемофилию В (врожденный дефицит фактора IX - болезнь Кристмаса) (8-15% больных).
• Приобретенный дефицит фактора IX обнаруживают при заболеваниях печени, болезни Гоше, у больных с нефротическим синдромом.
Норма
|
Все |
возраст |
референтны е значения мин. макс. |
ед.изм. |
|
|
|
все |
60 |
140 |
% |
• Фактор VIII свертывания плазмы - антигемофильный глобулин А - циркулирует в крови в виде комплекса из трех субъединиц, обозначаемых VIII-к (коагулирующая единица), VIII-Аг (основной антигенный маркер) и VIII-фВ (фактор фон Виллебранда, связанный с VIII-Аг).
• Cчитают, что VIII-фВ регулирует синтез коагуляционной части антигемофильного глобулина (VIII-к) и участвует в сосудисто-тромбоцитарном гемостазе.
• Фактор VIII синтезируется в печени, селезенке, клетках эндотелия, лейкоцитах, почках и принимает участие в I фазе плазменного гемостаза.
• Определение фактора VIII играет важнейшую роль в диагностике гемофилии А.
• Развитие гемофилии А обусловлено врожденным недостатком фактора VIII.
![]()
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
60 |
145 |
% |
• Фактор XI - антигемофильный фактор С - гликопротеид.
• Активная форма этого фактора (XIа) образуется при участии факторов XIIа, Флетчера и Фитцджеральда.
• Форма XIа активирует фактор IX. При дефиците фактора XI в коагулограмме удлинено время свертывания крови и АЧТВ.
• В клинической практике определение активности фактора XI используется, главным образом, для диагностики гемофилии С и для того, чтобы дифференцировать дефициты факторов XI и XII.
• Врожденную недостаточность фактора XI называют болезнью Розенталя, или гемофилией С.
• Это аутосомно-рецессивное наследственное заболевание.
• Кровоточивость в основном отмечают после травм и операций.
• Приобретенная недостаточность фактора XI возникает главным образом при ДВС-синдроме, приеме антикоагулянтов, внутривенном введении декстрана.
Норма
|
Все |
возраст |
референтны е значения мин. макс. |
ед.изм. |
|
|
|
все |
65 |
135 |
% |
• Фактор XII (Хагемана) - сиалогликопротеид, активизируемый коллагеном, контактом с чужеродной поверхностью, адреналином и рядом протеолитических ферментов (в частности, плазмином).
• Фактор XII инициирует внутрисосудистую коагуляцию, кроме того, фактор XIIа переводит прекалликреины плазмы в калликреины.
• При дефиците фактора XII увеличено время свертывания крови и АЧТВ без признаков кровоточивости.
• В клинической практике определение активности фактора XII используется главным образом для выявления его врожденного дефицита.
• Активный фактор XII служит активатором фибринолиза.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
65 |
150 |
% |
![]()
II фаза
плазменного гемостаза
(образование тромбина)
• МНООтношение плазмы – стандарт– Международное определения Нормализованное эффективности свертывания крови.
• В отличие от протромбинововго индекса, значение МНО практически не зависит от чувствительности реагентов, которые применяют в лаборатории.
• Показатель МНО зависит в первую очередь от активности некоторых белков крови – т.н. факторов свертывания; они вырабатываются в печени при участии витамина К и являются «мишенями» для воздействия лекарств – антикоагулянтов (варфарин, дабигатран).
• Таким образом, пациентам, применяющим непрямые антикоагулянты, очень важно периодически делать анализ МНО, норма которого при различных состояниях разнится.
• Результаты протромбинового времени (ПТВ) у здоровых индивидумов варьируют в зависимости от типа реагента - тканевого фактора (тромбопластина), используемого в разных лабораториях.
• Показатель МНО был введен в клиническую практику, чтобы стандартизировать результаты теста ПТВ.
• Производители реагента (тканевого фактора) для теста ПТВ обязаны указывать МИЧ (международный индекс чувствительности) для реагентов.
• МИЧ показывает активность тканевого фактора в данной произведенной партии реагента в сравнении со стандартизованным образцом.
• Значение МИЧ обычно между 1,0 и 2,0. МНО рассчитывается — как отношение ПТВ пациента к нормальному ПТВ, возведенное в значение МИЧ использованного при тесте реагента.
• МНО= (ПТВ пациента/ПТВ норма)МИЧ.
• Образец крови берется из вены на руке, иногда кровь берется из пальца.
• Если пациент получает антикоагулянтную терапию, образец должен быть собран до приёма ежедневной дозы антикоагулянта.
• Возможен экспресс самоконтроль, проводимый пациентами с помощью портативных аппаратов и тест полосок.
Некоторые антибиотики могут увеличить МНО.
• Барбитураты, оральные контрацептивы, заместительная гормональная терапия и витамин К (возможно, в виде поливитаминов или добавки к питанию) может уменьшить как протромбиновое время так и МНО.
• Некоторые пищевые продукты, такие как говядина и свиная печень, зеленый чай, брокколи, горох, капуста, репа, и соевые продукты, содержащие большое количество витамина К и могут изменить результаты (как правило в сторону понижения).
![]()
Норма
|
Все |
возраст |
референтные значения Мин . макс. |
ед.изм. |
|
|
|
все |
0.85 |
1.35 |
ЕД |
Медикаменты
|
|
название фактора |
влияние на МНО |
|
|
|
ВИКАСОЛ (VIKASOL) |
Понижение |
|
|
|
ФЕНОБАРБИТАЛ (PHENOBARBITAL) |
Понижение |
|

• Протромбиновоегемостаза и отражает время активность характеризует протромбинового I и II фазы плазменного комплекса
(факторов VII, V, X и собственно протромбина - фактора II).
• Определению протромбинового времени отводится ведущая роль в контроле за антикоагулянтной терапией, однако при таком контроле протромбиновое время зависит от чувствительности используемого для этих целей тромбопластина.
• Увеличение (повышение) протромбинового времени свидетельствует о склонности к гипокоагуляции и может зависеть от различных причин.
• Укорочение (уменьшение) протромбинового времени свидетельствует о склонности к гиперкоагуляции и может быть отмечено в начальных стадиях тромбоза глубоких вен нижних конечностей, при полицитемии, в последние месяцы беременности.
• Укорочение протромбированного времени вызывают следующие ЛС: меркаптопурин, пероральные контрацептивы.
![]()
|
Состояние |
|
ПТВ |
АЧТВ |
|
Время кровотечения |
Тромбоциты |
|
|
Уремия |
Не изменено |
Не изменено |
Удлинено |
|
Не изменено |
||
|
Врожденная афибириног енемия |
Удлинено |
Удлинено |
Удлинено |
|
Не изменено |
||
|
Дефицит фактора V |
Удлинено |
Удлинено |
Не изменено |
|
Не изменено |
||
|
Дефицит фактора X |
Удлинено |
Удлинено |
Не изменено |
|
Не изменено |
||
![]() РЕФЕРЕНТНЫЕ ЗНАЧЕНИЯ
РЕФЕРЕНТНЫЕ ЗНАЧЕНИЯ
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
до 1-го месяца |
13 |
18 |
сек |
|
|
от 1-го месяца |
11 |
15 |
сек |
Медикаменты
|
|
название фактора |
влияние на Протромбиновое время |
|
|
|
МЕРКАПТОПУРИН (MERCAPTOPURINE) |
Понижение |
|
Другие
|
|
название фактора |
влияние на Протромбиновое время |
|
|
|
Беременность (последний триместр) |
Понижение |
|
|
|
Оральные контрацептивы |
Понижение |
|
• Протромбиновый индекс - тест, который позволяет определить наличие 5-ти свёртывающих факторов крови (I, II, V, VII и X) и отношение времени плазмы пациента и свертывания нормальной плазмы, выраженное в %.
• Протромбиновый индекс рассчитывается как соотношение времени свёртывания плазмы пациента к времени свёртывания контрольной плазмы, выраженное в процентах.
• Протромбиновый индекс – норма составляет 95-105 %.
• В отличие от метода определения протромбина по Квику, показатель протромбинового индекса зависит в значительной степени от чувствительности используемых реактивов, особенно в области низких значений.
• 1. Протромбиновый индекс ниже нормы свидетельствует о гипокоагуляции (наличие склонности к кровотечениям) и может быть обусловлено:
• -Недостатком витамина К, который необходим для синтеза факторов свертывания крови (дефицит витамина К наблюдается при дисбактериозе и заболеваниях кишечника);
• -Приемом кровесвёртывающих препаратов;
• -Заболеваниями печени с нарушением синтеза факторов свертывания крови;
• -Врожденным дефицитом определенных факторов свертывания крови;
• -Выраженным наследственным или приобретенным дефицитом фибриногена в крови.
• 2. Протромбиновый индекс выше нормы свидетельствует о гиперкоагуляции и может быть обусловлен:
• - Врождённым недостатком II, V, VII, X факторов свёртывания крови. - приобретённым недостатком факторов свёртывания крови вследствие нефротического синдрома, амилоидоза, нарушениях функции печени при хронических заболеваниях.
• - дефицитом витамина К.
• - использованием в лечении антикоагулянтов непрямого действия.
• - присутствием ингибиторов свёртывания крови
(гепарина).
• - ДВС-синдром при онкологических заболеваниях - острых и хронических лейкозах.
• - применением некоторых лекарственных препаратов: антибиотиков, анаболических стероидов, слабительных средств, ацетилсалициловой кислоты (в больших дозах), никотиновой кислоты, хинидина, тиазидных диуретиков, хинина.
• - Кроме того, протромбиновый индекс выше нормы может наблюдаться при длительном приеме контрацептивов гормонального генеза.
• Анализ крови рекомендуется сдавать натощак в утренние часы; при сдаче крови в другое время необходимо воздержание от приема пищи в течение 6 часов; необходимо также сообщить медсестре о приёме лекарств, влияющих на свертывание крови.

Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
80 |
110 |
% |
• Фактор V (проакцелерин ) - белок, полностью синтезируемый в печени.
• В отличие от других факторов протромбинового комплекса (II, VII и X), его активность не зависит от витамина К.
• Он необходим для образования внутренней (кровяной) протромбиназы, активирует фактор X для превращения протромбина в тромбин.
• В случаях дефицита фактора V в различной степени нарушаются внешний и внутренний пути образования протромбиназы.
• В коагулограмме это проявляется увеличением протромбинового времени; АЧТВ и тромбиновое время остаются в пределах нормы.
• Определение активности проакцелерина используют для выявления его врожденного и приобретенного дефицита.
• Наследственный дефицит фактора V проявляется парагемофилией (болезнь Оврена).
• Активность фактора V заметно снижается при тяжелых формах острого вирусного гепатита и при переходе острого гепатита в хронический.
• При циррозе печени наблюдают отчетливое снижение содержания в плазме крови проакцелерина.
• При неосложненной механической желтухе активность фактора V снижается, но незначительно; при вторичном вовлечении в процесс печени происходит отчетливое уменьшение активности фактора V.

Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
60 |
150 |
% |
• Фактор VII (проконвертин , или конвертин) относится к α2-глобулинам и синтезируется в печени при участии витамина К.
• В основном участвует в образовании тканевой протромбиназы и превращении протромбина в тромбин.
• Период его полураспада составляет 4-6 ч (самый короткий период полураспада среди факторов свертывания).
• Врожденный недостаток фактора VII обуславливает развитие болезни Александера.
• Приобретенные формы гипопроконвертинемии возможны у больных с поражением печени, а также в результате действия непрямых антикоагулянтов.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
65 |
135 |
% |

III фаза плазменного гемостаза
(образования фибрина)
• Тромбиновое время - время , необходимое для образования сгустка фибрина в плазме при добавлении к ней тромбина.
• Оно зависит только от концентрации фибриногена и активности ингибиторов тромбина (АТIII, гепарин, парапротеиды) и оценивает как III фазу свертывания крови - образование фибрина, так и состояние естественных и патологических антикоагулянтов.
• Определение тромбинового времени чаще всего преследует следующие цели:
* контроль за гепаринотерапией, особенно при использовании гепарина с высокой молекулярной массой;
* контроль за фибринолитической терапией; * диагностика гиперфибринолитических состояний; * диагностика афибриногенемии и дисфибриногенемии.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
12 |
16 |
сек |
• Фактор XIII (фибрин-стабилизирующий фактор, фибриназа) относится к β2-гликопротеидам.
• Присутствует в сосудистой стенке, тромбоцитах, эритроцитах, почках, легких, мышцах, плаценте.
• В плазме находится в виде профермента, соединенного с фибриногеном. Фактор XIII характеризует III фазу свертывания крови: снижение или повышение активности фибриназы рассматривают как фактор геморрагического или тромботического риска.
• Врожденный дефицит фактора XIII наследуется по аутосомно-рецессивному типу преимущественно мужчинами и обусловливает возникновение болезни Лаки – Лорана.
• Приобретенный дефицит фактора XIII выявляется у больных с авитаминозом С, лучевой болезнью, лейкозами, циррозами, гепатитами, раком с метастазами в печень, лимфомой, с ДВС-синдромами, у перенесших адреналэктомию, после приема антикоагулянтов непрямого действия.
• Определяется время растворения сгустка плазмы в растворе мочевины после инкубации плазмы с монойодуксусной кислотой, блокирующей активность фактора XIII, и рекальцификации.
• Сгусток в норме лизируется в течение 70 ± 15 с, что принимается за 100%.
• Снижение активности фибриназы в крови сопровождается нарушением процесса образования нерастворимого фибрина, и возникает тенденция к кровоточивости.
•
• Повышение активности фибриназы, наоборот, дает плотный сгусток фибрина, резистентный к плазмину и антикоагулянтам.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
100 |
100 |
% |
Медикаменты
|
|
название фактора |
влияние на Фактор XIII (Фибринстабилизирующий фактор) |
|
|
|
АДРЕНАЛИН (ADRENALINE) |
Повышение |
|
Другие
|
|
название фактора |
влияние на Фактор XIII (Фибринстабилизирующий фактор) |
|
|
|
Послеродовый период |
Повышение |
|
|
|
Послеоперационный период |
Повышение |
|
• Фибриноген (фактор I) - белок, синтезируемый в основном в печени.
• В крови он находится в растворенном состоянии, но в результате ферментативного процесса под воздействием тромбина и фактора XIIIа может превращаться в нерастворимый фибрин.
• Фибриноген относится к белкам острой фазы, и его концентрация в плазме повышается при инфекции, воспалении, травме и стрессе.
• Синтез фибриногена стимулируют гормоны (инсулин, прогестерон), жирные кислоты и ПДФ.
• Тем не менее основным стимулятором синтеза фибриногена является секреция ИЛ-6 макрофагами и моноцитами в ответ на фагоцитоз ПДФ.
• Концентрация фибриногена в плазме крови повышена у курильщиков, больных сахарным диабетом.
• С повышением концентрации фибриногена увеличивается риск сердечно-сосудистых заболеваний.
• У женщин концентрация фибриногена выше, чем у мужчин, и у них более заметно его увеличение с возрастом.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
до 1-го месяца |
1.25 |
3 |
g/l (г/л) |
|
|
от 1-го месяца |
2 |
4 |
g/l (г/л) |
Другие
|
|
название фактора |
влияние на Фибриноген |
|
|
|
Послеоперационный период |
Повышение |
|
|
|
Послеродовый период |
Повышение |
|
|
|
Беременность (последний триместр) |
Повышение |
|
|
|
Курение |
Повышение |
|
• Ретракция кровяного сгустка.
• Под этим названием понимается процесс сокращения и уплотнения крови, а также выделение сыворотки сгустком после образования фибрина.
• Показатель представляет собой отношение 2х величин: объема выделенной сыворотки к объему взятой крови.
• Нормальные показатели ретракции кровяного сгустка составляют от сорока пяти до шестидесяти пяти процентов.
• 1. Отсутствие ретракции кровяного сгустка свидетельствует о геморрагическом синдроме при Верльгофовой болезни, однако известны и другие и заболевания, характерными для которых является отсутствие ретракции.
• К примеру: плеврит, пневмония, Брайтова болезнь, диабет, болезнь Банти, лейкемия и т.д.
• 2. Увеличенные показатели Р.к.с. свидетельствуют о:
- гиперфибриногенемии
- анемии
• 3. Пониженные показатели Р.к.с. свидетельствуют о: - тромбоцитопении
- эритремии, увеличении гематокрита
- болезни Верльгофа
- геморрагической алейкии Франка.
Норма
|
Все |
возраст |
референтны е значения мин. макс. |
ед.изм. |
|
|
|
все |
45 |
65 |
% |
• Тромботест — это скрининг состояния коагуляции.
• Определяется по интенсивности образования фибринового сгустка. I—III степени характеризуются образованием неполноценного рыхлого свободноплавающего сгустка.
• IV степень — сгусток оформлен и приклеен к стенке пробирки, при встряхивании пробирки свободно плавает в ней.
• V степень — сгусток заполняет весь объем пробирки, но может при встряхивании отделиться от стенки.
• VI степень — для отделения надо стеклянной палочкой отвести сгусток от стенки.
• VII степень — сгусток от стенки можно отделить только проволочной петлей, сгусток упруг и очень уплотнен.
• Нормальной считается IV—V степень.
• I, II, III — свидетельствуют о низкой свертывающей способности.
• VI, VII — о повышенной свертывающей способности.
• В первом случае есть угроза риска кровоточивости, во втором — угроза тромбоза в сосудах.
• Для изучения более глубоких дефицитов факторов свертывания используются стандартизированные методы определения коагуляционной активности

• Фибринолитическая активность – показатель системы свертывания крови.
• Основные показания к применению: ДВС-синдром, проявления гипокоагуляции и гиперкоагуляции.
• Образовавшийся в результате свертывания крови сгусток крови в дальнейшем подвергается лизису.
•
• Одним из методов определения скорости лизиса является "эуглобулиновый метод" определения фибринолитической активности, который отражает время растворения сгустка эуглобулинов, включающих и фибриноген, после добавления хлористого кальция/тромбина и осаждения исследуемой плазмы уксусной кислотой.
• Время лизиса в норме при таком методе - 3-4 часа.
• Процессы фибринолиза постоянно протекают в норме, претерпевая изменения при ряде патологических состояний.
• Плазмин гидролизует не только фибрин, но и циркулирующий фибриноген.
• Система фибринолиза включает такие основные компоненты как: плазмин, его неактивный предшественник – плазминоген, активатор плазминогена (урокиназа) и его ингибитор.
• Нарушение их соотношения приводит к патологической активации фибринолиза.
• В свернувшейся крови людей фибринолиз выражен в слабой степени из-за присутствия в крови ингибиторов фибринолиза.
• Поэтому часто реакцию проводят в эуглобулиновой фракции плазмы, когда фибриновый сгусток отделяют от ингибиторов фибринолиза.
• Метод основан на осаждении в кислой среде и при низкой температуре эуглобулиновой фракции, содержащей факторы свертывания и фибринолиза.
• Главным компонентом эуглобулиновой фракции является плазминоген, кроме того, в ней содержится около 25% фибриногена, протромбин и другие факторы свертывающей системы крови.
• Полученный осадок эуглобулинов растворяется.
• Фибриноген превращается в фибрин. Время от момента образования сгустка фибрина до его растворения выражает фибринолитическую активность крови.
• Эуглобулиновый лизис можно ускорить каолином – активатором фибринолиза. Тогда время лизиса эуглобулинового сгустка составляет 5-12 минут.
• Определение спонтанной фибринолитической активности занимает длительный срок и в норме составляет – 4-6 часов.
•
• Повышение фибринолитической активности свидетельствует о склонности к гипокоагуляции.
• Такое состояние и развитие первичного фибринолиза происходит при поражении тканей богатых активаторами плазминогена.
• Эти ситуации возникают при операциях на предстательной железе, печени, матки, легких или в результате их злокачественного перерождения.
• Это происходит также при развитии 3-ей, гипокоагуляционной, стадии ДВС-синдрома.
• Снижение фибринолитической активности является свидетельством преобладания процесса гиперкоагуляции, например, в 1-ой, гиперкоагуляционной, фазе ДВС-синдрома.
• Снижение активности возможно при инфаркте миокарда, злокачественных опухолях, при нормально протекающей беременности.
• Подготовка к диагностике
• - Следует объяснить пациенту, что целью исследования является выяснение причин нарушения свертывания крови. - Каких-либо ограничений в диете и режиме питания не требуется.
- Следует предупредить пациента, что для анализа потребуется взятие пробы крови, и сообщить, кто и когда будет делать венепункцию.
- Следует предупредить о возможности неприятных ощущений во время наложения жгута на руку и венепункции.
• Процедуры
• - После венепункции набирают кровь в пробирку с цитратом.
- Место венепункции придавливают ватным шариком до остановки кровотечения.
- При образовании гематомы в месте венепункции назначают согревающие компрессы.
• Референтные значения
• 1.Нормальное время растворения сгустка 3-5 часов. - Время растворения менее 3-х часов свидетельствует об увеличении фибринолитической активности.
- Время растворения более 5 часов свидетельствует о снижении фибринолитической активности.
- В присутствии каолина – в течение 5-12 минут.
• Факторы, влияющие на результат исследования
• Повышение фибринолитической активности может возникать после:
1. физической нагрузки.
2. длительного пережатия вены.
3. ускорение лизиса происходит после введения урокиназы, стрептокиназы, декстрана, клофибрата, аспарагиназы.
• Цель исследования
• -Диагностика состояний, связанных с явлениями гипо- и гиперкроагуляции.
-Дифференциальная диагностика стадий ДВС-синдрома.
• Отклонения от нормы
• 1. Повышение (склонность к гипокоагуляции):
1. 1.ДВС-синдром (3-я фаза).
1.2.Операции на печени, почках, матке, легких, предстательной железе.
1.3.Злокачественные новообразования предстательной железы, печени, легких.
1.4.Шок.
1.5.Лейкоз.
1.6.Гепатит, цирроз печени.
1.7.Снижение (склонность к гиперкоагуляции):
- ДВС-синдром (1-я фаза).
- Инфаркт миокарда.
- Злокачественные опухоли.
- Нормально протекающая беременность.
• При расщеплении волокон фибрина образуются фрагменты - D-димеры.
• При определении с помощью специфических антисывороток содержания D-димеров можно судить, в какой степени в исследуемой крови выражен фибринолиз, но не фиброгенолиз.
• Повышенное содержание D-димера - один из главных маркеров активации системы гемостаза, поскольку отражает как образование фибрина в исследуемой крови, так и его лизис.
• Период выведения D-димера из кровотока составляет 6 часов, что значительно выше других маркеров активации коагуляционного каскада.
• В связи с этим образцы плазмы крови нельзя хранить более
6 часов.
• Определение в плазме D-димера используется для исключения тромбоза любой локализации и диагностики ДВС-синдрома.
• Определение в плазме D-димера используется для исключения тромбоза любой локализации и диагностики ДВСсиндрома.
• Повышенные концентрации D-димера в плазме крови могут быть при ИБС, ИМ, злокачественных опухолях, заболеваниях печени, активном воспалительном процессе, инфекционных заболеваниях, обширных гематомах, при тромболитической терапии, беременности, у лиц старше 80 лет.
![]()
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
0 |
250 |
мкг/л |
ФАКТОРЫ ПОВЫШЕНИЯ И ПОНИЖЕНИЯ
Медикаменты
|
|
название фактора |
влияние на Dдимер |
|
|
|
ГЕПАРИН (HEPARIN) |
Понижение |
|
Другие
|
|
название фактора |
влияние на Dдимер |
|
|
|
Беременность |
Повышение |
|
|
|
Острые и хронические бактериальные, грибковые и паразитарные инфекции |
Повышение |
|
|
|
Активные воспалительные процессы |
Повышение |
|
• α2-АП - основной быстродействующий ингибитор плазмина.
• Он подавляет фибринолитическую и эстеразную активность практически мгновенно. α2-АП характеризует состояние системы ингибиторов фибринолиза.
• Определение α2-АП используют в комплексной оценке состояния плазминовой системы.
• При оценке содержания α2-АП нужно учитывать, что оно зависит и от содержания плазминогена, и от количества фибриногена в крови.
• Снижение концентрации α2-АП наблюдают при тяжелых гепатитах, циррозе печени, хронических тонзиллитах, ДВСсиндроме, тромболитической терапии стрептокиназой.
• Повышение концентрации α2-АП в крови возможно у больных сахарным диабетом, перенесших стрептококковую инфекцию, со злокачественными новообразованиями, острыми тромбозами, после оперативных вмешательств.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
80 |
120 |
% |
Другие
|
|
название фактора |
влияние на α2АП |
|
|
|
Злокачественные новообразования |
Повышение |
|
|
|
Послеоперационный период |
Повышение |
|
• Плазминоген (профибринолизин ) - неактивный предшественник фермента плазмина
(фибринолизина). Определение плазминогена имеет важнейшее значение для оценки состояния фибринолитической системы.
• Плазминовая система включает четыре основных компонента: плазминоген, плазмин, активаторы проферментов фибринолиза и его ингибиторы.
• Плазминоген превращается в плазмин под влиянием физиологических активаторов - веществ, активирующих фибринолиз.
• Они могут быть плазменного, тканевого и экзогенного (бактериального) происхождения.
• Тканевые активаторы образуются в ткани предстательной железы, легких, матки, плаценты, печени, сосудистой стенки.
• Активаторы плазминогена содержатся в секреторных жидкостях.
• Экзогенный активатор плазминогена бактериального происхождения активирует плазминоген, образуя с ним активный комплекс.
• Плазминовая система в основном предназначена для лизиса фибрина, хотя плазмин легко может разрушать фибриноген, факторы V, VIII и другие.
• Мощная антиплазминовая система защищает эти белки от действия плазмина, сосредотачивая его действие на фибрине.
• Под влиянием различных патологических процессов изменяются состояние плазминовой системы и продукция ее отдельных компонентов.
• В результате активации плазминовой системы нарушается гемостаз и довольно часто развивается геморрагический фибринолитический синдром.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
80 |
120 |
% |
Другие
|
|
название фактора |
влияние на Плазминоген |
|
|
|
Беременность (последний триместр) |
Повышение |
|
|
|
Новообразования |
Повышение |
|
|
|
Травмы |
Повышение |
|
|
|
Острые и хронические бактериальные, грибковые и паразитарные инфекции |
Повышение |
|
• ПДФ образуются в организме при активации системы фибринолиза, которая развивается в ответ на внутрисосудистое образование фибрина.
• ПДФ обладают антитромбопластиновым, антитромбиновым и антиполимеразным действием.
• У здорового человека концентрация ПДФ чрезвычайно низка.
• Обнаружение повышенного содержания ПДФ - ранний диагностический признак ДВС-синдрома.
• Определение ПДФ в плазме крови может быть диагностическим показателем закупорки сосудов, которую трудно определить клинически.
• Увеличение их количества бывает при легочной тромбоэмболии, ИМ, тромбозах глубоких вен, в послеоперационный период, при осложнениях беременности (отслойка плаценты, эклампсия), у больных с различными злокачественными новообразованиями, лейкозами, при острой и ХНП, обширных травмах, ожогах, шоке, инфекционных заболеваниях, сепсисе, коллагенозах, парапротеинемиях и др.
• Постоянное обнаружение ПДФ имеет большое значение в диагностике хронической формы ДВСсиндрома.
Норма
|
Все |
возраст |
референтны е значения мин. макс. |
ед.изм. |
|
|
|
все |
0 |
10 |
мг/л |
Другие
|
|
название фактора |
влияние на ПДФ |
|
|
|
Острые и хронические бактериальные, грибковые и паразитарные инфекции |
Повышение |
|
|
|
Тяжелый метаболический ацидоз и шок |
Повышение |
|
|
|
Ожоги (тяжелые) |
Повышение |
|
|
|
Обширные травмы, ожоги или крупные операции |
Повышение |
|
|
|
Злокачественные новообразования |
Повышение |
|
|
|
Осложнения беременности (отслойка плаценты, эклампсия) |
Повышение |
|
|
|
Послеоперационный период |
Повышение |
|
• Толерантность (устойчивость) плазмы к гепарину, характеризуя состояние свертывающей системы в целом, является в то же время косвенным показателем содержания тромбина.
• Исследование состоит в определении времени образования сгустка фибрина в плазмe, к которой добавлены гепарин и раствор хлорида кальция.
• У здорового человека это время равно 7-15 мин.
• Если образование сгустка происходит за период, превышающий 15 мин, то говорят о пониженной толерантности (устойчивости) плазмы к гепарину.
• Понижение толерантности плазмы к гепарину может зависеть от дефицита факторов V, VIII, X, XI, XII и наблюдается при заболеваниях печени (гепатит, цирроз), а также при использовании антикоагулянтов (гепарин, фенилин, варфарин).
• Образование сгустка за более короткий период (менее чем за 7 мин) свидетельствует о повышенной толерантности плазмы к гепарину и отмечается при наклонности к гиперкоагуляции (повышенной свертываемости крови).
• Состояние гиперкоагуляции наблюдается при сердечной недостаточности, предтромботических состояниях, в последние месяцы беременности, в послеоперационном периоде, при злокачественных новообразованиях.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
7 |
15 |
мин |
• Время от момента образования сгустка до его растворения отражает фибринолитическую активность крови.
• Спонтанный фибринолиз.
• У здоровых людей спонтанный фибринолиз колеблется в пределах от 10 до 20%.
• Увеличение спонтанного фибринолиза (более 30%) говорит об активации плазминовой системы; в результате нарушается гемостаз и, как правило, геморрагический фибринолитический синдром.
• Снижение спонтанного фибринолиза указывает на снижение фибринолитической активности крови.
• Время лизиса увеличивается при гиперкоагуляции,
• уменьшается: - при уменьшении фибриногена;
• - приеме никотиновой кислоты;
• - после венозного застоя;
• - при физической и психической нагрузке.
• ФИБРИНОЛИЗ СПОНТАННЫЙ (син. время лизиса разведенной крови), fibrinolysis spontanea — определяется временем лизиса сгустка разведенной 1:10 крови при 37 °С (разведение проводится для исключения влияния ингибиторов фибринолиза); норма лизиса 7-8 ч.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
10 |
20 |
% |
• Время лизиса эуглобулинового сгустка — это время с момента образования тромба до момента его растворения в плазме крови.
• К осажденной фракции плазмы добавляют тромбин для образования сгустка.
• Затем измеряют время, необходимое для его растворения.
• Фибринолитический потенциал плазмы зависит от состояния эуглобулиновой фракции плазмы, которая содержит около 25 % фибриногена, плазминоген, плазмин, активатор плазминогена, протромбин и другие факторы свертывающей системы крови и лишена антиплазминов.
• Ускоренный фибринолиз может наблюдаться при раке предстательной железы, циркуляторном коллапсе, дефиците альфа - 2 - антиплазмине, введении адреналина, операциях на легких и поджелудочной железе, пирогенных реакциях, акушерских осложнениях и других состояниях, вызывающих ДВС.
• Лизис быстрый и выраженный при первичном фибринолизе, но лишь минимальный или умеренный, либо вообще не наблюдается при состояниях, связанных с вторичным фибринолизом (например, заболеваниях печени).
• Время эуглобулинового лизиса зависит от содержания в крови фибриногена, плазмина и активаторов плазминогена и у здоровых людей в норме составляет 150-200 мин.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА РЕЗУЛЬТАТ ИССЛЕДОВАНИЯ
• 1. Длительно наложенный жгут, энергичное протирание области пункции или чрезмерное сжимание-
разжимание кулака (уменьшение времени растворения сгустка).
• 2. Гемолиз вследствие травматичной пункции вены или небрежного обращения с пробой крови.
• 3. Хранение пробы крови без охлаждения.
• 4. Тромболитическая терапия, декстран или клофибрат (уменьшение времени растворения сгустка).
• 5. Уменьшение(ускорение) времени лизиса: альтеплаза (t- активатор плазминогена), анистреплаза, аспарагиназа, клофибрат, декстран, стрептокиназа, урокиназа.
• Если фибринолитический потенциал плазмы уменьшен, эуглобулиновый лизис продолжается более 300 мин.
• Такое явление наблюдается у больных тромбозами, с предтромботическими состояниями, I-IV стадиями ДВСсиндрома, у страдающих геморрагическим васкулитом, сепсисом, токсикозами беременности.
• Замедление лизиса считают признаком предтромбоза, который отражает состояние гиперкоагуляции или способствует его развитию.
• При повышении плазминового потенциала, лизис эуглобулинов ускорен (продолжается менее 150 мин).
• Степень активации плазмина, как правило, отражает или интенсивность внутрисосудистого свертывания и защитную реакцию организма на угрозу образования тромбов (вторичный фибринолиз), или самостоятельное включение плазминовой системы ее активаторами в патологический процесс (первичный фибринолиз).
Время лизиса эуглобулиновых сгустков
(унифицированный метод) (метод Ковальского, Копека и Ниверовского)
• Принцип: Метод основан на осаждении в кислой среде и при низкой температуре эуглобулиновой фракции, содержащей факторы свертывания и фибринолиза.
•
• Полученный осадок эуглобулинов растворяется.
• Фибриноген превращается в фибрин.
• Время от момента образования сгустка фибрина до его растворения выражает фибринолитическую активность крови.
• Реактивы: 1. 0,1 М раствор оксалата аммония или щавелевокислого натрия;
• 2. Раствор борнокислого натрия (9,0 г NaCI и 1,0 г Na2B4O7 растворяют в 1 л дистиллированной воды);
• 3. Кислая вода: 1 мл 1 % раствора уксусной кислоты и 90 мл дистиллированной воды.
• 4. 0,025 М раствор СаСl2.
• Ход определения. 0,1 мл плазмы переносят в центрифужную пробирку и добавляют 1,8 мл кислой воды.
• При этом из плазмы выпадает эуглобулиновая фракция белка. Содержимое пробирки осторожно перемешивают и помещают пробирку в холодильник при + 4°С.
• Через 20 минут центрифугируют в течение 10 минут при 2000 об./мин. Надосадочную жидкость отсасывают.
• К осадку приливают 0,1 мл борнокислого натрия и ставят в термостат при 37°С на несколько минут до полного растворения.
• Приливают 0,1 мл CaCl2.
• Отмечают момент образования сгустка и вновь ставят в термостат до полного лизиса.
• Нормальные величины: сгусток лизируется в течение 150 - 220 и даже 260 минут.
Унифицированный метод определения фибринолитической активности методом лизиса эуглобулинов плазмы (по Е. Kowalski et al., 1959).
• Принцип: Время растворения сгустка, установленное по лизису эуглобулиновой фракции, отражает фибринолитическую активность плазмы, освобожденной от ингибиторов.
• Реагенты и оборудование:
• 1. 1,42 % раствор оксалата аммония или 1,34 % раствор оксалата натрия;
• 2. 1 % раствор уксусной кислоты;
• 3. боратный раствор (9 г хлорида натрия и 1 г бората натрия, которые растворяют в 1000 мл дистиллированной воды. Боратный раствор и раствор уксусной кислоты лучше хранить при 4°C до 6 мес); • 4. 0,025 М раствор хлорида кальция;
• 5. водяная баня на 37 °С.
• Ход определения:
• Кровь, взятую из вены, смешивают с антикоагулянтом в соотношении 9:1 и до центрифугирования хранят в бане со льдом.
• Центрифугируют 10 мин при 1500 об/мин.
• В пробирку наливают 0,5 мл плазмы и 8 мл дистиллированной воды, смешивают их и добавляют 0,15 мл 1 % раствора уксусной кислоты (рН смеси должен быть 5,3).
• Пробирку оставляют на 30 мин при +4 °С.
• Затем смесь центрифугируют со скоростью 1500 об/мин 5 мин, сливают надосадочную жидкость и удаляют остатки жидкости, опрокинув пробирку на фильтровальную бумагу.
• Осадок эуглобулинов растворяют в 0,5 мл боратного раствора.
• Две пробы раствора по 0,2 мл переносят в пробирки диаметром 10 мм и опускают в баню при 37 °С.
• Через 1 мин к каждой пробе добавляют по 0,2 мл раствора хлорида кальция. Через несколько минут образуется сгусток.
• Время окончания лизиса определяют по полному исчезновению (растворению) сгустка.
• Нормальные величины: 183—263 мин.
Оценка результатов и замечания по методу:
• Если уменьшен фибринолитический потенциал плазмы (вследствие нарушения активации плазминогена из-за недостатка его активаторов, замедления калликреин-кининовой активации, ингибиции фактора ХПа, уменьшения количества плазминогена), эуглобулиновый лизис продолжается более 300 мин.
• Такое явление наблюдается у больных тромбозами, с предтромботическими состояниями, III—IV стадиями ДВС-синдрома, у страдающих геморрагическим васкулитом, сепсисом, токсикозами беременности.
Оценка результатов и замечания по методу:
• Замедление лизиса считают признаком предтромбоза, который отражает состояние гиперкоагуляции или способствует его развитию.
• При повышении плазминового потенциала лизис эуглобулинов ускорен (продолжается менее 150 мин), когда активируется плазминоген вследствие увеличения как экзогенных (стрептококкокиназа, стафилококкокиназа, урокиназа, трипсинемия и др.), так и эндогенных (активаторы тканей, фактор ХПа, кинин, калликреин) активаторов.
• Степень активации плазмина, как правило, отражает или интенсивность внутрисосудистого свертывания и защитную реакцию организма на угрозу образования тромбов (вторичный фибринолиз), или самостоятельное включение плазминовой системы ее активаторами в патологический процесс (первичный фибринолиз).
• Первичный фибринолиз играет роль в развитии некоторых геморрагических состояний у пациентов акушерских, хирургических, урологических отделений.
• Поэтому он корригируется антифибринолитическими препаратами (ЭАКК, трасилолом, контрикалом, гордоксом и др.).
• Между тем больным со вторичным фибринолизом эти препараты, как правило, противопоказаны, у них фибринолиз нормализуется после введения гепарина.
• Нормальный замедленный или ускоренный эуглобулиновый лизис отражает активный потенциал плазминовой системы.
• Однако заключение о состоянии плазминовой системы в целом и ее роли в развитии геморрагий и тромбообразования невозможно, если не получены данные исследования спонтанного фибринолиза и активности ингибиторов плазмина, сопоставленные с клиническими данными больного.
• Лизис эуглобулиновой фракции плазмы необходимо определять в пределах 1—2 ч после взятия крови.
• Нужно очень тщательно удалять надосадочную жидкость со стенок пробирки: сразу же после сливания надосадочной жидкости стенки пробирки осушить свернутой в трубочку фильтровальной бумагой, не дотрагиваясь до осадка эуглобулинов, и еще раз “снять” остатки надосадочной жидкости другой фильтровальной бумагой, смоченной в дистиллированной воде.
• В надосадочной жидкости много ингибиторов плазминовой системы, поэтому ее незначительные капельки на стенках пробирки резко удлиняют лизис сгустка, искажая данные исследования.
• После образования сгустка пробирку нельзя встряхивать, так как иногда после незначительного встряхивания сгусток ретрагирует и резко удлиняется его лизис.
• Эуглобулиновыи лизис на 35—45 мин протекает быстрее в суховоздушном термостате, чем в водяной бане.
• Поэтому контрольные исследования у здоровых и у больных должны проводиться в одинаковых условиях.
• Эуглобулиновыи лизис можно значительно ускорить, добавив в систему активаторов фибринолиза (стрептокиназу, урокиназу и др.) или предварительно обработав плазму каолином.
• Разведенную эуглобулиновую фракцию можно переносить на фибриновые пластины для оценки интенсивности лизиса по площади лизируемого фибрина.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
160 |
240 |
мин |
• Содержание плазминогена в плазме крови может полуколичественно оцениваться путем добавления к эуглобулиновой фракции определенной дозы стрептокиназы.
• Согласно методике Слобожанкиной — Федоровой, подбирается такая активность стрептокиназы, которая обеспечивает лизис эуглобулинов за 9—11 мин, однако возможно использование больших ее концентраций (нормативные показатели выводятся в каждой лаборатории отдельно).
• При дефиците плазминогена время лизиса в данном тесте удлиняется в тем большей степени, чем меньше этого профермента.
• Параллельное исследование лизиса сгустков плазмы крови по той же методике при стимуляции процесса стрептокиназой позволяет по разнице полученных показателей оценить активность антиплазмина в исследуемой плазме крови, поскольку в эуглобулиновой фракции антиплазмина практически нет, а в коагулировавшей цельной плазме он имеется.
• Количество антиплазмина рассчитывается по коэффициенту
• (ПЛС—ЭЛС)/ЭЛС;
• где ПЛС — время лизиса сгустка плазмы в присутствии стрептокиназы,
• ЭЛС — время лизиса эуглобулинового сгустка в присутствии той же дозы стрептокиназы.
• Далее, пользуясь этим коэффициентом, определяют активность антиплазмина в процентах по предварительно составленной кривой разведения (полученной на смешанных образцах нормальной плазмы крови).
• Более точны и вместе с тем легко выполнимы методы исследования фибринолиза по расщеплению азофибрина, представляющего собой соединение фибрина, ковалентно связанного с хромогенным субстратом (азопептидом)
• Принцип метода состоит в том, что в три пробирки вносят по 10 мг азофибрина, смешивают с буфером (pH 7,4), после чего в две из них вносят по 0,15 мл исследуемой плазмы крови и дополнительно в одну из этих пробирок — 10000 Ед/мл стрептокиназы.
• После инкубации в течение 1 ч растворы фильтруют и фотометрируют на спектрофотометре при длине волны 440 нм или на медицинском колориметре при синем светофильтре.
• Плазминовая активность плазмы определяется в пробе без стрептокиназы по изменению оптической плотности фильтрата в сравнении с содержимым 3-й пробирки, а содержание в плазме плазминогена — в пробе со стрептокиназой.
• При инкубации же плазмина и исследуемой плазмы на том же субстрате определяется антиплазминовая активность.
• Контрольные показатели, полученные при исследовании нормальной плазмы крови, принимаются за 100 %.
• Таким образом, с помощью сравнительно небольшого набора простых лабораторно-функциональных методов можно получить представление о состоянии различных механизмов фибринолиза, содержании в плазме и освобождении из стенки сосудов плазминогена, его активаторов и ингибиторов.
• Как и при исследовании свертывающей системы крови, эти данные могут быть существенно дополнены иммунологическим определением компонентов системы фибринолиза и продуктов расщепления фибриногена и фибрина.
• В процессе внутрисосудистого свертывания крови и сопряженного с ним интенсивного фибринолиза происходит, с одной стороны, потребление и более или менее выраженное снижение уровня в крови ряда компонентов системы гемостаза, а с другой — появление их частей, осколков и метаболитов, которые в нормальной плазме крови отсутствуют или содержатся в небольшом количестве.
• Выявление таких «свидетелей» и маркеров активации внутрисосудистого свертывания и фибринолиза имеет важное диагностическое значение при ДВСсиндромах, тромбоэмболических заболеваниях и микротромбоваскулитах различного генеза
(инфекционного, иммунного, опухолевого и т. д.).
Время свертывания.
•
![]() Этот показатель
определяет интервал времени за который кровь перестает
течь при порезе.
Этот показатель
определяет интервал времени за который кровь перестает
течь при порезе.
• Можно сказать, что это время, за которое образовывается сгусток фибрина.
• Именно из-за него и останавливается кровь.
• В норме, для крови из капилляров это время составляет – 30 секунд – 5 минут.
• Для крови из вены – от 5 до 10 минут
• Существуют факторы, которые могут оказывать влияние на отклонения от нормы (их обязательно должен учитывать врач при расшифровке анализа).
• Это могут быть:
- Прием аспирина
- Применение средств гормональной контрацепции
- Обильные кровотечения - Гемофилия.
• Время свертывания крови - ориентировочный показатель многоступенчатого энзиматического процесса, в результате которого растворимый фибриноген переходит в нерастворимый фибрин.
• Данный показатель характеризует процесс свертывания в целом и не дает возможности выявить механизмы, ведущие к его нарушению.
• Время свертывания крови (по Сухареву) – это достаточно простой анализ крови, который берут из пальца.
• Сам по себе показатель свертывания нужен для оценки состояния энзимов, но он не является информацией о механизмах его нарушения.
• По сути метод Сухарева позволяет оценить интервал между забором крови и началом ее сгущения, точнее появление в ней фибрина (сгустка).
• Ранее в медицине использовалось более тридцати методик определения свертываемости, на сегодняшний день лаборатории применяют лишь два, самых надежных и информативных - по Сухареву и метод Ли-
Уайта.
• Метод Сухарева определяет время свертываемости крови только капиллярной, а метод Ли-Уайта – только венозной.
• В этом их различие, а в целом оба этих метода достаточно информативны и без них невозможно получить полную гомеостатическую картину.
• Подготовки к этому анализу не требуется, кроме того, что забор материала проводится с утра и натощак.
• Из жидкостей можно употреблять только воду, так как всевозможные соки, а также чай либо кофе могут исказить картину коагулограммы.
• Сама процедура занимает очень мало времени.
Как проводится коагулограмма, определяющая время свертывания крови (по Сухареву)?
• Материалом для исследования является небольшое количество крови из пальца пациента. Кровь помещается в специальный штатив, так называемый аппарат Панченкова.
•
• Материал набирается в специальный сосуд - капилляр, который наклоняется в заданном ритме то влево, то вправо под определенным углом. Секундомером засекается время, когда кровь перестает свободно перемещаться внутри сосуда, то есть начинает свертываться.
• Время свертываемости крови (по Сухареву) в норме составляет: начало образования фибрина от 30 до 120 секунд, окончание процесса от 3-х до 5-ти минут.
• Время свертывания крови (по Сухареву) – это одна из возможностей определить этапы сложного энзимного процесса, когда фибриноген, растворимые в обычной среде, переходит в нерастворимую форму, также этот временной показатель играет чрезвычайно важную роль в интерпретации коагулограммы в целом.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
0.5 |
5 |
мин |
• Ли — Уайта метод — время свертывания 1 мл венозной крови от ее забора до образования плотного сгустка.
• В основном проба используется для экспресс-диагностики наиболее тяжелых нарушений свертываемости крови.
• Существует несколько модификаций и вариантов проведения теста Ли-Уайта.
• В классическом варианте используется трехпробирочный тест.
• Возможно использования двухпробирочного а также однопробирочных (микро- и макрометод) вариантов. в настоящее время широко распространены однопробирочные макротесты в силиконизированных и несиликонизированных пробирках.
• Некоторые авторы отвергают их, настаивая на
"классических" двух- или трехпробирочных методиках.
• Для проведения анализа один миллилитр крови набирается в пробирку (обычную или силиконовую) и выдерживается при температуре 37 градусов.
• В норме, в несиликоновой пробирке, кровь сворачивается за 5-7 минут.
• Забор осуществляется широкой иглой в парафинированный шприц или самотеком.
• Образование сгустка определяется путем покачивания пробирки на 60-70 град.
Время свертывания крови простейший общий коагуляционный тест, выявляющий наиболее грубые нарушения в системе свертывания крови.
• Удлинение времени свертывания может быть связано с выраженным дефицитом одного или нескольких факторов свертывания либо с избытком в крови антикоагулянтов (гепарина и др.).
• В наибольшей степени на показаниях теста отражается дефицит факторов, участвующих во внутреннем механизме образования протромбиназы (XII, XI, IX и VIII факторов), а также фибриногена.
• Однако данная проба выявляет наиболее тяжелые формы такой патологии, поскольку при уровне VIII, IX и других факторов выше 4% нормы, время свертывания становится, как правило, нормальным.
• Поэтому данный тест не пригоден для выявления легких форм гемофилии, для контроля достаточности заместительной терапии и предоперационной подготовки больных.
• Увеличение времени свертывания крови отмечается при беременности (физиологическое), постгеморрагической анемии, тромбоцитопатиях, тромбостении, лейкозах, циррозе печени, гипо- и апластических состояниях, тромбоцитопенической пурпуре, ангиогемофилии, дефиците плазменных факторов (афибриногенемии, гемофилии А и В, протромбинемии, гипоакцелеринемии, снижении содержания фактора VII и др., отравлении веществами, вызывающими асфиксию (фосгеном, ипритом), снижении сопротивляемости капиллярной стенки к травме, длительном применении некоторых лекарственных средств (ацетилсалициловой кислоты).
• Уменьшение времени свертывания крови наблюдается при гемофилии, апластической анемии.
•
При диссеминированном внутрисосудистом свертывании крови (тромбогеморрагических синдромах) тест выявляет вначале кратковременную гиперкоагуляцию (немедленное свертывание крови в игле либо на протяжении первой минуты в пробирке), а затем длительный период гипокоагуляции, вплоть до полной несвертываемости крови.
•
• По точности и воспроизводимости она лучше других методов исследования времени свертывания крови , но по чувствительности намного уступает современным стандартизированным методикам исследования гемокоагуляции.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
5 |
7 |
мин |
• Ли — Уайта метод — время свертывания плотного сгустка1 мл венозной. крови от ее забора до образования
• В основном проба используется для экспресс-диагностики наиболее тяжелых нарушений свертываемости крови.
• Существует несколько модификаций и вариантов проведения теста Ли-Уайта.
• В классическом варианте используется трехпробирочный тест.
• Возможно использования двухпробирочного а также однопробирочных (микро- и макрометод) вариантов. в настоящее время широко распространены однопробирочные макротесты в силиконизированных и несиликонизированных пробирках.
• Некоторые авторы отвергают их, настаивая на
"классических" двух- или трехпробирочных методиках.
• Для проведения анализа один миллилитр крови набирается в пробирку (обычную или силиконовую) и выдерживается при температуре 37 градусов.
• В норме, в несиликоновой пробирке, кровь сворачивается за 5-7 минут. Забор осуществляется широкой иглой в парафинированный шприц или самотеком.
• Образование сгустка определяется путем покачивания пробирки на 60-70 град.
• Время свертывания крови простейший общий коагуляционный тест, выявляющий наиболее грубые нарушения в системе свертывания крови.
• Удлинение времени свертывания может быть связано с выраженным дефицитом одного или нескольких факторов свертывания либо с избытком в крови антикоагулянтов (гепарина и др.).
• В наибольшей степени на показаниях теста отражается дефицит факторов, участвующих во внутреннем механизме образования протромбиназы (XII, XI, IX и VIII факторов), а также фибриногена.
• Однако данная проба выявляет наиболее тяжелые формы такой патологии, поскольку при уровне VIII, IX и других факторов выше 4% нормы, время свертывания становится, как правило, нормальным.
• Поэтому данный тест не пригоден для выявления легких форм гемофилии, для контроля достаточности заместительной терапии и предоперационной подготовки больных.
• Увеличение времени свертывания крови отмечается при беременности (физиологическое), постгеморрагической анемии, тромбоцитопатиях, тромбостении, лейкозах, циррозе печени, гипо- и апластических состояниях, тромбоцитопенической пурпуре, ангиогемофилии, дефиците плазменных факторов (афибриногенемии, гемофилии А и В, протромбинемии, гипоакцелеринемии, снижении содержания фактора VII и др., отравлении веществами, вызывающими асфиксию (фосгеном, ипритом), снижении сопротивляемости капиллярной стенки к травме, длительном применении некоторых лекарственных средств (ацетилсалициловой кислоты).
•
Уменьшение времени свертывания крови наблюдается при гемофилии, апластической анемии.
• При диссеминированном внутрисосудистом свертывании крови (тромбогеморрагических синдромах) тест выявляет вначале кратковременную гиперкоагуляцию (немедленное свертывание крови в игле либо на протяжении первой минуты в пробирке), а затем длительный период гипокоагуляции, вплоть до полной несвертываемости крови.
•
• По точности и воспроизводимости она лучше других методов исследования времени свертывания крови , но по чувствительности намного уступает современным стандартизированным методикам исследования гемокоагуляции.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
15 |
25 |
мин |

• Точно рассчитать необходимую дозу гепарина позволяет методика определения времени активированного свертывания.
• Принцип метода состоит в активации процесса свертывания вследствие контакта крови с диатомной (инфузорной) землей.
• При этом происходит активация фактора XII(Jobes D.K., 1981).
• Вместо диатомной земли фирмы 'Sigma' (США) можно использовать модифицированный метод определения ВАС с применением отечественного заменителя инфузорной земли (типа 'Кизельгур' Ульяновского месторождения ТУ-533-73).
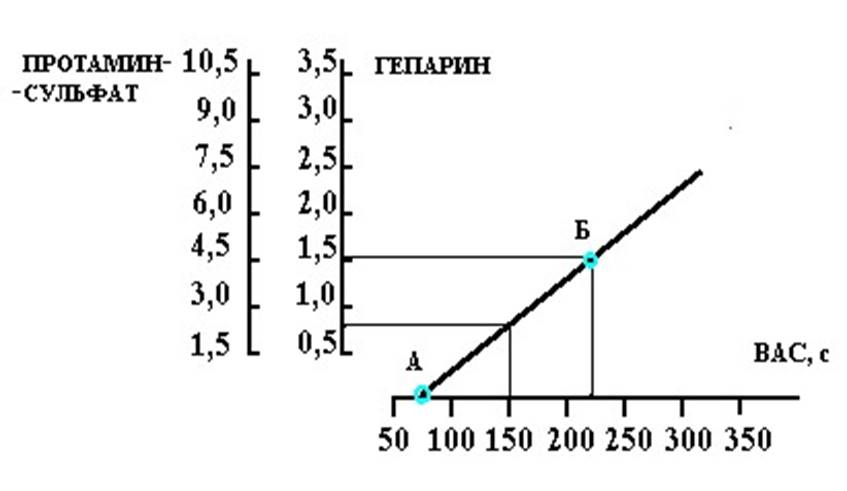
• Для корректировки уровня гепаринизации и расчета дозы протамин-сульфата строится график.
• На оси ординат откладывается количество гепарина в мг на кг массы тела больного.
• На параллельной оси - необходимое для нейтрализации гепарина соответствующее количество протамин-сульфата; на оси абсцисс – величина времени активированного свертывания (ВАС, сек), полученная до введения гепарина.
• Сначала на график наносится исходное значение ВАС, полученное до введения гепарина (точка А).
• Через 10 минут после введения гепарина (150 мг на кг массы тела больного вновь определяется ВАС и на графике отмечается точка Б, полученная при пересечении значения ВАС и количества введенного гепарина.
• Точки А и Б соединяются между собой прямой, которая затем используется для контроля за уровнем гепарина.
• Для определения ВАС в пробирку, содержащую инфузорную землю (мг), и находящуюся в термостате при температуре 37 градусов по C, добавляют мл крови больного.
• Кровь в пробирке постоянно перемешивают, осуществляя вращение пробирки вдоль ее продольной оси.
• ВАС фиксируют по секундомеру в момент появления на стенках пробирки в процессе ее вращения продолговатых тянущихся тромбов.
• Нормальные значения ВАС составляют 70-100 сек. для проведения экстракорпоральной детоксикации ВАС поддерживают на уровне 180-200 секунд.
• В процессе проведения экстракорпоральной перфузии из точки, обозначающей величину ВАС в данный момент, поднимают перпендикуляр (условный пример изображен пунктирной линией) до пересечения с линией АБ.
• После этого находится точка на оси ординат, соответствующая уровню гепарина в данный момент.
•
![]() Расстояние
от этой точки до дозы гепарина в 150 мг определяет то количество гепарина,
которое надо ввести больному для поддержания ВАС в необходимых для успешного
продолжения экстракорпоральной детоксикации в пределах (180-200 сек).
Расстояние
от этой точки до дозы гепарина в 150 мг определяет то количество гепарина,
которое надо ввести больному для поддержания ВАС в необходимых для успешного
продолжения экстракорпоральной детоксикации в пределах (180-200 сек).
• Динамика времени активного
• свертывания при
• фильтрационном обменном
• плазмаферезе
• Относится к методам оценки тромбоцитарного звена гомеостаза
• Метод состоит в измерении времени от момента нанесения стандартного повреждения кожи до остановки вызванного им кровотечения из мелких подкожных сосудов. Время кровотечения удлиняется при падении числа тромбоцитов <100 • 10^9/л, либо при их функциональном дефекте.
• Метод Айви: на плечо накладывают манжету сфигмоманометра и, в течение всего исследования, поддерживают в ней давление = 40 мм/рт. ст.
• На верхней трети предплечья наносят ланцетом 3 поперечных прокола глубиной в 3 мм.
• Засекают время.
• Стараясь не касаться ранок, промакивают кровь фильтровальной бумагой каждые 30 с до остановки кровотечения.
• Рассчитывают среднее время кровотечения по трем ранкам.
Тест более чувствителен и точен, чем проба Дъюка, и определяет время кровотечения при повышенном венозном давлении.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
2.5 |
7 |
мин |
Продолжительность кровотечения по Дьюку.
•
![]() Этот
показатель указывает время, которое будет длиться кровотечение из пальца
при уколе специальным ланцетом.
Этот
показатель указывает время, которое будет длиться кровотечение из пальца
при уколе специальным ланцетом.
• Делается прокол пальца на 4 мм, после чего выступившую каплю крови убирают при помощи бумаги, без соприкосновения с пальцем.
• Засекается время до полной остановки выделения крови из капилляров.
• Время кровотечения характеризует эластичность кровеносных сосудов и их способность к сокращению при травме, а также состояние тромбоцитарной системы
(способность к адгезии и агрегации).
• Практическое значение имеет удлинение времени кровотечения.
РЕФЕРЕНТНЫЕ ЗНАЧЕНИЯ
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
2 |
3 |
мин |
Сосудисто-тромбоцитарный (первичный) гемостаз
Сосудистый компонент гемостаза
• Отступив на 1,5-2 см вниз от ямки локтевой вены, очерчивают круг приблизительно 2,5 см в диаметре.
• На плечо накладывают манжетку тонометра и создают давление 80 мм рт.ст.
• Давление поддерживают строго на одном уровне в течение 5 мин.
• В очерченном круге подсчитывают все появившиеся петехии.
• У здоровых лиц петехии не образуются или их не более 10 (отрицательная проба жгута).
• При нарушении резистентности стенки капилляров количество петехий после проведения пробы резко возрастает.
• Собирают под ключицей кожу в складку и делают щипок.
• У здоровых людей никаких изменений на коже не возникает ни сразу после щипка, ни через 24 часа.
• Если резистентность капилляров нарушена, на месте щипка появляются петехии или кровоподтек, особенно отчетливо видимые через 24 часа
Сосудисто-тромбоцитарный
(первичный) гемостаз
Показатели, характеризующие тромбоцитарный компонент гемостаза:
1. Определение длительности кровотечения по Дуке
2. Подсчет количества тромбоцитов в крови
3. Определение агрегации тромбоцитов с АДФ
4. Определение агрегации тромбоцитов с коллагеном 5. Определение агрегации тромбоцитов с адреналином
6. Определение агрегации тромбоцитов с
ристоцетином (определение активности фактора фон Виллебранда)
PLT
• Тромбоциты - форменный элемент крови диаметром 2-4 мкм.
• Продолжительность жизни тромбоцитов составляет 7-10 дней.
• Тромбоциты выполняют ангиотрофическую, адгезивно-агрегационную функции, участвуют в процессах свертывания крови и фибринолиза, обеспечивают ретракцию кровяного сгустка.
• Они способны переносить на своей мембране циркулирующие иммунные комплексы (ЦИК), поддерживать спазм сосудов.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
новорожденные |
99 |
421 |
*10^9/л |
|
|
старше 10 дней и взрослые |
180 |
320 |
*10^9/л |
Другие
|
|
название фактора |
влияние на PLT |
|
|
|
Менструации |
Понижение |
|
Адгезия тромбоцитов.
• Характеризует способность тромбоцитов прикрепляться к стенке сосуда с повреждениями.
• Норма индекса – 20 – 50%.
• Агрегация тромбоцитов.
•
![]() Показывает насколько
тромбоциты способны соединяться между собой.
Показывает насколько
тромбоциты способны соединяться между собой.
• Норма – 0 – 20%.
• Усиленная агрегация может свидетельствовать об атеросклерозе, сахарном диабете, инфаркте или тромбозах.
• При активации тромбоцитов возникает однотипная реакция, завершающаяся активацией фосфолипазы.
• В результате мембрана клетки становится податливой и может вступать в контакт с соседними клетками.
• Вследствие этого тромбоциты могут агрегировать друг с другом и образовывать тромбоцитарный тромб.
• Активирование тромбоцитов — очень важный этап гемостатического процесса, ибо он лежит в основе как нормального гемостаза, так и патологического образования тромбов и диссеминированного внутрисосудистого свертывания.
• Постоянное избыточное активирование тромбоцитов — один из существенных этапов атерогенеза и сосудистых поражении.
• Вместе с тем из-за нарушения активации тромбоцитов, замедления или прекращения адгезии и агрегации, усиления дезагрегации возникают тяжелые геморрагии.
• Активация тромбоцитов главным образом связывается с приобретением пластинками способности к полноценным адгезии и агрегации.
• Агрегация тромбоцитов может быть обратимой и необратимой.
• Агрегация обратимая непосредственно трансформируется в агрегацию необратимую.
• Агрегация быстрая необратимая, когда на тромбоциты действуют тромбин, а также коллаген и АДФ в высоких концентрациях.
• Последние тоже увеличивают выведение Са2+ в цитоплазму.
• Наиболее распространенные способы оценки агрегации тромбоцитов заключаются в исследовании скорости и степени уменьшения оптической плотности (увеличения светопропускающей способности) тромбоцитарной плазмы при перемешивании с индукторами агрегации (при изучении спонтанной агрегации они не добавляются).
• Образование агрегатов тромбоцитов под действием стимуляторов может быть оценено также визуально, или с помощью микроскопа.
• Качественный макроскопический метод
• Принцип: Определяется визуально наличие или отсутствие агрегатов тромбоцитов в пробирке, где исследуемая тромбоцитарная плазма перемешивается со стимулятором агрегации.
• Реактивы: 1. 3,8 % раствор цитрата натрия.
2.
3. 0,85 % раствор хлорида натрия или буфер Михаэлиса, рН 7,35 (Веронал-ацетатный буфер Михаэлиса (пропись Оврена-Коллера): раствор А-диэтилбарбитуровокислый натрий — 7,35 г, ацетат натрия — 4,86 г, дистиллированная вода — 250 мл; буфер: раствор А — 250 мл, 4,25 % раствор натрия хлорида — 200 мл; 0,1 моль/л раствор НС1 — 217 мл, дистиллированная вода — 683 мл).
• Оборудование: 1. Водяная баня на 37 °С. 2. Секундомер.
• Материал для исследования:
• Тромбоцитарная плазма, лучше со стандартным содержанием тромбоцитов (250000 в 1 мкл). За 7-10 дней до обследования лекарственные препараты отменяют, так как многие из них (дипиридамол и его производные, ацетилсалициловая кислота и ее производные, индометацин, гироксихлорохин, фенилбутазон, сульфин-пиразон, низкомолекулярные декстраны, трициклические антидепрессанты и др.) угнетают агрегацию тромбоцитов.
• Ход определения:
• Набирают в пробирку 0,2 мл плазмы и ставят ее в водяную баню при 37 °С. Через 1 мин добавляют 0,1 мл раствора АДФ и немедленно включают секундомер. Покачивая или потряхивая пробирку, отмечают время образования в смеси крупных агрегатов тромбоцитов.
• Нормальные величины: 10-60 с.
• Клиническое значение: При тромбастении Гланцманна агрегация тромбоцитов не наступает.
• Примечание:
• Исследование агрегации тромбоцитов совместно с некоторыми другими методами позволяет выявить формы нарушений функций тромбоцитов (табл. 1).
• Макроскопическим методом может быть исследована также агрегация под действием коллагена (в конечных концентрациях 20-50 мкг/мл), ристоцетина (ристомицина) и бычьего фибриногена (оба в конечных концентрациях 1-1,5 мг/мл).
• В случае нарушения реакции высвобождения тромбоцитов агрегация не развивается при перемешивании с коллагеном; для болезни
Виллебранда характерен дефект ристомицин-агрегации; болезнь Бернара — Сулье распознается по отсутствию одновременно ристомицин- и фибриноген-агрегации.
Наиболее частые формы врожденных нарушений функций тромбоцитов
|
Тромбастения Нарушена Нарушена Гланцманна |
Нарушена |
Нарушена |
Норм. |
Норм. |
Нарушена |
|
Аспирино- Норм. или подобный Норм. нарушена синдром |
" |
" |
" |
" |
Норм. |
|
Болезнь (недостаточн Нарушена " ость) пула хранения |
" |
" |
" |
" |
" |
|
Болезнь (синдром) Норм. Или " Бернара - Нарушена Сулье |
Норм. Или Нарушена |
Норм. |
Нарушена |
Нарушена |
" |
|
Болезнь (синдром) |
Ретенция тромбо- цитов |
АДФ, адреналина
Первая Вторая волна волна |
Коллагена |
Бычьего фибри- ногена |
Ристо- цетина (ристо- мицина) |
Ретр акция сгустка |
Агрегация под действием
![]()
Болезнь
(синдром) " Норм. Норм. " Норм. " "
Виллебранда
Аггристин-тест
• Реактивы и оборудование: 1. растворы аггристина 12 и 15 мг/мл; 2. часовые стекла.
• Материал для исследования: богатая тромбоцитами цитратная плазма
• Ход определения: К 0,45 мл богатой тромбоцитами плазмы на часовом стекле добавляют 0,05 мл раствора аггристина, и, постоянно премешивая, начинают отсчет времени до появления видимых агрегатов ("симптом снежного вихря").
• Для первого исследования достаточно использовать раствор аггристина концентрацией в 12 и 15 мг/мл.
• В сомнительных случаях целесообразно приготовить полный ряд растворов.
• Во всех случаях тест следует начинать с исследования контрольной плазмы, богатой тромбоцитами, которая смешана с раствором аггристина наибольшего разведения.
• Необходимо проводить два параллельных исследования.
• Для реакции достаточна комнатная температура.
Оценка результатов:
• У страдающих болезнью Виллебранда агрегаты не возникают или образуются значительно позже.
• Он меньше, чем агрегаты контрольной плазмы.
• При разнице в 10 сек результат исследования свидетельствует о патологических изменениях, а при разнице в 5-10 с результат сомнительный.
• В последнем случае очень важно провести исследование полным рядом разбавленных растворов.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
10 |
60 |
сек |
• Процессы агрегации изучают с помощью агрегомера, отражающего ход агрегации графически в виде кривой; в качестве стимулятора агрегации служит АДФ.
• Определение агрегации тромбоцитов с различными индукторами агрегации играет важнейшую роль в дифференциальной диагностике тромбоцитопатий.
• При анализе агрегатограмм обращают внимание на общий характер агрегации (одноволновая, двухволновая; полная, неполная; обратимая, необратимая), разницу между оптической потностью плазмы до начала агрегации и после достижения максимальной агрегации (характеризует интенсивность агрегации), а также уменьшение оптической плотности плазмы за первую минуту агрегации или угол наклона кривой на этапе бурной агрегации
(характеризует скорость агрегации).
• Важно отметить, что появление двухволновой агрегации при стимуляции АДФ и адреналином в концентрациях, вызывающих в норме обратимую агрегацию (обычно 1-5 мкмоль), указывает на повышение чувствительности тромбоцитов к этим индикаторам, а развитие одноволновой неполной (а часто и обратимой) агрегации при стимуляции ими в концентрациях 10 мкмоль и больше - на нарушение реакции высвобождения тромбоцитов.
• В клинических исследованиях общепринятыми считают использование АДФ в концентрациях 1*10-5 моль (для достижения одноволновой агрегации) и 1*10-7 моль (для достижения двухволновой агрегации).
Медикаменты
|
|
название фактора |
влияние на Агрегация тромбоцитов с АДФ |
|
|
|
ДЕЛАГИЛ (DELAGIL) |
Понижение |
|
|
|
ИНДОМЕТАЦИН (INDOMETACIN) |
Понижение |
|
|
|
АЦЕТИЛСАЛИЦИЛОВАЯ КИСЛОТА (ACETYLSALICYLIC ACID) |
Понижение |
|
Другие
|
|
название фактора |
влияние на Агрегация тромбоцитов с АДФ |
|
|
|
Диуретики в высоких дозах |
Понижение |
|
|
|
Пенициллины |
Понижение |
|
• Отдельно исследование не применяют, а проводят в комплексе с определением агрегации тромбоцитов с АДФ и коллагеном. Определение агрегации тромбоцитов с различными индукторами агрегации играет важнейшую роль в дифференциальной диагностике тромбоцитопатий.
• Кривая, регистрируемая при записи адреналин-индуцированной агрегации, имеет две волны.
• Адреналин при контакте с тромбоцитами взаимодействует с α2-адренорецепторами, что вызывает ингибирование аденилатциклазы.
• Не исключено, что механизм, лежащий в основе реализации эффекта адреналина и развития первой волны агрегации, не зависит от образования тромбоксана А2, реакции высвобождения или синтеза фактора агрегации тромбоцитов, а связан со способностью этого проагреганта прямо изменять проницаемость клеточной мембраны для ионов Са2+.
• Вторичная агрегация при индукции процесса адреналином возникает как результат реакции высвобождения и продукции тромбоксана А2.
• Результаты исследования агрегационной способности тромбоцитов могут выражаться в процентах.
• Арахидоновая кислота - природный агонист агрегации, причем ее действие опосредовано эффектами простагландинов G2 и Н2 и тромбоксана А2 и включает активацию как фосфолипазы С с последующим образованием вторичных посредников, мобилизацией внутриклеточного кальция и расширением процесса активации клеток, так и фосфолипазы А2, что непосредственно приводит к освобождению эндогенной арахидоновой кислоты.
• Активация тромбоцитов под действием арахидоновой кислоты происходит достаточно быстро, поэтому кривая, характеризующая этот процесс, чаще носит одноволновый характер.
• Для индукции агрегации тромбоцитов арахидоновую кислоту используют в концентрациях 1*10-3 - 1*10-4моль.
• При работе с арахидоновой кислотой следует учитывать, что на воздухе это вещество очень быстро окисляется.
• Пробу на агрегацию с арахидоновой кислотой рекомендуют проводить в случаях использования ЛС, влияющих на реакцию агрегации (например, ацетилсалициловая кислота, пенициллин, индометацин, делагил, диуретики), что нужно учитывать при оценке результатов исследований.
• Определение агрегации тромбоцитов с различными индукторами агрегации играет важнейшую роль в дифференциальной диагностике тромбоцитопатий.
• Отдельно агрегацию тромбоцитов с коллагеном не применяют, а проводят в комплексе с определением агрегации тромбоцитов с АДФ и адреналином.
• Коллаген-индуцированная агрегация тромбоцитов имеет достаточно выраженную латентную фазу, во время которой происходит активация фосфолипазы С.
• В зависимости от используемого реагента продолжительность этой фазы может составлять 5-7 мин.
• После завершения этого периода в тромбоцитах происходят процессы, приводящие к образованию вторичных посредников, вследствие чего развивается секреция тромбоцитарных гранул и синтез тромбоксана А2, что сопровождается резким усилением межтромбоцитарного взаимодействия.
• В лабораторно-клинической практике коллаген чаще всего используют в конечной концентрации 50 мкг/мл, однако коллагены разных фирм могут обладать различной активностью, что необходимо учитывать при их применении. Р
• езультаты исследования агрегационной способности тромбоцитов могут выражаться в процентах.
• Активность (содержание) фактора фон
Виллебранда
• Содержание фактора фон Виллебранда определяют в тех случаях, когда увеличено время кровотечения, количество тромбоцитов находится в пределах референтных величин и нет явных причин дисфункции тромбоцитов.
• Для оценки фактора фон Виллебранда определяют количественное содержание фактора фон Виллебранда (исследование ристоцетинкофакторной активности), исследуют индуцированную ристоцетином агглютинацию тромбоцитов и антигенную структуру фактора Виллебранда, связанного с фактором VIII (VIII-фВ).
• Фактор фон Виллебранда синтезируют эндотелиальные клетки и мегакариоциты.
• Он необходим для нормальной адгезии тромбоцитов и обладает способностью удлинять период полувыведения фактора VIII.
• Фактор VIII свертывания плазмы - антигемофильный глобулин А - циркулирует в крови в виде комплекса из трех субъединиц, обозначаемых VIII-к (коагулирующая единица), VIII-Аг (основной антигенный маркер) и VIII-фВ (фактор фон Виллебранда, связанный с VIII-Аг).
• Считают, что фактор фон Виллебранда регулирует синтез коагуляционной части антигемофильного глобулина А (VIII-к) и участвует в сосудистотромбоцитарном гемостазе.
• Исследование агрегации тромбоцитов с различными индукторами проводят не только для выявления нарушений агрегационных функций тромбоцитов.
• Это исследование позволяет оценить эффективность терапии антиагрегантами, подобрать индивидуальные дозы ЛС и проводить лекарственный мониторинг.
РЕФЕРЕНТНЫЕ ЗНАЧЕНИЯ
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
58 |
166 |
% |
• Адгезия тромбоцитов (Platelet adhesion) - это прилипание тромбоцитов к компонентам субэндотелия (в частности, к коллагену) или к чужеродной поверхности (например, к стеклу).
• Снижение индекса свидетельствует об уменьшении способности прилипать к поврежденному месту и наблюдается при: почечной недостаточности; остром лейкозе; некоторых специфических заболеваниях.
• В процессе адгезии важную роль играют 2 механизма.
• Один из них - непосредственная адгезия тромбоцитов через рецепторы GPIa-IIa и GPVI к коллагену субэндотелия.
• Однако это взаимодействие недостаточно для удержания тромбоцитов в местах воздействия высоких скоростей кровотока - артериях и артериолах.
• Другой механизм, эффективно удерживающий тромбоциты при высокой скорости кровотока, включает адгезию тромбоцитов, опосредованную молекулами адгезии - фактором Виллебранда, фибронектином, витронектином, ламинином, тромбоспондином и др. In vivo оба эти механизма работают параллельно.
• Возможно, что первичный контакт тромбоцитов с субэндотелием осуществляется благодаря первому механизму, тогда как окончательная фиксация тромбоцитов происходит за счет формирования связей субэндотелий - фактор Виллебранда - GPIb-V-IX и связей, опосредованных другими молекулами адгезии.
• В результате адгезии тромбоциты активируются и выбрасывают ряд активных веществ - как заранее запасенных в их гранулах (дегрануляция), так и образующихся при активации.
• Среди многочисленных методов определения адгезивности тромбоцитов наибольшее распространение получил метод определения ретенции на стеклянных шариках (метод Salzman,
1963).
• Метод основан на подсчете числа тромбоцитов в венозной крови до и после ее пропускания с определенной скоростью через стандартную колонку со стеклянными шариками.
• Разница отражает степень адгезивности клеток.
• Для анализа берут свежую цитратную кровь.
• Исследование проводится в закрытой системе, так как соприкосновение крови с воздухом, особенно в условиях перемешивания, существенно искажает результаты.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
20 |
50 |
% |
• АТIII - гликопротеид, наиболее важный естественный ингибитор свертывания крови; ингибирует тромбин и ряд активированных факторов свертывания (Ха, ХIIа, IXа).
• АТIII образует с гепарином быстродействующий комплекс - гепарин-АТIII.
• Основное место синтеза АТIII - клетки паренхимы печени. Дефицит АТIII может быть первичным (наследственным) и вторичным, связанным с определенным заболеванием или состоянием
• Приобретенный дефицит АТIII может быть обусловлен сниженным синтезом, повышенным потреблением или потерей белка.
• Снижение концентрации АТIII - фактор риска тромбозов.
• Повышение концентрации АТIII в крови расценивают как фактор риска кровотечений.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
80 |
120 |
% |
![]()
ФАКТОРЫ ПОВЫШЕНИЯ И ПОНИЖЕНИЯ
• Протеин S - витамин К-зависимый гликопротеид плазмы. Циркулирует в крови в двух формах: свободной (40%) и связанной с С4-компонентом комплемента (60%).
• Они находятся в динамическом равновесии, но активным является только свободный белок. Протеин S - кофактор протеина С в процессе инактивации Vа и VIIIа факторов свертывания крови.
• Существующие в настоящее время тест-системы на основе ИФА позволяют определить концентрацию свободного протеина S, который имеет ведущее значение для клинической практики.
• Содержание протеина S в крови у мужчин выше, чем у женщин.
• Дефицит протеина S приводит к развитию венозного тромбоза, особенно у молодых людей.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
60 |
140 |
% |
• Протеин S - витамин К-зависимый гликопротеид плазмы. Циркулирует в крови в двух формах: свободной (40%) и связанной с С4-компонентом комплемента (60%).
• Они находятся в динамическом равновесии, но активным является только свободный белок.
• Протеин S - кофактор протеина С в процессе инактивации Vа и VIIIа факторов свертывания крови.
• Существующие в настоящее время тест-системы на основе ИФА позволяют определить концентрацию свободного протеина S, который имеет ведущее значение для клинической практики.
• Содержание протеина S в крови у мужчин выше, чем у женщин.
Дефицит протеина S приводит к развитию венозного тромбоза, особенно у молодых людей.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
65 |
144 |
% |
• Протеин С - витамин К-зависимый гликопротеид плазмы крови.
• Синтезируется печенью в виде неактивного профермента, который под влиянием комплекса тромбин-тромбомодулин превращается в активную форму.
• Активированный протеин С - антикоагулянтный энзим, селективно инактивирующий Vа и VIIIа факторы путем их гидролиза в присутствии ионизированного кальция, фосфолипидов и его кофактора - протеина S, тем самым препятствуя переходу протромбина в тромбин.
• Определение протеина С - дополнительный тест для оценки состояния антикоагулянтной системы.
• Дефицит протеина С связан с высоким риском развития тромбоза, особенно венозного тромбоза и тромбоэмболии легочной артерии у молодых людей.
• Дефицит протеина С - частая причина тромбоэмболических заболеваний у пожилых людей, поэтому определение его показано у больных старше 50 лет, страдающих тромбозами.
• Особенность антикоагулянтного действия протеина С заключается в том, что он не оказывает влияния без присутствия кофактора - протеина S, поэтому рекомендуют определение протеина С проводить совместно с протеином S.
Норма
|
Все |
возраст |
референтные значения мин. макс. |
ед.изм. |
|
|
|
все |
70 |
130 |
% |
Другие
|
|
название фактора |
влияние на Протеин С |
|
|
|
Дефицит витамина К |
Понижение |
|
|
|
Беременность |
Понижение |
|
|
|
Оральные контрацептивы |
Понижение |
|
|
|
Антикоагулянты непрямого действия |
Понижение |
|
Это не конец. Это даже не начало конца, но, возможно, конец начала…
У. Черчилль, 1942 г.
Материалы на данной страницы взяты из открытых источников либо размещены пользователем в соответствии с договором-офертой сайта. Вы можете сообщить о нарушении.