
Конспект теоретического материала
ПМ.02 Участие в лечебно-диагностическом и реабилитационном процессах
Педиатрический профиль
Специальность 34.02.01 Сестринское дело
Тема 2.4 Сестринский уход при заболеваниях опорно-двигательного аппарата.
Цели: – освоение основного вида профессиональной деятельности (ВПД):
участие в лечебно-диагностическом и реабилитационном процессах
– освоение соответствующих профессиональных компетенций (ПК):
ПК 2.1. Представлять информацию в понятном для пациента виде,
объяснять ему суть вмешательств
ПК 2.2. Осуществлять лечебно-диагностические вмешательства,
взаимодействуя с участниками лечебного процесса
ПК 2.3. Сотрудничать со взаимодействующими организациями и
службами
ПК 2.4. Применять медикаментозные средства в соответствии
с правилами их использования
ОК 1. – ОК 8., ОК 12.
Задачи: в ходе освоения ПМ обучающийся должен знать:
– причины, клинические проявления, возможные осложнения, методы
диагностики, проблемы пациента, организацию и методы оказания
сестринской помощи при нарушениях здоровья;
– пути введения лекарственных препаратов
Учебные вопросы:
1. Ревматоидный артрит. Этиология, клиника, принципы лечения.
2. Врождённый вывих бедра. Этиология, клиника, принципы лечения.
3. Сколиоз. Этиология, клиника, принципы лечения, профилактика.
Учебная информация:
1. Ревматоидный артрит – самое распространенное хроническое заболевание суставов нетравматического происхождения. Это тяжелое аутоиммунное заболевание встречается у 6-19 детей из ста тысяч, причем 50% из них – дети до 5 лет. Заболеваемость девочек в 2-3 раза выше, чем мальчиков. На фоне поражения суставов аутоиммунный процесс развивается также во внутренних органах и приводит к необратимым последствиям. Это заболевание называют еще ювенильным (юношеским) ревматоидным артритом (ЮРА).
Точная причина ревматоидного артрита не выяснена. В основе процесса лежит иммунологический сбой, в результате которого вырабатываются антитела к собственным суставным клеткам в организме – они воспринимаются как чужеродные и разрушаются. Иммунный ответ имеет сложный механизм. Вначале процесс локализуется лишь в синовиальной оболочке, которая выстилает полость суставов: развивается воспалительный процесс, нарушается микроциркуляция. А затем образующиеся антитела вызывают повреждение всех тканей и структур сустава.
Провоцирующими факторами для развития заболевания могут быть:
1. Факторы внешней среды:
• любые возбудители инфекций: бактерии (стрептококки, стафилококки), вирусы (герпеса, краснухи, гриппа, ОРЗ), микоплазма и другие микроорганизмы;
• травматическое повреждение сустава;
• переохлаждение организма;
• чрезмерная инсоляция (длительное пребывание на солнце);
• резкая перемена климата;
• вакцинация.
2. Факторы внутренней среды:
• изменение гормонального баланса при половом созревании;
• нарушение метаболических (обменных) процессов с образованием свободных радикалов, разрушающих клеточные мембраны.
3. Наследственная предрасположенность: часто ЮРА развивается у детей, в семьях которых имеется данное заболевание у взрослых.
Клиника.
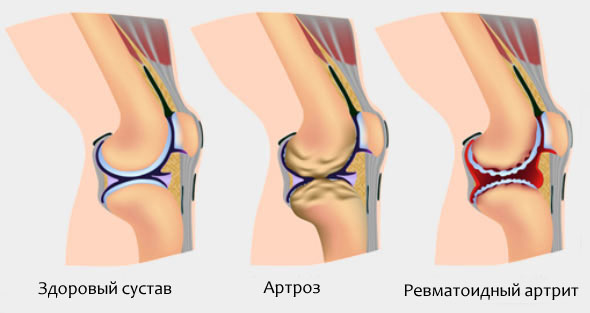
У детей раннего возраста ревматоидный артрит протекает в суставно-висцеральной или суставной форме (Приложение 1).
Суставная форма заболевания
Эта форма встречается в 65-70% случаев ЮРА. Она развивается постепенно, начинается чаще с поражения одного крупного сустава – голеностопного или коленного (моноартрит развивается в 10% случаев). В процессе болезни через несколько недель воспаляется такой же сустав с другой стороны. Отличительной особенностью заболевания является симметричность поражения крупных суставов.
Отмечается выраженная припухлость сустава; нарушается походка, дети начинают хромать. Особенно характерна скованность по утрам (в случае воспаления крупных суставов), которая в течение дня постепенно уменьшается или исчезает полностью.
Для детей более характерным является поражение крупных суставов, хотя могут поражаться и мелкие суставы пальцев конечностей. Дети в этом случае перестают играть, самостоятельно одеваться, кушать, могут перестать ходить, и отказываются обуваться в случае поражения суставов пальцев ног. Теряется способность к самообслуживанию, утрачиваются ранее полученные навыки.
Олигоартикулярный вариант заболевания: одновременно и несимметрично поражается не один, а несколько (2-4) крупных суставов. Проявляется заболевание умеренной болью в суставах при нормальной температуре и несколько увеличенных лимфоузлах. Специфическое поражение глаз при суставной форме ревматоидного артрита у детей часто приводит к снижению остроты зрения или потере его.
Суставная форма имеет доброкачественное течение с нечастыми обострениями. Несмотря на медленное прогрессирование заболевания, в дальнейшем оно все же приводит к деформации суставов. Они приобретают шаровидную или веретенообразную форму, нарастает нарушение подвижности в суставах.
Атрофированные мышцы и склеротические изменения в околосуставных тканях (сухожилиях и связках) приводят к развитию контрактур (резкого ограничения подвижности в суставе). Суставы могут фиксироваться в каком-либо положении; могут образоваться вывихи и подвывихи суставов, деформации конечностей.
Суставно-висцеральная форма – самая тяжелая форма ревматоидного артрита у детей. Для нее характерны такие симптомы: острое начало, высокая лихорадка, выраженное увеличение лимфоузлов, увеличение селезенки и печени, резкие боли в суставах, выраженная их припухлость и покраснение. Могут появиться аллергические высыпания. В остром периоде болезни боль может быть такой сильной, что даже легкое прикосновение (например, простыни) вызывает сильную боль. При снижении активности процесса боль возникает только при ощупывании сустава и при движении.
Характерным является симметричное поражение крупных суставов, но могут вовлекаться в процесс и мелкие суставы. Для суставно-висцеральной формы типичным является поражение суставов позвоночника в шейном отделе, могут поражаться и челюстно-лицевые суставы, грудино-ключичное сочленение. Ограничены не только активные, но и пассивные движения. Быстрое прогрессирование заболевания приводит к стойким нарушениям функций конечностей.
Часто проявляются признаки аутоиммунного поражения внутренних органов с симптомами тяжелой интоксикации и осложнениями. Вовлечение в патологический процесс внутренних органов связано с развитием ревматоидного васкулита (воспаления мелких сосудов). Поражение сердца проявляется миокардитом, почек – гломерулонефритом и амилоидозом почек. Заболевания легких в виде диффузного пневмосклероза, плевры в виде плеврита встречаются редко. Может развиться и общий амилоидоз внутренних органов.
Повреждение опорно-двигательного аппарата быстро прогрессирует: развиваются стойкие нарушения функций конечностей, которые могут привести ко вторичному нанизму (задержке роста и развития ребенка) и к инвалидности пациента.
Диагностические критерии:
1. Клинические признаки:
• продолжительность артрита более 3 месяцев;
• поражение второго сустава, возникшее спустя 3 месяца и позже после поражения первого;
• симметричность при поражении мелких суставов;
• контрактуры;
• воспаление связочного аппарата;
• атрофия мышц;
• скованность движений в утренние часы;
• ревматоидное поражение глаз;
• скопление жидкости в суставных полостях.
2. Рентгенологические признаки:
• остеопороз костей (патологическое снижение их плотности);
• сужение суставных щелей, поражение суставных поверхностей костей;
• нарушение правильного роста костей;
• наличие поражений шейного отдела позвоночника.
3. Лабораторные признаки:
• обнаружение в крови ревматоидного фактора;
• специфические изменения суставной ткани.
Если у ребёнка имеются только 3 признака из перечисленных выше – то вероятность наличия заболевания достаточно велика. Если присутствуют 4 и более признаков – диагноз ревматоидный артрит не вызывает сомнения.
Дополнительно проводятся электрокардиография, ультразвуковое исследование внутренних органов и сердца, рентгенограмма грудной клетки, компьютерная томография. Также у всех детей с поражением суставов в обязательном порядке проводят обследование на вирусные и бактериальные инфекции.
Ревматоидный артрит – пожизненное заболевание. Комплексное лечение проводится длительное время поэтапно: не только в острый (или подострый) период, но и в период ремиссии. Лечение проводится в стационаре, в поликлинике и в санатории. Оно направлено на снижение активности патологического процесса и профилактику рецидивов.
Принципы лечения:
• симптоматическое лечение (НПВС и кортикостероидов);
• иммуноподавляющая терапия (иммуносупрессоры);
•при неэффективности проводимой основной терапии иммуносупрессорами назначают цитостатики;
•физиотерапия: светолечение, лечение токами, парафином, грязями;
•во время ремиссии: массаж, ЛФК и санаторно-курортное лечение бальнеологического профиля для восстановления функции суставов.
Профилактика.
Специфической первичной профилактики ревматоидного артрита нет. Детям с повышенной реактивностью, аллергическими заболеваниями, имеющим генетическую предрасположенность и хронические очаги инфекции проводится неспецифическая профилактика.
К ней относятся такие мероприятия:
• регулярное врачебное наблюдение;
• санация очагов хронической инфекции (СОХИ);
• исключение контактов с инфекционными больными;
• предотвращение чрезмерной инсоляции и переохлаждения.
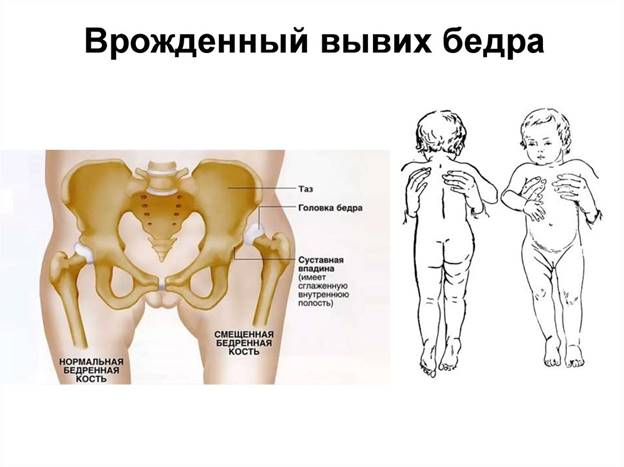
2. Врождённый вывих бедра – тяжелое и часто встречающееся заболевание опорно-двигательного аппарата,
– это вывих головки бедренной кости из вертлужной впадины, обусловленный врожденной неполноценностью сустава (Приложение 2).
В зависимости от степени смещения головки бедренной кости в вертлужной впадине различают вывих, подвывих или предвывих бедра.
Дисплазия тазобедренного сустава – это порок развития сустава, всех его элементов, считается одной из основных причин развития вывиха бедра.
У новорожденного формирование сустава не завершено, поэтому крайне важна ранняя диагностика заболевания и максимально раннее начало лечения.
Постоянный признак врожденного вывиха бедра (дисплазии тазобедренного сустава) – это ограничение пассивного отведения. Ребенок лежит на спине: надо согнуть его ноги в тазобедренных и коленных суставах под прямым углом и мягко развести его бедра в стороны – пассивное отведение ограничено со стороны поражения сустава.
Иногда, когда ребенок «не дает» отвести бедра в положении на спине, легко определить ограничение движения в положении ребенка на животе при сгибании ног, как при ползании.
Положив малыша на живот и выпрямив его ноги, надо оценить симметричность подъягодичных складок и складок на бедрах. Асимметрия складок на бедрах и ягодицах – частый признак поражения тазобедренного сустава. В грубых случаях возможно укорочение ноги.
Наружный поворот (наружная ротация) бедра и симптом соскальзывания (щелчка) определяются реже. Симптом щелчка (симптом Маркса- Ортолани)
выявляется только у детей в возрасте до 2-3 месяцев: ребёнка укладывают на спину, его ножки сгибают, а затем аккуратно сводят и разводят. При нестабильном тазобедренном суставе происходит вывихивание и вправление бедра, сопровождающееся характерным щелчком.
Rо- исследование, УЗИ и МРТ тазобедренного сустава уточняет диагноз.
Принципы лечения:
Консервативная терапия – индивидуальная ортопедическая шина, массаж и лечебная гимнастика (в т.ч. во время купания). Приемы лечебной гимнастики и массаж ног повторяют при каждом пеленании по 10–15 раз.
Оперативное лечение – детям, не достигшим подросткового возраста, проводят внутрисуставные вмешательства. В процессе операции углубляют вертлужную впадину. Подросткам показаны внесуставные операции, суть которых заключается в создании крыши вертлужной впадины. Эндопротезирование тазобедренного сустава проводится в тяжелых и поздно диагностированных случаях врожденного вывиха бедра с выраженным нарушением функции сустава.
3. Сколиоз – распространенный патологический процесс, характеризующийся искривлением позвоночника в боковую сторону и изменением формы позвонков. Данная проблема отражается не только на внешнем виде ребенка, портя осанку, сколиоз влечет за собой ряд серьезных заболеваний спины и внутренних органов. Важно вовремя выявить и начать лечение заболевания, так как позвоночник поддается коррекции только в детском возрасте.
Сколиоз может быть врожденным или приобретенным.
Врожденный возникает из-за анатомических отхождений от нормы костных структур или позвонков, ассиметричных расположений таза и ног. Предупредить данную патологию невозможно, поскольку она формируется еще в утробе матери.
Новорожденный может иметь полностью здоровую спину и приобрести сколиоз на первом году своей жизни. Это случается очень редко в результате каких-либо родовых травм.
Приобретенный сколиоз формируется у совершенно здоровых малышей и подростков в следствии:
• Неправильной осанки;
• Слабого мышечного корсета;
• Непропорционального развития костной и мышечной системы;
• Неадекватных и несимметричных физических нагрузок;
• Ношения тяжелых рюкзаков и сумок на одном плече;
• Неактивного образа жизни с минимумом движений;
• Сидения за столом и учебной партой в неправильной позе;
• Вегето-сосудистой дистонии;
• Некачественного питания и дефицита витаминов;
• Травм позвоночника, таза и нижних конечностей.
Факторы риска
У девочек деформация и искривление позвоночника возникает в несколько раз чаще. Причина этого не выявлена.
Риск искривления позвоночника у грудничка повышается, если у его родителей имеется сколиоз. По наследству эта патология не передается, однако к ее возникновению могут приводить некоторые генетические болезни.
Клиника.
Детский сколиоз на начальной стадии развития не проявляет себя. Ребенок активный бодрый, его не беспокоят боли в области спины или еще какие-нибудь недомогания. Явные проявления сколиоза, которые возникают уже на второй стадии заболевания:
• Всегда опущенная голова;
• Присутствует легкая сутулость с несколько сведенными плечами;
• Плечи расположены не на одной линии.
При переходе сколиоза из 2 в 3 степень появляется:
• Более выраженное искривление позвоночника;
• Дискомфорт в области спины;
• Головная боль;
• Учащенное сердцебиение;
• Одышка.
Последствия:
• Деформация позвоночника;
• Асимметрия таза;
• Ослабление брюшных мышц;
• Сбои в развитии внутренних органов;
• Постоянные головные боли и общая слабость.
Также сколиоз создает основу для развития остеохондроза и многих других заболеваний не только в области спины. (Приложение 3)
Лечебная тактика для каждого ребенка строго индивидуальна. Определяется она возрастом пациента, степенью выраженности сколиоза, течением заболевания (с прогрессом или без него). Методы лечения делятся на консервативные и хирургические.
Консервативное лечение: ортопедический режим, массаж, физиотерапевтические процедуры, лечебная физкультура, мануальная терапия, ношение корсета, иппотерапия.
Ортопедический режим – это постоянный контроль правильной осанки, сон на твердом щите, разгрузка позвоночника горизонтальным положением тела несколько раз в день.
Если у ребенка сколиоз I–II степени, и болезнь не прогрессирует, все мероприятия проводятся с целью устранения способствующих искривлению причин, организации правильной двигательной активности больного и разгрузки позвоночника. Ребенку назначают ортопедический режим, массаж всей спины, лечебную гимнастику, занятия плаванием.
Если сколиоз I–II степени прогрессирует, к перечисленным выше назначениям ортопед добавляет специальный комплекс ЛФК, мануальную терапию (мягкие техники), физиолечение (магнитотерапия, грязе- и водолечение, электромиостимуляция, теплолечение и др.), ношение ортопедического корсета, корригирующего положение позвоночного столба.
Если консервативное лечение не дает желаемого эффекта, и болезнь прогрессирует, если угол сколиоза превышает 40°, и у ребенка нарушены функции внутренних органов, ему показано хирургическое лечение болезни. Операцию врачи стараются сделать после 10, но до 14 лет, так как этот возрастной промежуток считается оптимальным для ее проведения. Хирургическое лечение подразумевает имплантацию в грудную клетку специальных приспособлений (дистракторы, эндокорректоры и пр.), фиксирующих позвоночник в максимально возможном выпрямленном состоянии. Оперативному вмешательству всегда предшествует вытяжение позвоночного столба. Другие варианты хирургического лечения – это костно-пластическая (резекция позвонков), мобилизующая (удаление межпозвонкового диска и др.) и косметическая (резекция горба, угла лопатки и др.) операции. После любого оперативного вмешательства ребенок проходит длительный курс реабилитационной терапии.
Прогноз. Менее агрессивно протекает сколиоз, проявившийся у ребенка в 10–12 лет. Проявившееся в возрасте до 6 лет заболевание обычно имеет прогрессирующее течение, сопровождается ранним развитием деформации позвоночного столба. Полностью вылечить болезнь невозможно, но приостановить патологический процесс и уменьшить выраженность искривления реально. Дети со сколиозом подлежат длительному наблюдению ортопеда и минимум дважды в год должны получать специализированное лечение. Прогноз в плане подвижности и независимости определяется степенью сколиоза. Больные дети с легкими формами искривления свободно двигаются, участвуют в активных играх наравне со сверстниками. При тяжелой степени сколиоза независимость может быть ограничена из-за нарушения равновесия тела, и ребенку потребуется трость или ходунки. В этом случае чаще всего бывает ограничена и подвижность, особенно наклоны туловища. Для девочек с деформацией позвоночника прогноз в плане беременности довольно благоприятный, так как разработаны специальные комплексы упражнений, облегчающие вынашивание ребенка и подготавливающие женщину к родам. Юноши призывного возраста, страдающие сколиозом, не подлежат или подлежат с ограничениями призыву в ВС РФ, что определяется степенью выраженности деформации.
Профилактика:
– в возрасте до года нельзя сажать ребёнка в подушки, если он самостоятельно не может сидеть; нельзя пользоваться ходунками, если он сам ещё не стоит;
– плавание, лыжи, бальные танцы;
– необходимо всегда контролировать правильность осанки у ребенка, его физические нагрузки и двигательный режим;
– необходимо ежедневно делать утреннею зарядку;
– использовать для сна ортопедический матрас;
– правильно организовать ребёнку рабочее место;
– для школы использовать ранец;
Выводы по теме:
1. Ревматоидный артрит – хроническое аутоиммунное заболевание суставов нетравматического происхождения.
2. Врождённый вывих бедра – это вывих головки бедренной кости из вертлужной впадины, обусловленный врожденной неполноценностью сустава.
3. Дисплазия тазобедренного сустава – это порок развития всех элементов сустава, считается одной из основных причин развития вывиха бедра.
4. Сколиоз – распространенный патологический процесс, характеризующийся искривлением позвоночника в боковую сторону и изменением формы позвонков.
Вопросы для самопроверки:
1. Что такое ревматоидный артрит? Какова этиология и клинические признаки?
2. Что такое врождённый вывих бедра? Какова этиология и клинические признаки?
3. Что такое сколиоз? Какова этиология и клинические признаки?
4. Каковы основные проблемы при заболеваниях опорно – двигательного аппарата?
5. Каковы принципы лечения и особенности сестринской помощи при заболеваниях опорно – двигательного аппарата?
Список литературы и ссылки на Интернет-ресурсы:
1. Приказ Минздрава и соц. развития РФ от 16 апреля 2012 г. № 366н «Об утверждении Порядка оказания педиатрической помощи» (Зарегистрировано в Минюсте РФ 29 мая 2012 г. № 24361)
2. Тульчинская В.Д., Соколова Н.Г., Шеховцова Н.М. Сестринское дело в педиатрии: учеб. пособие для студентов медицинских колледжей и училищ под ред. Морозовой Р.Ф. – Изд. 19-е, испр. – Ростов н/Д: Феникс, 2014. – 383 стр. – (Медицина)
3. Электронная библиотека [Электронный ресурс] http://wwwbooksmed.com
4. Национальная электронная медицинская библиотека [Электронный ресурс] (http//www.nemb.ru)
Приложение 1

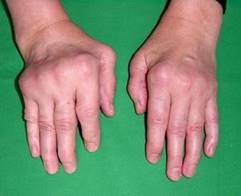
Деформация кисти
Приложение 2
Приложение 3
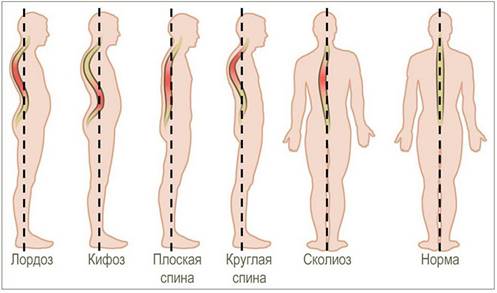
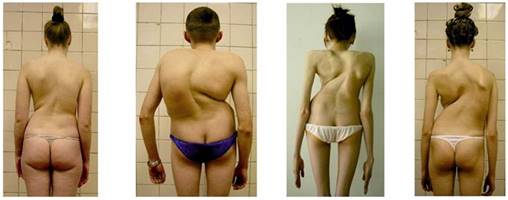
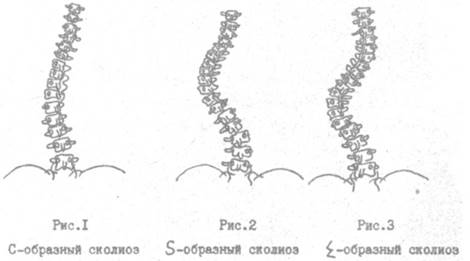
Деформации позвоночника
Скачано с www.znanio.ru
Материалы на данной страницы взяты из открытых источников либо размещены пользователем в соответствии с договором-офертой сайта. Вы можете сообщить о нарушении.