
СТАТИСТИЧЕСКОЕ ИССЛЕДОВАНИЕ НЕВЫНАШИВАНИЯ БЕРЕМЕННОСТИ В ГОРОДЕ ВЕЛИКИЙ НОВГОРОД
Отделение патологии беременности – это стационар, предназначенный для беременных женщин, где они ежедневно наблюдаются, обследуются и получают лечение при наличии каких-либо осложнений во время вынашивания ребенка. Отделение рассчитано для плановой госпитализации беременных женщин высокой и средней группы риска согласно приказу «О маршрутизации беременных, рожениц на территории Новгородской области». Оно рассчитано на 80 акушерских коек. В отделении патологии есть как общие – пятиместные палаты, так и сервисные (платные) двухместные палаты. Все они оснащены всем необходимым для комфортного пребывания будущей матери. В приемные часы посетителям разрешается встречаться с пациентками.
В отделении наблюдаются пациентки как с экстрагенитальными заболеваниями, так и с различной акушерской патологией: угрозой преждевременных родов, многоплодной беременностью, крупным плодом, резус-конфликтом, плацентарной недостаточностью, наличием рубца на матке, истмико-цервикальной недостаточностью, угрозой прерывания беременности, ранним и поздним токсикозом и тд.
Отделение оснащено всем необходимым оборудованием и круглосуточной лабораторией. Объем диагностических мероприятий для каждой пациентки индивидуально определяет лечащий врач. Обычно во время пребывания женщины в стационаре проводятся различные ультразвуковые и лабораторные исследования для оценки состояния матери и плода. Ежедневно с пациентками проводятся беседы, по необходимости оказывается психологическая помощь. В отделении строго соблюдается лечебно-охранительный режим.
Обычно из отделения патологии беременности пациентку выписывают домой или переводят для родоразрешения в родильное отделение.
Родильное отделение – это отделение, в котором происходят роды и осуществляется наблюдение за женщиной в первые два часа после родов. Ежегодно в родильном отделении происходит более 5000 родов.
В отделении имеется самое новейшее оборудование, такое как кардиомониторы, дыхательные аппараты, наркозные аппараты, электронные весы и пеленальные столики с подогревом. Особенностью данного отделения является боксовая система, здесь имеются 11 индивидуальных родовых боксов, которые также оборудованы всем необходимым для полного мониторинга и наблюдения за состоянием женщины и плода, а так же контролем за сократительной деятельностью матки. В родильном отделении оказывается весь объем акушерской помощи, которая сочетает в себе технологии классического акушерства с новейшими приемами перинатальной технологии. Все врачи родильного отделения – высоковалифицированные специалисты. Весь персонал отделения постоянно самосовершенствуется, приобретает новые теоретические знания и практическую подготовку. Средний медицинский персонал родильного отделения ежегодно проходит аттестацию.
В родах осуществляется обезболивание. В настоящее время широко применяется эпидуральная анестезия.
Сразу же после родов, если отсутствуют противопоказания, то ребенка выкладывают на живот матери, проводится отсроченное пережатие пуповины и производиться прикладывание новорожденного к груди.
Все операционные родильного блока оснащены современным оборудованием и аппаратурой, новейшим шовным материалом, проводятся операции по современным методикам.
Организация и методика исследования
Исследование проводилось с помощью изучения медицинской документации, а именно историй родов и амбулаторных карт в архиве ГОБУЗ "Областного клинического родильного дома" г. Великий Новгород отделения патологии беременности и родильного отделения.
Для того, чтобы оценить эффективность профилактической работы по сохранению беременности был проведен анализ статистических данных родильного отделения ГОБУЗ «Областного клинического родильного дома» г. Великого Новгорода. Для анализа были выбраны истории родов за 2017 – 2023 гг и проанализировано количественное и процентное соотношение преждевременных родов от общего числа родов. Данные наглядно представлены на таблице 1.
Таблица 1. Количественное и процентное соотношение преждевременных родов от общего числа родов за 2017 – 2023 (январь-март) гг.
|
Год |
2017 |
2018 |
2019 |
2020 |
2021 |
2022 |
2023 (за январь-март) |
|
Родов всего |
2203 |
2332 |
2287 |
2418 |
2674 |
2787 |
687 |
|
Срочные роды |
2169 |
2294 |
2244 |
2285 |
2531 |
2670 |
658 |
|
Преждевременные роды |
34 |
37 |
42 |
127 |
142 |
102 |
22 |
|
Процент преждевременных родов от общего числа родов |
1,6% |
1,7% |
1,9% |
1,7% |
5,3% |
3,7% |
3,2% |
Далее рассмотрим процентное соотношение преждевременных родов и срочных родов за 2017 и 2022 год на рисунках 1 и 2.
Рисунок 1. Процентное соотношение преждевременных родов и срочных родов за 2017 год.
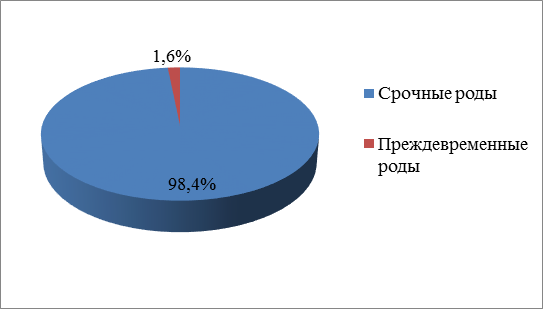
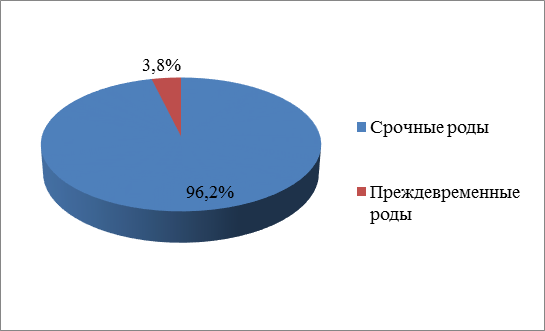
Рисунок 2. Процентное соотношение преждевременных родов и срочных родов за 2022 год.
Для оценки эффективности работы акушерского отделения патологии беременности ГОБУЗ «ОКРД» г. Великий Новгород был проведен сравнительный анализ по амбулаторным картам пациенток за 2020-2022 года. Данные наглядно приведены в таблице 2.
Таблица 2. Таблица данных работы отделения патологии беременности
|
|
2020 год |
2021 год |
2022 год |
|
Всего беременных прошло через отделение |
2076 |
2390 |
2449 |
|
Число выписанных |
824 |
1000 |
953 |
|
Число переведенных в родовое отделение |
1252 |
1390 |
1496 |
Далее рассмотрим основные причины нахождения пациенток в отделении патологии за 2020-2022 гг. Данные приведены в таблице 3.
Таблица 3. Основные причины нахождения пациенток в отделении патологии беременности ГОБУЗ «ОКРД» №1 г. Великий Новгород за 2020-2022гг..
|
Причина нахождения |
2020 год |
2021 год |
2022 год |
|
Угроза прерывания беременности |
49 |
28 |
36 |
|
Угроза преждевременных родов |
253 |
268 |
230 |
|
Токсикоз 1 половины беременности |
26 |
35 |
42 |
|
Гестозы 2 половины беременности |
493 |
424 |
357 |
|
Инфекция мочевых путей |
105 |
97 |
39 |
|
Генитальная инфекция |
511 |
475 |
319 |
|
Анемия |
49 |
52 |
79 |
|
Многоводие/маловодие |
46 |
24 |
19 |
|
Многоплодная беременность |
25 |
27 |
34 |
|
Резус-конфликтная беременность |
5 |
1 |
13 |
|
Предлежание плаценты |
11 |
16 |
26 |
|
Сахарный диабет |
13 |
15 |
23 |
|
Аномалии половых органов |
1 |
2 |
4 |
|
Отягощенный акушерский анализ (возраст, бесплодие ,невынашивание) |
296 |
225 |
184 |
Далее оценим результат эффективности оказываемой помощи в отделении, для этого сравним количество женщин поступивших в отделение с угрозой преждевременных родов с общим числом преждевременных родов за 2020-2022 гг. Данные рассмотрим на рисунке 3.
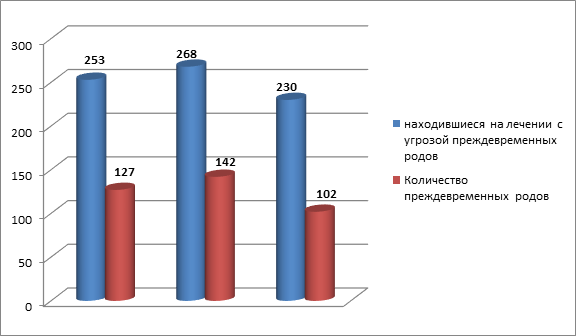
Рисунок 3. Результат эффективности оказываемой помощи в отделении патологии беременности за 2020-2022 гг
Из приведенных выше рисунков 1, 2 и таблицы 1 можно сделать вывод, что количество родов с каждым годом увеличивается, увеличивается и число преждевременных родов. Так, в 2020 году процент преждевременных родов от срочных родов составлял 1,6%, а в 2022 году вырос до 3,8 %, для медицинской сестры данные показатели не должны оставаться незамеченными, поскольку именно она проводит профилактическую работу с женщинами по проблеме невынашивания беременности.
Сравнительный анализ результатов работы отделения патологии беременности за 2020-2022 года, представленный на таблицах 2 и 3, показывает, что за 3 прошедших года увеличился объем работы, выполняемой коллективом. Так, количество беременных женщин, проступивших в отделение, возросло с 2076 до 2449, из которых были переведены в родильное отделение для родоразрешения в 2020 году 1252 пациентки, а в 2022 году 1496, количество выписанных в 2020 году составило 824, а в 2022 – 953. Но, не смотря на то, что нагрузка на отделение увеличивается, качественные показатели работы имеют тенденцию к улучшению. Об этом можно судить проанализировав рисунок 3. В 2020 году на лечении по поводу угрозы преждевременных родов находились 253 женщины, количество преждевременных родов составило 127, то есть лечение помогло 49,8% женщин, а в 2022 году в отделение поступило 230 женщин с угрозой преждевременных родов, а число таких родов составило 102,то есть лечение помогло 55,7% женщин. Это позволяет сделать вывод, об эффективности лечения и качестве работы персонала. Медицинские сестры должны быть высококалифицированными работниками и обеспечивать уход в полном объеме за каждой пациенткой.
Для выявления предрасполагающих факторов, ведущих к невынашиванию беременности, было проведено анонимное анкетирование на базе ГОБУЗ «ОКРД» г. Великий Новгород послеродового отделения. Анкетирование проводилось среди 20 женщин. 10 из них со срочными родами и 10 с преждевременными. Полученные данные представлены в таблице 4.
Таблица 4. Результаты анкетирования
|
Вопрос |
Женщины со срочными родами (группа 1) |
Женщины с преждевременными родами (группа 2) |
|
1.Ваш возраст: До 18 лет 19-30 лет Старше 35 лет |
0 9 1 |
1 7 2 |
|
2.Семейное положение: Не замужем Замужем |
4 6 |
3 7 |
|
3.Употребляли ли вы алкоголь во время беременности: Да Нет |
0
10 |
2
8 |
|
4.Курите ли вы во время беременности: Да Нет |
1 9
|
3 7 |
|
5.Перенесли ли вы инфекционные заболевания во время беременности: Да Нет |
0 10 |
1 9 |
|
6.Имеются ли у вас хронические заболевания: Да Нет |
4 6 |
7 3 |
|
7.Имеются ли у вас гинекологические заболевания Да Нет |
1 9 |
4 6 |
|
8.Были ли у вас аборты Да Нет |
1 9 |
3 7 |
|
9.Были ли у вас ранее самопроизвольные выкидыши: Да Нет |
1 9 |
2 8 |
|
10.Возраст начала менструации: До 12 лет 13-16 лет После 16 лет |
1 9 0 |
0 9 1 |
|
11.Регулярный ли у вас менструальный цикл: Да Нет |
9 1 |
6 4 |
|
12.Возраст начало половой жизни: До 18 лет После 18 лет |
2 8 |
5 5 |
|
13.Планировалась ли настоящая беременность: Да Нет |
8 2 |
5 5 |
|
14.На каком сроке вы встали на учет в женскую консультацию: До 12 недель После 12 недель |
10 0 |
8 2 |
|
15.Имелась ли угроза прерывания беременности: Да Нет |
1 9 |
3 7 |
|
16.Имелась ли медикаментозная поддержка беременности: Да Нет |
1 9 |
3 7 |
При изучении данных, представленных в таблице 4, можно отметить следующие результаты. Большее количество женщин, возраст которых до 18 лет и старше 35, отмечалось в группе пациенток с преждевременными родами. По результатам анкетирования семейное положение, перенесенные инфекционные заболевания во время беременности и возраст начала менструации значительно не повлияли на исход беременности. Употребление алкоголя и курение во время беременности чаще отмечалось у женщин из 2 группы. По данным анкетирования выявляется роль перенесенных ранее абортов и наличие регулярного менструального цикла, так у пациенток с преждевременными родами данные проблемы встречались в 2 раза чаще, чем у пациенток со срочными родами. Так же возраст начала половой жизни значительно влияет на течение беременности, так у женщин, вступивших в половую жизнь раньше 18 лет, преждевременные роды происходили в 3 раза чаще, к тому же у них чаще отмечалось наличие гинекологических и хронических заболеваний. Нельзя не отметить значение планирования беременности, так у половины пациенток 2 группы настоящая беременность была незапланированной, а у 10 пациенток из 1 группы незапланированными были лишь две беременности. По результатам анкетирования видно, что пациентки со срочными родами были более ответственными, чем пациентки с преждевременными родами, они в 2 раза чаще вставали на учет в женскую консультацию до 12 недель. Так же отмечено, что чаще у пациенток 2 группы имелась угроза прерывания беременности, была медикаментозная поддержка беременности и у них ранее чаще случались самопроизвольные выкидыши, по сравнению с пациентками 1 группы.
Таким образом, по результатам данного анкетирования можно сделать следующие выводы – у женщин с преждевременными родами чаще встречается:
1. Возраст женщины до 18 лет и старше 35 лет
2. Нерегулярный менструальный цикл
3. Ранее начало половой жизни
4. Наличие гинекологических и хронических заболеваний
5. Наличие абортов
6. Самопроизвольные выкидыши
7. Наличие вредных привычек
8. Поздняя явка в ЖК
9. Незапланированность беременности
10. Угроза прерывания беременности.
Высококвалифицированная медицинская сестра должна помнить эти факторы и не оставлять их без внимания, ведь именно от нее в немалой степени зависит протекание беременности у пациенток. Именно медицинская сестра проводит индивидуальные беседы с женщинами по вопросам профилактики невынашивания беременности и разъясняет факторы, которые способствуют невынашиванию.
Рекомендации медицинской сестры для женщин по профилактике невынашивания беременности
Рекомендации, которые может дать медицинская сестра пациентке, могут быть следующие: необходимо вставать на ранний учет в женскую консультацию (до трех месяцев беременности) это поможет раньше выявить факторы, риска и незамедлительно перейти к профилактическим мероприятиям. К тому же не стоит забывать, что беременность необходимо планировать, а именно – за несколько месяцев до планируемого зачатия следует сдать все назначенные анализы и посетить необходимых специалистов. Поскольку основные причины невынашивания беременности - это хронические, гинекологические, инфекционные и эндокринные нарушения, то женщины должны знать, что здоровый образ жизни, а именно отказ от курения и алкоголя, скорректированный режим труда и отдыха, исключение производственных вредностей, благоприятные санитарно-гигиенические условия дома, здоровое и правильное питание укрепляют иммунитет и препятствуют развитию воспалительных и других заболеваний женской репродуктивной системы. К тому же, важно соблюдать правила личной гигиены и культуры половых отношений, следует рационально использовать современные средства контрацепции, не стоит забывать об обследовании и лечении полового партнера. Женщинам, у которых уже возникла такая проблема, как невынашивание беременности, необходимо полное обследование, выявление имеющихся причин и факторов невынашивания, они нуждаются в раннем и интенсивном лечении.
Результаты исследования подтверждают, что от грамотных действий медицинской сестры зависит протекание беременности. Медицинская сестра разъясняет женщинам необходимость соблюдения основных правил профилактики невынашивания беременности, а при наличии проблемы невынашивания разъясняет важность назначенного обследования и принципы лечения заболевания, объясняет правила приема назначенных врачом препаратов, необходимость соблюдения диеты, режима труда и отдыха. Важный аспект - систематическое наблюдение в женской консультации. Так же медицинской сестрой для профилактики невынашивания беременности проводятся такие методы санитарного просвещения, как групповые или индивидуальные беседы, занятия в «Школе Материнства». При проведении занятий для закрепления полученной информации используются наглядные средства пропаганды: листовки, брошюры, плакаты, памятки и др.
Таким образом, оказание своевременной помощи, грамотное консультирование, психологическая поддержка со стороны медицинской сестры снижает риск потенциального невынашивания беременности.
Материалы на данной страницы взяты из открытых источников либо размещены пользователем в соответствии с договором-офертой сайта. Вы можете сообщить о нарушении.