
«Оказание первой медицинской помощи на маршруте»
Введение
Первая медицинская помощь — это действия по спасению жизни и сохранению здоровья пострадавшего от травмы (заболевшего) до оказания квалифицированной врачебной помощи. Первая помощь должна оказываться сразу же на месте происшествия еще до появления врача или до транспортировки пострадавшего в лечебное учреждение. Ее цель - устранить боли, предотвратить дальнейшее развитие заболевания или повреждения, своевременно эвакуировать пострадавшего в больницу.
При проведении походов в труднодоступных, отдаленных от жилья местах, при плохих метеорологических условиях пострадавшему придется многие часы рассчитывать только на помощь товарищей и силы организма. В ряде случаев правильно оказанная на месте помощь пострадавшему может сохранить ему жизнь, предотвратить развитие в организме необратимых изменений или осложнений.
Поэтому каждый турист должен уметь оказать первую медицинскую помощь себе и своим товарищам. Обучение приемам само- и взаимопомощи проводится в туристских секциях, в школах начальной и средней туристской подготовки. Обучение проводят врачи, имеющие опыт спортивных туристских путешествий, или инструкторы туризма, участники спасательных работ, сотрудники контрольно-спасательной службы. Элементы оказания первой медицинской помощи включаются в программу проведения различных соревнований по видам спортивной туристской техники.
Во всех случаях обучение должно быть наглядным, сопровождаться конкретными примерами. Цель его — приобретение участниками практических навыков оказания первой помощи. Необходимо, чтобы все туристы научились правильно останавливать кровотечение, накладывать повязки, производить искусственное дыхание и массаж сердца, транспортировать пострадавшего.
Контроль за медицинским обеспечением группы и овладением навыками оказания первой помощи должны осуществлять маршрутно-квалификационные комиссии при проверке физической и технической подготовленности группы.
1. Заболевания и травмы, обусловленные особенностями
туристских походов
Переутомление.
Любой поход требует большей или меньшей физической нагрузки. В каждый момент организм человека готов к выполнению определенной величины работы (силовой, скоростной, температурной и т.п.), однако, если затраты на нее превышают резервы организма, наступает перегрузка и переутомление.
Возникновение переутомления притупляет внимание участников похода, снижает их готовность к экстренным действиям, замедляет реакцию, что является предпосылкой к несчастным случаям.
К факторам перегрузки относятся: переохлаждение, повышенная влажность, пониженное содержание кислорода, недостаток питания и витаминов, отсутствие привалов или их кратковременность, чрезмерная тяжесть рюкзака.
Известно, что реакция организма на нагрузку зависит, с одной стороны, от ее силы и длительности воздействия, с другой — от состояния организма в момент воздействия.
По данным динамометрии, в начале похода обычно отмечается подъем работоспособности организма, затем ее падение, которое постепенно сменяется подъемом. К концу похода работоспособность может вновь снижаться, и чем позже наступает такое снижение, тем больше времени можно провести в походе, не подвергаясь чрезмерному риску.
Профилактика переутомления.
Тренировка туриста, общая и специальная, повышает переносимость перегрузок и потому является совершенно необходимой. Однако одна тренированность недостаточна для предупреждения утомлений. Огромное значение имеет тактика походов.
Она слагается из разработки плана-графика похода и его реализации с полным учетом конкретных обстоятельств. Главное в нем - обеспечение максимальной безопасности участников. Поэтому план-график находится в прямой зависимости от состава группы, ее тренированности, технической подготовленности и материального обеспечения. Режим похода зависит от рельефа местности, сложности пути, веса рюкзаков, погоды и, конечно, от физического состояния каждого участника.
Часто переутомление возникает не из-за чрезмерной сложности похода, а из-за неумения разработать тактический план с учетом возможностей участников.
Восстановительная гимнастика.
В середине или второй половине похода на одном из привалов следует провести восстановительную гимнастику. Она полезна для борьбы с усталостью ног и всего организма, возникшей из-за однообразия ходовой нагрузки, и действует по принципу "активного" отдыха, а также как психоэмоциональная разрядка. Рекомендуются упражнения махового характера с большой амплитудой движений в суставах ног и рук (ритмопластические упражнения), парные упражнения. Для упражнений сидя можно использовать подручные предметы — ствол дерева, бревно. При наличии волейбольного или другого мяча хорошо включать игру типа "мяч в кругу".
Примерный комплекс восстановительной гимнастики.
1. Основная стойка - ноги вместе, руки опущены. Руки вперед-вверх, прогнуться - вдох. Руки опустить вниз, слегка наклониться - выдох (8-12 раз).
2. Ходьба по кругу с махами расслабленных рук перед собой (30 с.).
3. Исходное положение - ноги на ширине плеч, руки на поясе. Двойные пружинящие наклоны корпуса то влево, поднимая вверх вытянутую правую руку, то вправо, поднимая левую руку (10-16 раз).
4. Основная стойка. Мах руками влево, а левой ногой вправо, и наоборот (10-16 раз).
5. Исходное положение — ноги шире плеч, корпус согнуть вперед-вниз, руки в стороны. Боковые махи руками с вращением корпуса в пояснице (12-20 раз).
6. Исходное положение - ноги как можно шире, руки в стороны. Пружинящий выпад левой ногой в сторону, упираясь в ее колено ладонями. Вернуться в исходное положение. Затем пружинящий выпад правой ногой. Выпады можно делать и вперед, тогда в исходном положении ноги вместе (10-12 раз).
7. Исходное положение - ноги шире плеч, руки на поясе. Вращения корпуса то в одну, то в другую сторону (10-16 раз).
8. Исходное положение - ноги шире плеч, ладони на коленях. Вращения ног в коленях с описанием кругов то в одну, то в другую стороны (10-16 раз).
9. Основная стойка. Плавные махи руками то влево с хлопаньем правой ладонью по левому плечу, то вправо с хлопаньем левой ладонью по правому плечу (12-20 раз).
10. Основная стойка. Двойной пружинящий наклон корпуса вперед, стараясь достать ладонями земли, — выдох. Вернуться в исходное положение - вдох (10-12 раз).
11. Исходное положение — ноги шире плеч, руки в стороны. Расслабленный мах руками перед собой, слегка наклоняя вперед корпус (8-20 раз).
В лесу эти упражнения можно дополнить отжимами от ствола дерева, упираясь в него вытянутыми руками. Если имеются невысокие крепкие ветви, провести подтягивания.
Выполнение восстановительной гимнастики позволяет разнообразить нагрузку в походе, предупреждать преждевременное утомление мышц ног и нервной системы.
2. Ядовитые растения
Из 300 тысяч видов растений, произрастающих на земном шаре, около 700 могут вызвать тяжелые или смертельные отравления людей. Классификация растений по степени токсичности (по B. C. Даниленко, П.В. Родионову).
|
Ядовитые |
Сильно ядовитые |
Смертельно ядовитые |
|
Акация белая, Бирючина обыкновенная Бузина вонючая, Ветреница дубравная и другие виды, Глициния Дрок все виды, Жарновец метельчатый, Жимолость обыкновенная и другие виды, Кальмия широколистая, Лавр горный и другие виды, Ландыш майский, Ломонос все виды, Лютик все виды, Плющ |
Аронник пятнистый, Белокрыльник болотный, Бересклет европейский, Наперстянка все виды, Олеандр обыкновенный, Паслен сладкогорький и другие виды, Ракитник бобовниковый, Рододендрон все виды, Тисе ягодный и другие виды. |
Аконит все виды, Безвременник все виды, Белена, черная Белладонна, Болиголов пятнистый, Вех ядовитый, Волчье лыко, Дурман обыкновенный, Клещевина, Можжевельник казацкий, Сумах восточный и другие виды, Туя западная и другие виды. |
Концентрация ядов в растениях зависит от климатических условий, почвы, на которой они произрастают, периода развития. Больше всего ядов в растениях содержится в засушливые годы. В красавке, ясенце и некоторых других растениях они накапливаются во время цветения, в белене, дурмане, ракитнике и других — в период созревания семян.
Вещества, вызывающие отравление, содержатся как во всех частях растения (аконит), так и в отдельных его органах — корнях, корневище, клубнях или коре, листьях, цветках, плодах, семенах.
Неблагоприятное влияние на организм человека могут оказать и растения, обладающие нежным, приятным ароматом. Букеты цветов таких растений, оставленные в плохо проветриваемом помещении, где находятся люди, могут быть причиной серьезных нарушений в состоянии здоровья. Наблюдаются отравления и синезелеными водорослями при питье воды закрытых водоемов.
Большую опасность представляют свежие, недавно сорванные ядовитые растения. При высушивании, квашении, термической обработке токсичность их иногда снижается, а порой исчезает. Однако у подавляющего большинства сильно ядовитых растений она сохраняется и после сушки, отваривания или иной обработки.
Как правило, ядовитые растения оказывают избирательное действие на организм человека. Одни вызывают поражение преимущественно центральной нервной системы (белена, аконит, вех ядовитый, болиголов), другие - сердца (ландыш майский, олеандр обыкновенный, вороний глаз), третьи — пищеварительного тракта, центральной нервной системы, сердца, почек, печени (можжевельник, багульник, воронец, безвременник, переступень). Некоторые растения вызывают ожоги кожи (ясенец, борщевик Стевена, лютики).
 Рис. 10. Ядовитые растения: а - чемерица Лобеля; б-
чистотел; е- цикута (вех ядовитый)
Рис. 10. Ядовитые растения: а - чемерица Лобеля; б-
чистотел; е- цикута (вех ядовитый)
 Рис. 11. Ядовитые растения: а - паслен красный; б-
белена черная; в – дурман обыкновенный; г - красавка обыкновенная
Рис. 11. Ядовитые растения: а - паслен красный; б-
белена черная; в – дурман обыкновенный; г - красавка обыкновенная
Профилактика отравления ядовитыми растениями состоит в мерах предосторожности: нельзя пробовать на вкус неизвестные ягоды, рвать листья и стебли неизвестных растений и даже притрагиваться к ним, особенно в районах Средней Азии, Кавказа, Приморья. Кроме того, возможны отравления при приеме в пищу меда, образованного пчелами из нектара цветов ядовитых растений. Поэтому во время походов лучше не есть дикий мед.
Аконит, борщевик, болиголов, волчье лыко и другие ядовитые растения обладают токсическим влиянием на организм при попадании через желудочно-кишечный тракт. Однако в ряде случаев на первый план выступают различные симптомы поражения кожи (дерматиты, дерматозы, некротические изменения и т.д.).
Первая помощь при попадании яда внутрь.
Немедленно промыть желудок слабым раствором перманганата калия (марганцовки).
Принять активированный уголь (2-3 табл.).
Обильное питье крепкого чая, кофе.
При тяжелом отравлении - неотложная врачебная помощь.
Первая помощь при поражении кожи.
Промыть пораженный участок большим количеством воды с мылом. Обработать кожу и слизистые соответственно 2- и 0,1-процентным раствором перманганата калия.
При образовании пузырей проколоть их обожженной иглой с последующей обработкой растворами перманганата калия и нанесением на поверхность пантенола.
 Рис. 14. Ядовитые растения:а - бузина черная; б -
гармала обыкновенная; в - вороний глаз; г - ясенец кавказский
Рис. 14. Ядовитые растения:а - бузина черная; б -
гармала обыкновенная; в - вороний глаз; г - ясенец кавказский
3. Заболевания, связанные с животными и насекомыми
Укусы членистоногих и змей
Лесной клещ — это маленький паразит, переносящий вирусы клещевого энцефалита - опасного за болевания центральной нервной системы, нередко оканчивающегося смертельным исходом. Зоны распространения иксодовых клещей встречаются в РСФСР, на Украине, в Белоруссии, Прибалтике, во многих областях Казахстана.
Далеко не каждый клещ является вирусоносителем. Опасным считается район, где 1 процент клещей заражен энцефалитным вирусом. В СССР наиболее подвержены заражению зоны, прилегающие к Алтайскому региону, предгорья Северного и Западного Тянь-Шаня.
Заболевания возникают весной, потому что клещ как переносчик вируса наиболее опасен в мае - июне, в июле и августе эта опасность намного снижается, а в сентябре практически сходит на нет.
В 80 процентах случаев заболевание возникает при внесении вируса в организм человека при прямом присасывании зараженного клеща к коже. Возможно также заражение через желудочно-кишечный тракт, в том числе при загрязнении рук во время снятия клеща, на поверхности которого может находиться вирус, а также от употребления сырого козьего молока.
Клещи располагаются, как правило, у троп, по которым проходят животные. Они подстерегают свою жертву, сидя на ветвях кустарника, высоких сухих травах и деревьях на высоте от 25 см до 1 м.
Попав на тело человека, клещ, присасывается в волосистой части головы, в ушных раковинах, на шее, ключицах, в подмышечных впадинах, на груди, руках, спине, пояснице, в паху. Укус его безболезненный благодаря присутствию в слюне обезболивающего вещества.
Меры предосторожности.
Напоминаем, что в целях профилактики заболевания все туристы, отправляющиеся в районы, где есть природные клещевые очаги, обязательно должны сделать противоэнцефалитную вакцинацию, для чего обратиться в районную санэпидстанцию.
По прибытии в зону возможного заражения необходимо предпринять соответствующие профилактические меры.
Важное значение имеет походная одежда туриста. Это заправленная в брюки штормовка или плотная (только не из ворсистой ткани) рубашка, обшлага которой рекомендуется делать на двойных резинках. Под рубаху можно надеть тесно облегающую тело футболку или тельняшку. Воротник и манжеты рубашки должны быть застегнуты. Спортивные брюки следует перетянуть ремнем и заправить в носки. Голову и шею защитить капюшоном.
На воротник, манжеты, пояс одежды и верхнюю часть носков нужно нанести репелленты типа диметилфталат, «Дэта», «Тайга». Отпугивающее действие их при сухой погоде сохраняется несколько часов. Открытые части тела также смазать этими препаратами.
При движении следует производить само- и взаимоосмотры: в районах с повышенной клещевой опасностью через каждые 1,5-2 часа; - со средней клещевой опасностью — утром, сразу после ночлега, днем и вечером. В одежде особенно тщательно надо проверять все складки, имея в виду, что удалить клещей путем отряхивания нельзя.
При прохождении маршрута следует учитывать, что клещи предпочитают влажные затененные места с густым подлеском и травостоем. Много клещей в молодых порослях осинника, на вырубках, в малинниках, вдоль троп, дорог и в местах, где пасется скот.
В светлых рощах без подлеска, в сухих сосновых борах, где ветрено и солнечно, клещей, как правило, не бывает.
В течение суток в условиях хорошей погоды клещи наиболее активны утром и вечером. Сильный дождь или жара значительно снижают опасность их нападения.
Действия при обнаружении клеща.
Насосавшиеся клещи подлежат немедленному удалению. При этом ни в коем случае нельзя допускать отрыва головки клеща и оставления ее в теле человека.
Существует два способа удаления присосавшихся насекомых. Захватив клеща пинцетом или пальцами, обернутыми в марлю, его извлекают медленными, плавными движениями. При другом способе клеща обвязывают ниткой у места присасывания (между основанием головки и кожей человека) и, растягивая концы нити в стороны, вытягивают из тела (рис. 15д). Руки и место укуса обязательно нужно продезинфицировать. Применять вещества, убивающие клещей, нецелесообразно, так как тогда затрудняется извлечение их из кожи.
Те участники, которые не получили противоэнцефалитной прививки до похода, должны не позднее трех дней с момента укуса клеща провести курс иммунизации (по инструкции) противоэнцефалитным гамма-глобулином.
Симптомы клещевого энцефалита. После укуса зараженного клеща заболевание наступает в разные сроки — от 1-2 дней до 1-3 месяцев. Это так называемый скрытый период, в течение которого возможны слабость, потеря аппетита, сонливость, повышение температуры до 37,2- 37,4°.
 Рис.
15. Ядовитые членистоногие:а — способ удаления из кожи лесного клеща; б —
скорпион в позе угрозы; в - сколопендра; г - каракурт ("черная
вдова") ; д - южнорусский тарантул; е — паук-крестовик
Рис.
15. Ядовитые членистоногие:а — способ удаления из кожи лесного клеща; б —
скорпион в позе угрозы; в - сколопендра; г - каракурт ("черная
вдова") ; д - южнорусский тарантул; е — паук-крестовик
После этого наступает резкое начало заболевания в виде лихорадочного состояния, сильных болей в мышцах, иногда с судорогами. На 2-3-й день после начала заболевания наступают расстройства нервной системы, параличи мышц, возможны паралич дыхания и смерть. Для окружающих больной клещевым энцефалитом как источник заражения не опасен.
Неотложная помощь.
При заболевании клещевым энцефалитом на маршруте необходима немедленная эвакуация пострадавшего в больницу. Транспортировка обычно ухудшает его состояние. Поэтому на больших расстояниях она должна проводиться авиатранспортом. При транспортировке на небольшие расстояния больного следует прикрывать от солнечных лучей, в дороге часто давать питье.
Скорпионы.
Отряд скорпионов весьма многочислен — около 500 видов. В нашей стране обитает 12 видов. Они распространены в Средней Азии, Закавказье, Нижнем Поволжье, в самых разнообразных местах — от лесов до пустынь (рис. 15,6). Скорпионы некоторых видов поднимаются в горы на высоту 3-4 тыс. м над уровнем моря.
Последствия укола (укуса) скорпиона различны в зависимости от его вида, места укола, возраста пострадавшего и его индивидуальной чувствительности к яду. Наиболее опасны уколы крупных по размерам скорпионов тропических видов, а также уколы, пришедшиеся в голову, лицо, шею.
Яд скорпионов оказывает токсическое действие на центральную нервную и сердечно-сосудистую системы. В месте укола пострадавший ощущает сильную боль. Возникает отек тканей. На коже образуются пузырьки, наполненные прозрачной жидкостью. Учащается сердцебиение. Температура тела повышается. Возникают головная боль, рвота, сонливость, озноб, слабость. Затем появляются судороги, подергивание мышц рук, ног, выступает холодный пот, нарушается ритм сердца. Иногда состояние пострадавшего на время улучшается, а потом наступает ухудшение. В тяжелых случаях возникает внезапная остановка дыхания.
Ядовитые пауки.
В отличие от скорпионов, обитающих в основном в южных регионах, ядовитые пауки встречаются и в других местах.
Яд одних пауков вызывает местное поражение тканей (омертвение и разрушение клеток кожи и прилегающих мышц), яд других оказывает сильное действие на весь организм, и в первую очередь на центральную нервную систему. Болезненны укусы крупных пауков-крестовиков, хотя случаются они редко (рис. 15, e ). На месте укуса сколопендры (рис. 15, в) появляется отек. Сольпуги (фаланги), считавшиеся ранее ядовитыми, на самом деле ядовитых желез не имеют, их пищеварительный сок также не ядовит. Неприятные ощущения после укуса связаны, по-видимому, с попадающей в организм инфекцией.
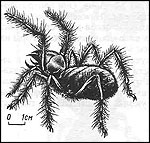 Рис. 16. Сольпуги (фаланги), считавшиеся ядовитыми, на
самом деле ядовитых желез не имеют
Рис. 16. Сольпуги (фаланги), считавшиеся ядовитыми, на
самом деле ядовитых желез не имеют
Каракурт.
Наиболее опасен каракурт ("черная вдова"). Он встречается в пустынной и степной зоне Средней Азии, в Крыму, на Кавказе.
Самка каракурта имеет величину 10-20 мм, самец мельче — 4-7 мм. Окраска черная, у самца и неполовозрастной самки есть красные точки.
Излюбленные места обитания каракурта — полынные степи (целина), пустоши, склоны оврагов, берега арыков. Гнездится он в земле, занимая норы грызунов и другие углубления, а при усилении жары ищет более затененные места.
В июне-июле пауки активно перемещаются. В это время резко возрастает и число пострадавших от их укусов. Каракурт активен ночью, но опасен и днем, если наступить на него ногой или захватить с травой или землей. Его яд в 15 раз сильнее яда одной из самых грозных змей — гремучей и смертелен даже для таких крупных животных, как верблюды и лошади. Если пострадавшему человеку не оказать своевременную помощь, то через 1-2 дня может наступить смерть.
После укуса каракурта на коже появляется маленькое красное пятнышко, которое быстро бледнеет. Через 10-15 минут возникает острая боль в области живота, поясницы, груди, сильное беспокойство, возбуждение, страх смерти. У пострадавшего немеют ноги, затрудняется дыхание, появляются рвота, головная боль. Лицо приобретает синюшный оттенок. Частота сокращений сердца падает, пульс аритмичен. Состояние крайнего возбуждения сменяется общей слабостью, вялостью, однако чувство беспокойства сохраняется.
Через 3-5 дней кожа покрывается сыпью, и состояние пострадавшего несколько улучшается. Выздоровление начинается через 2-3 недели, но длительное время человек чувствует общую слабость.
Южнорусский тарантул.
Обитает в пустынях, полупустынях и лесостепи, иногда по долинам рек проникает на север, в лесную зону. Наиболее опасны самки тарантулов в конце лета. Но яд этого паука слабее яда каракурта. Отмечаются местные явления - отек, сильная боль. Человек становится вялым, апатичным, ощущает тяжесть во всем теле.
Меры предосторожности.
Для предупреждения укола скорпиона или укуса ядовитых пауков следует помнить, что они ведут сумеречный и ночной образ жизни. Поэтому при ночевках в местах обитания ядовитых членистоногих необходимо соблюдать осторожность. Укладываясь спать, надо натягивать полог палатки и тщательно подворачивать его края под спальный мешок, чтобы ткань не касалась тела. На землю внутри полога хорошо положить кусок овчины — ее запах отпугивает змей и ядовитых насекомых. Нужно проверять постель, обувь, складки одежды, куда могут заползти скорпионы и пауки.
Осторожность нужна и при обследовании почвы, растительности: в щелях и норах могут быть каракурты, особенно опасные в период миграции.
Неотложная помощь при укусе ядовитых членистоногих
Не позже чем через две минуты место укола скорпиона или укуса других членистоногих следует прижечь горящей спичкой, чтобы разрушить яд.
Если укол или укус пришелся в ногу или руку, то надо обеспечить неподвижность конечностей: ногу прибинтовать к другой ноге, руку зафиксировать косынкой в согнутом положении. Рекомендуется обильное питье (вода, чай, молоко).
Наиболее действенно при уколе или укусе ядовитых членистоногих как можно более быстрое введение противокаракуртовой сыворотки.
Оказав пострадавшему первую помощь, надо обязательно доставить его в ближайшее лечебное учреждение.
Змеи
На территории нашей страны обитает свыше десяти видов ядовитых змей. Наиболее опасны укусы кобры среднеазиатской, гюрзы и эфы. Другие виды змей, в частности гадюки, а также щитомордники, представляют меньшую опасность. После их укусов смертельные исходы бывают реже, но иногда развиваются тяжелые осложнения.
В областях с жарким климатом змеи ведут, как правило, сумеречный образ жизни, а днем скрываются от прямых лучей солнца в расщелинах скал, норах грызунов, покинутых глинобитных постройках.
В средней полосе и в северных областях распространена гадюка, обитающая в тенистых лесах с высоким травостоем, кустарником. Активна в дневное время.
Чаще всего змеи кусают во время сбора ягод, грибов, хвороста, в пору сенокоса. В южных и юго-восточных районах страны змеи нередко представляют опасность для туристов, обследующих расщелины скал, нагромождения камней, где змеи прячутся от дневного зноя. Возможны укусы змей и во время ночевок у костра, куда они иногда подползают, привлеченные светом и теплом.
Меры предосторожности.
При путешествиях по опасным районам необходимо иметь высокие сапоги и брюки, которые не должны плотно облегать ноги. Если на ногах ботинки, то брюки заправьте в них с напуском. Предохраняют от укуса змеи и толстые шерстяные носки. Возьмите длинную палку-посох, для того чтобы раздвигать заросли. При путешествии в горах надо помнить: прежде чем руками обследовать расщелины в скалах, нужно с помощью палки проверить, нет ли там ядовитых змей.
Необходимо знать и некоторые повадки змей. Кобра, например, нападая, способна сделать бросок, равный третьей части длины ее тела. Очень характерна ее поза угрозы: поднятая вертикально передняя треть тела, раздутый капюшон, покачивание из стороны в сторону, шипение. Гюрза в угрозе броска зигзагообразно выгибает переднюю часть тела. Эфа свертывается в розетку, в центре которой находится голова со своеобразным рисунком, напоминающим летящую птицу или крест, щитомордники перед нападением мелко трясут кончиком хвоста.
 Рис. 17. Ядовитые змеи:а -
обыкновенная гадюка; б - кобра в позе угрозы; в - гюрзав позе угрозы; г - эфа
перед нападением; д - щитомордник
Рис. 17. Ядовитые змеи:а -
обыкновенная гадюка; б - кобра в позе угрозы; в - гюрзав позе угрозы; г - эфа
перед нападением; д - щитомордник
Если вы увидите змею, принявшую позу угрозы, то лучше отступить. Имейте в виду: змея кусает только в случае защиты.
Симптомы отравления.
Змеиный яд содержит много активных веществ, в частности ферментов, которые вызывают нарушение сосудистой и клеточной проницаемости, внутрисосудистое свертывание крови.
На месте укуса змеи видны две ранки от ее ядовитых зубов. Вскоре возникает значительная местная болевая реакция, быстро распространяющийся отек, возможно образование больших кровоизлияний. При попадании яда в кровь общая реакция нередко проявляется сразу, в других случаях действие развивается через 30-60 минут: головокружение, сонливость, головная боль, тошнота, рвота, кровотечение из слизистых оболочек, частый пульс, коллапс, иногда возбуждение и судороги. Смертельный исход редок и возникает через 1-2 суток при явлениях коллапса и остановки дыхания.
Первая помощь при укусе змеи
Прежде всего постарайтесь как можно скорее отсосать яд из ранки, постоянно его сплевывая. Отсасывание яда при укусе змеи - одна из основных мер экстренной помощи. Делать это может тот, кто находится рядом с пострадавшим, или сам пострадавший.
Для отсасывающего яд это не опасно. Даже если во рту у него есть ранки или ссадины, ему ничто не угрожает. Дело в том, что действие любого яда зависит от того, какая доза приходится на килограмм, массы тела. А количество яда, которое может при отсасывании попасть в организм оказывающего помощь настолько мало, что не может причинить вреда. Только нужно сразу сплевывать отсасываемую жидкость.
Разрезать место укуса для лучшего отхождения яда не рекомендуется. Это грозит инфекцией, нередко повреждением сухожилий, что может привести к инвалидности.
После отсасывания яда нужно ограничить подвижность пострадавшего. Если укушена нога, то надо прибинтовать ее к другой, если рука, то зафиксировать ее в согнутом положении. Пострадавшему рекомендуется больше пить — воды, чая, бульона. От кофе лучше воздержаться, так как он оказывает возбуждающее действие.
Ни в коем случае нельзя накладывать жгут. Во-первых, он не препятствует проникновению яда в вышележащие ткани, а во-вторых, жгут, особенно при укусах гюрзы и гадюки, пережимая сосуды, способствует еще большему нарушению обмена веществ в тканях пораженной конечности. В результате усиливаются их омертвение и распад, что чревато тяжелейшими осложнениями.
Прижигание места укуса неэффективно, потому что длина ядовитых зубов змеи достигает подчас более сантиметра. При этом яд проникает в ткани, и поверхностное прижигание не способно его разрушить. А на месте прижигания образуется струп, под которым начинается нагноение.
Человеку, которого укусила змея, пить спиртные напитки категорически запрещается. Алкоголь не является противоядием, как полагают некоторые, а, наоборот, затрудняя выведение яда из организма, усиливает его действие.
Самое эффективное средство при укусах особо ядовитых змей - противоядная сыворотка. Вводить ее надо внутримышечно, желательно не позднее чем через полчаса после укуса. Поэтому туристам, отправляющимся в места обитания особо ядовитых змей, следует иметь в походных аптечках ампулы с поливалентной противоядной сывороткой "антигюрза" или "антикобра — антигюрза" и все необходимое для ее введения. Хотим подчеркнуть: сыворотка применяется главным образом при укусах гюрзы, кобры, эфы. При укусе менее ядовитых змей можно обойтись без нее.
Пострадавшего от укуса змеи надо как можно скорее транспортировать в лечебное учреждение.
Укусы насекомых.
Укусы комаров, мошек, мокрецов, слепней, помимо зуда кожи, могут вызвать повышенную раздражительность, потерю аппетита, бессонницу, общее нервное утомление. Кроме того, мелкие насекомые часто попадают в глаза и уши.
Лучшим средством индивидуальной защиты от беспокоящих насекомых являются репелленты - отпугивающие насекомых вещества типа "Тайга", "Репудин", "Дэта" и др. В местах, особенно изобилующих такими насекомыми, применяют марлевые накидки или специальные сетки Павловского, пропитанные этими препаратами. Ими же можно пропитывать палатки и верхнюю одежду.
При укусах перепончатокрылыми — пчелами, шмелями, шершнями — возникает местная или общая реакция. Местная реакция хорошо известна каждому, кого хоть раз ужалила пчела или оса: сильная боль, зуд и жжение, краснота и значительный отек в области укуса. Особенно отекают веки, губы, щеки. Длительность местной реакции 1-8 суток.
Общие реакции бывают токсическими и аллергическими.Токсическая реакция возникает, когда человека одновременно ужалят несколько десятков насекомых. Женщины и дети более чувствительны к яду перепончатокрылых, чем мужчины.
При общей токсической реакции может появиться крапивница - волдырная зудящая сыпь по всему телу. Она сопровождается высокой температурой, резкой головной болью, рвотой, иногда бредом, судорогами.
Аллергическая реакция на яд перепончатокрылых возникает примерно у 1-2 % людей, и для ее развития количество яда значения не имеет. Достаточно, чтобы человека ужалило всего одно насекомое.
Степень тяжести такой реакции может быть различна. Ее проявлением бывают крапивница, отек лица, ушных раковин. Очень опасен отек языка и гортани, что может вызвать удушье. В ряде случаев наблюдаются одышка, затрудненный, хриплый выдох, сильное сердцебиение, головокружение, боль в животе, тошнота, рвота, возможна кратковременная потеря сознания.
Самая тяжелая аллергическая реакция — анафилактический шок, который угрожает жизни пострадавшего. Он развивается сразу вслед за ужаливанием: человек теряет сознание (иногда на несколько часов), у него нарушается деятельность многих органов и систем, в первую очередь сердечно-сосудистой и нервной.
4. Помощь при переломах, ранах, кровотечениях. основные приемы реанимации
Жизнь и здоровье пострадавшего от травмы в большинстве случаев зависят от оказания первой помощи лицами без специального медицинского образования. Поэтому необходимо, чтобы каждый турист умел оказать доврачебную помощь, знал сущность, правила и последовательного мероприятий по ее проведению.
Задачи первой медицинской помощи при травмах:
- проведение мероприятий по прекращению действие травмирующих факторов;
- восстановление нарушенного дыхания и сердечной деятельности (первичные реанимационные действия);
- остановка кровотечения;
- закрытие ран стерильными повязками;
- устранение боли;
- обездвиживание травмированных участков тела подручными средствами;
- придание пострадавшему наиболее удобного положения (функциональная укладка);
- обеспечение как можно более быстрой и бережной доставки пострадавшего в лечебное учреждение либо вызов медицинской помощи к месту происшествия.
При оказании первой помощи следует руководствоваться следующими принципами: правильность и целесообразность; быстрота и бережность; обдуманное решительность и спокойствие.
При оказании первой помощи необходимо быстро и правильно оценить состояние пострадавшего и придерживаться определенной последовательности действий.
Сначала нужно представить себе обстоятельства, п p и которых произошла травма и которые повлияли на характер. Это особенно важно в тех случаях, когда пострадавший находится без сознания и контакт с ним невозможен. Данные, установленные лицом, оказывающим первую помощь, могут позднее помочь врачу.
При осмотре пострадавшего оценивают его общее состояние, вид и тяжесть травмы, способ помощи, необходимые средства первой помощи в зависимости от данных возможностей и обстоятельств.
В тяжелых случаях (артериальное кровотечение, бессознательное состояние, удушье) первую помощь необходимо оказывать немедленно, но таким образом, чтобы спешка не отразилась на ее качестве.
Оценка общего состояния пострадавшего, места и характера повреждения.
Необходимо убедиться, что пострадавший дышит, и ничто не препятствует его дыханию.
При первых вопросах к пострадавшему и его ответах можно определить сохранность и ясность его сознания. Так называемая оглушенность, когда человек с трудом вступает в контакт, сонлив, адинамичен, как и потеря сознания, — грозные симптомы. Признаками тяжелой травмы и опасного состояния служат также резкая бледность, серый цвет кожных покровов, замедленная частота дыхания (менее 15 в минуту) или учащение его (более 30 в минуту), отсутствие пульса или слабый пульс (с частотой менее 40 и более 120 ударов в минуту). При наличии сознания человек часто сам указывает на место травмы, ощущая там боль.
Нужно тщательно осмотреть и осторожно ощупать голову пострадавшего, туловище, конечности, сравнивая правую и левую стороны. Так легче определить раны и оценить опасность потери крови, переломы костей, ушибы. Труднее определить травмы таза, позвоночника, грудной клетки и живота.
Один из главных вопросов - решение о вызове медицинской помощи (если это возможно по техническим, географическим и другим условиям). При тяжелом характере травмы, подозрении на ее опасность (потеря сознания, травмы головы, позвоночника, живота, переломы крупных костей) и при возможности вызова помощи — это необходимо делать безотлагательно. Так называемая перестраховка может быть спасением жизни товарища: лучше переоценить опасность травмы, чем недооценить ее.
Транспортировать пострадавшего в больницу можно лишь в двух случаях: при его общем хорошем состоянии и способности к самостоятельному передвижению; при невозможности вызова по телефону или радио помощи к месту происшествия. При отсутствии связи в случае тяжелой травмы иногда, чтобы выиграть время, рационально разделить группу. Два человека отправляются в ближайший населенный пункт за помощью, а остальные (не менее 5-7 человек) осторожно транспортируют пострадавшего из опасного места, например со склона, до дороги (если возможен вывоз машиной) или до ровного места (если будет вызван вертолет).
При беседе с врачом важно подробное изложение всех симптомов: изменение сознания, пульса, величины зрачков и т.д. Эти данные лучше записать.
Правила снятия одежды и обуви с пострадавшего.
Нередко первая медицинская помощь начинается с полного или частичного снятия одежды и обуви с пострадавшего. При этом во избежание возможных осложнений и нанесения дополнительной травмы необходимо соблюдать следующие правила.
Одежду надо снимать начиная со здоровой стороны тела. Если одежда пристала к ране, то ткань не следует отрывать, а нужно обрезать вокруг раны.
При сильном кровотечении одежду нужно быстро разрезать вдоль и, развернув, освободить место ранения.
При тяжелых травмах голени или стопы (там, где подозревают перелом) следует обувь разрезать по шву задника острым ножом, а потом снимать, освобождая в первую очередь пятку.
При снятии одежды или обуви с травмированной руки или ноги конечность пострадавшего должен осторожно придерживать помощник.
Раздевать пострадавшего полностью без необходимости и особенно в холодное время года нежелательно. В подобных ситуациях освобождают только ту часть тела, где нужно сделать определенные манипуляции. Для этого достаточно в одежде прорезать "окно" так, чтобы после наложения повязки и остановки кровотечения можно было опустить створку одежды и закрыть оголенную часть тела.
Правила и возможные ошибки наложения шин.
При наложении шин следует фиксировать не только место перелома, но и суставы, расположенные выше и ниже перелома. Накладывать шины надо осторожно, не нанося дополнительной травмы пострадавшему. Перед наложением шин необходимо положить слой ваты или мягкую ткань на определяющиеся под кожей костные выступы.
При повреждениях лучезапястного сустава или кисти предплечье и кисть укладывают на шину, повернув кисть ладонью к туловищу. Пальцы необходимо фиксировать полусогнутыми с противопоставлением большого пальца. Для этого под ладонь подкладывают ватно-марлевый валик.
Прибинтовывать лучше, начиная с предплечья. Перегибы бинта делают над шиной, чтобы исключить давление на мягкие ткани. На кисти циркулярные туры бинта проходят между большим и указательным пальцами. Обычно к валику на шине прибинтовывают только поврежденные пальцы. Иммобилизацию заканчивают подвешиванием предплечья на косынке.
При повреждениях только пальцев можно ограничиться
прибинтовыванием их к ватно-марлевому шару или валику и подвесить предплечье и
кисть на косынке Поврежденный большой палец следует фиксировать на валике в
положении противопоставления остальным пальцам, что лучше осуществить на валике
цилиндрической формы. Рис. 18. Этапы наложения шины при переломах костей
предплечья,плеча: а - иммобилизация подручными средствами; б - фиксация
бинтомверхней конечности к грудной клетке.
Рис. 18. Этапы наложения шины при переломах костей
предплечья,плеча: а - иммобилизация подручными средствами; б - фиксация
бинтомверхней конечности к грудной клетке.
При переломах костей предплечья шина должна быть наложена от пальцев по тыльной поверхности руки, согнутой в локтевом суставе под углом 90° и фиксированной бинтом или косынкой (рис. 18).
При переломах плечевой кости необходимо фиксировать лучезапястный, локтевой и плечевой суставы. Шина накладывается по тыльной поверхности предплечья и плеча на согнутую под углом 90° в локтевом суставе руку от пальцев до противоположного плечевого сустава. При отсутствии шины руку укладывают в косынку, второй косынкой ее фиксируют к туловищу. В крайнем случае возможна иммобилизация верхней конечности с помощью бинта или полы куртки.
При переломах костей стопы, лодыжек и нижней трети голени шина должна быть наложена по подошвенной поверхности стопы и задней поверхности голени от кончиков пальцев до верхней трети голени, стопа к голени должна быть под углом 90°.
 Рис. 19. Этапы фиксации верхней
конечности с помощью косынок
Рис. 19. Этапы фиксации верхней
конечности с помощью косынок
 Рис. 20. Шинирование верхней
конечности:а - с помощью полы куртки; б - с помощью бинта
Рис. 20. Шинирование верхней
конечности:а - с помощью полы куртки; б - с помощью бинта
При переломах костей голени в средней и верхней ее трети и при переломах бедренной кости необходимо фиксировать голеностопный, коленный и тазобедренный суставы. Фиксация осуществляется с помощью трех шин. Одна накладывается по подошвенной поверхности стопы, задней поверхности голени и бедра от концов пальцев до верхней трети бедра, вторая — по внутренней поверхности стопы, голени и бедра, третья - по наружной поверхности ноги и туловища от стопы до подмышечной впадины. При отсутствии шин поврежденную ногу прибинтовывают к выпрямленной здоровой ноге, которая в данном случае служит шиной.
Фиксировать можно также с помощью мягкой шины из одеяла. Возможно применение импровизированных шин при переломах бедра, голени. При переломе бедренной кости такая шина недостаточна для транспортировки пострадавшего на большие расстояния.
При растяжении связок голеностопного сустава шину накладывают по подошвенной поверхности голени от кончиков пальцев до верхней трети голени. Стопа должна быть к голени под углом 90°. При растяжении связок коленного сустава шину накладывают по задней поверхности ноги от голеностопного сустава до ягодицы.
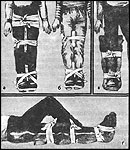 Рис. 21. Шинирование при переломах костей нижней
конечности:а - при переломе бедра; б - при переломе голени; в, г - при помощи
мягкой шины из одеяла при переломе голени (вид сверху и сбоку)
Рис. 21. Шинирование при переломах костей нижней
конечности:а - при переломе бедра; б - при переломе голени; в, г - при помощи
мягкой шины из одеяла при переломе голени (вид сверху и сбоку)
 Рис. 22. Импровизированные шины при переломе: а -
бедренной кости; б - голени
Рис. 22. Импровизированные шины при переломе: а -
бедренной кости; б - голени
При шинировании часто допускают следующие ошибки:
-Под шину не помещают мягкую прокладку, что приводит к давлению на костные выступы и вызывает боль; возможно образование пролежней.
-Шина коротка, и кисть или стопа свисают.
-Отсутствует ватно-марлевый валик, на котором фиксируют кисть.
-Шина фиксирована непрочно.
-Иммобилизацию руки не завершают ее подвешиванием на косынке.
5. Травмы головы и туловища
6.
Закрытые повреждения черепа и головного мозга (сотрясение и ушиб мозга, перелом основания черепа).
Причины.
Падение с высоты на голову или другие части тела, удар массивным твердым предметом по голове.
Симптомы.
Потеря сознания (длительность ее зависит от тяжести сотрясения или ушиба головного мозга). Расстройство памяти на события, которые непосредственно предшествовали травме. Головокружение, головная боль, тошнота и рвота, урежение или учащение пульса. При ушибах головного мозга, кроме этого, — разная величина зрачков, расстройство движений и чувствительности в ногах, руках, туловище.
При переломах основания черепа, кроме перечисленных симптомов, наблюдаются кровотечение из носа, ушей, рта и кровоподтеки в области глазниц, истечение спинномозговой (желтоватой) жидкости из носа и уха.
Ушибы головного мозга, переломы основания черепа опасны для жизни.
Первая помощь.
Придать пострадавшему горизонтальное положение на спине; при бессознательном состоянии — на боку. Абсолютный покой. Холод на голову.
Пить не давать. Срочный вызов врача или транспортировка в экстренном порядке, крайне осторожно, при бессознательном состоянии - лежа на боку. Для предупреждения западания языка необходимо кончик языка прикрепить к одежде с помощью булавки, нитки. Недопустимо самостоятельное передвижение.
Открытые повреждения черепа и головного мозга.
Причины.
Непосредственное воздействие удара, ведущее к нарушению целости черепа и вещества головного мозга. Травма, крайне опасная для жизни.
Симптомы.
Потеря сознания, что является грозным симптомом. Сильное возбуждение или, наоборот, психическое угнетение. Рвота. Редкий пульс. Нарушение ритма дыхания. Расширение зрачков и неодинаковая их величина. Двигательный и чувствительный паралич конечностей. Наличие раны мягких тканей и повреждений костей черепа. Повреждение вещества мозга.
Первая помощь.
Смазать края раны настойкой йода. Обработать рану пантенолом. Наложить асептическую повязку. Провести все мероприятия, применяемые при закрытых повреждениях черепа и головного мозга (полный покой, холод на голову). Пить не давать. Транспортировать в экстренном порядке, крайне осторожно, при бессознательном состоянии — лежа на боку. Недопустимо самостоятельное передвижение больного. При транспортировке пострадавшего, находящегося в бессознательном состоянии, необходимо предупредить западание языка. Для этого нужно вытащить кончик языка и фиксировать его к одежде прошитой через язык ниткой или булавкой.
Повреждения позвоночника и спинного мозга.
Причины.
Падение с высоты, удар головой при нырянии.
Симптомы перелома позвонка.
Боль и ее усиление при движениях в месте перелома.
Симптомы повреждения спинного мозга.
Невозможность движений в ногах, руках. Расстройство чувствительности ниже уровня травмы. Самопроизвольное мочеиспускание и дефекация. При повреждениях спинного мозга в шейном отделе часто наблюдается остановка дыхания вследствие паралича дыхательной мускулатуры. Эта травма опасна для жизни.
Первая помощь.
Придать пострадавшему горизонтальное положение на спине. Провести все противошоковые мероприятия. При прекращении дыхания провести искусственное дыхание способами "рот в нос", "рот в рот". Транспортировать в экстренном порядке, положив на жесткие носилки, изготовленные из подручных средств, исключающих сгибание или разгибание позвоночника. Для этого использовать доски, стволы тонких деревьев, связанные лыжи, решетку из связанных ледорубов. При морозе твердое основание можно изготовить, смочив и заморозив спальный мешок или палатку.
Повреждения лица и шеи.
Причина.
Непосредственное воздействие удара.
Симптомы.
В зависимости от характера и степени тяжести травмы встречаются изолированные ранения мягких тканей или комбинации с повреждением костей. При тяжелых переломах нижней челюсти часто возникает удушье вследствие западания языка и закрытия им дыхательных путей.
Первая помощь.
Смазать края раны настойкой йода. Наложить асептическую повязку. При большой потере крови провести все реанимационные мероприятия.
При западании языка и первых признаках удушья вытянуть кончик языка пострадавшего и уложить его лицом вниз. При транспортировке повторные западания языка можно предупредить пришиванием кончика языка к одежде.
Транспортировать лежа или сидя в зависимости от состояния пострадавшего и условий местности.
Переломы ключицы.
Причины.
Удар по ключице, падение на плечо или вытянутую руку.
Симптомы.
Боль в месте перелома. Усиление болезненности и хруст при движениях в плечевом суставе. Деформация ключицы. Отек и кровоизлияние в области перелома.
Первая помощь.
Фиксировать место перелома с помощью ватно-марлевых колец или крестообразной повязки. Кольца накладывают на область обоих плечевых суставов и стягивают сзади бинтом. Руку можно также фиксировать косынкой и прибинтовать к грудной клетке широким марлевым бинтом. Дать 1-2 табл. анальгина.
Повреждение органов живота.
Причины.
Удар в живот, падение с высоты. Травма, опасная для жизни.
Симптомы.
Резкая разлитая боль в животе с наибольшей локализацией в месте поврежденного органа. Быстрое нарастание признаков острой кровопотери и травматического шока (бледность кожи и слизистых оболочек, резкое учащение пульса, холодный пот). Появление симптомов перитонита (чувство жажды, бледный или землистый оттенок кожи лица, учащенное дыхание, частый, легкосжимаемый и с трудом уловимый пульс, резкая болезненность и напряжение мышц живота при ощупывании, вздутие живота).
Первая помощь
Перенести пострадавшего в безопасное теплое место. При наличии раны наложить асептическую повязку. Не давать пить и есть. Срочно вызвать врача или транспортировать в экстренном порядке, положив или посадив пострадавшего в зависимости от его состояния и условий местности, предварительно положив ему на живот полиэтиленовый пакет, наполненный льдом или холодной водой, а под колени валик из одежды.
7. Травмы конечностей
Закрытые и открытые переломы длинных костей.
Причины.
Удар по конечности, падение на руку или ногу, резкое падение при фиксированной стопе.
Симптомы.
Резкая боль в области перелома, усиливающаяся при движениях. Укорочение и деформация конечности. Подвижность в месте перелома. Резкая болезненность в области перелома даже при осторожном ощупывании. При переломах крупных костей, при открытых переломах могут быть явления шока - резкая бледность, холодный пот, легкосжимаемый частый пульс. Наличие раны любого размера в области травмы и перелома говорит об открытом переломе, который опасен кровотечением и развитием инфекции.
Первая помощь
Дать внутрь 1 табл. анальгина. Фиксировать конечность в положении наименьшей боли шинами из подручных материалов. При открытых переломах необходимо:
- удалить с окружающей кожи и поверхности раны свободнолежащие инородные тела;
- обработать кожу вокруг раны настойкой йода или раствором бриллиантовой зелени, а затем опрыскать рану пантенолом;
- наложить на рану асептическую повязку;
- произвести иммобилизацию (обездвиживание) с помощью шин.
Транспортировать при переломах бедра, средней и верхней трети голени - лежа; при переломах костей стопы, нижней трети голени — лежа или сидя в зависимости от состояния и условий местности. При переломах костей плеча и предплечья и при нерезкой боли пострадавший может двигаться самостоятельно. Пострадавшие с открытыми переломами требуют более срочной эвакуации.
Растяжение и разрывы связочного аппарата суставов.
Причины.
Резкое подворачивание стопы (например, при неудачном приземлении после прыжка), падение на руку или ногу. Чаще всего травмируются связки голеностопного сустава.
Симптомы.
Резкая боль в области сустава, усиливающаяся при движении в нем. В отличие от переломов и вывихов при растяжении и разрыве связок отсутствует резкая деформация и болезненность в области суставов при нагрузке по оси конечности, например при давлении на пятку. Через несколько дней после травмы выступает кровоподтек, резкие боли к этому времени стихают. Если боли не исчезли через 2-3 дня и наступить на ногу по-прежнему нельзя, то в таком случае возможен перелом лодыжек в голеностопном суставе.
 Рис. 23. Помощь при ушибах и вывихах
в области голеностопного сустава: а — фиксирующая повязка; б - лед (снег) в
полиэтиленовом пакете на место травмы
Рис. 23. Помощь при ушибах и вывихах
в области голеностопного сустава: а — фиксирующая повязка; б - лед (снег) в
полиэтиленовом пакете на место травмы
Первая помощь.
В первые сутки после травмы — покой. Фиксировать сустав эластичным или марлевым бинтом (рис. 23). Применять холод на область сустава. При резких болях наложить шину. Дать внутрь 1 табл. анальгина.
Транспортировка, сидя при невозможности самостоятельного передвижения.
Вывихи.
Причины.
Чрезмерно резкие движения, рывки в суставе, падение с высоты на руки или ногу. Чаще всего вывих возникает в плечевом суставе.
Симптомы.
Резкая боль, усиливающаяся при движении, и деформация в области сустава. Ограничение или полная невозможность движений в суставе.
Первая помощь.
Не предпринимать попытки вправить вывих: можно вызвать перелом, а также повреждение кровеносных сосудов и нервов.
Оказание первой помощи осуществляется так же, как при переломах.
8. Раны, кровотечения
Симптомы.
Кровотечение, боль, зияние раны — расхождение ее краев. По размеру ран, их виду, по состоянию краев и по глубине можно определить способ их нанесения: резаные, рубленые, колотые, ушибленные, рваные, укушенные, огнестрельные.
Раны могут быть поверхностными, когда повреждается только кожа, и более глубокими — с повреждением подкожной клетчатки, мышц сухожилий, сосудов, костей и внутренних органов. Опасны для жизни глубокие раны головы и шеи, груди и живота, раны любого вида с повреждением крупного кровеносного сосуда. Раны кисти опасны повреждением сухожилий. Все раны чреваты развитием воспалительного процесса с образованием флегмон, абсцессов. Чем глубже раны, тем инфекция быстрее развивается и тяжелее протекает.
В тех случаях, когда кровь из раны вытекает наружу, — это наружное кровотечение, особенно значительное при глубоких рубленых и резаных ранах, ранах лица и головы. При колотых и огнестрельных ранах груди и живота возможны внутренние кровотечения, то есть кровотечения в полость тела.
Кровотечение может быть капиллярным — при небольших ранах, кровь вытекает по каплям; венозным - при более глубоких ранах, обильно выделяется кровь темно-красного цвета; артериальным — кровь алого цвета, бьет из раны пульсирующей струей.
Задача первой помощи состоит в оценке тяжести раны — определении возможных повреждений, кроме видимых на глаз; оценке общего состояния пострадавшего — опасности шока при кровотечении; в остановке кровотечения и предотвращении загрязнения раны.
Обработка раны.
Чаще всего поверхностные раны сильно не кровоточат. Поэтому помощь состоит в перевязке раны. Края ее смазывают настойкой йода, следя за тем, чтобы йод не попал в рану. Это делают ватным тампоном, смоченным настойкой йода и зажатым в пинцете или намотанным на палочку.
Рану опрыскивают пантенолом, закрывают стерильной салфеткой из индивидуального пакета и бинтуют область раны. Если края раны сильно разойтись, перед бинтованием их надо сблизить (но не до смыкания) и в таком положении фиксировать 2-3 полосками лейкопластыря.
Рану нельзя промывать водой (опасность заражения), а также спиртом или йодной настойкой. Дезинфицирующий раствор, попадая в рану, обусловливает гибель поврежденных клеток, а также вызывает значительную боль. На рану нельзя накладывать никакую мазь, а также запрещается класть непосредственно в рану вату.
Если из раны выступают какие-либо ткани — мозг, кишечник, то их сверху прикрывают стерильной марлей, но ни в коем случае не вправляют внутрь.
Остановка кровотечений.
Главной задачей при обработке любой кровоточащей раны является остановка кровотечения. Действовать при этом следует быстро и целенаправленно, так как значительная потеря крови обессиливает пострадавшего и даже представляет угрозу для его жизни. Если удастся предотвратить большую кровопотерю, то это намного облегчит дальнейшее лечение пострадавшего, уменьшит последствия ранения.
Венозное и капиллярное кровотечения лучше всего останавливаются давящей повязкой. На кровоточащий участок накладывают стерильную марлю или часть бинта, поверх нее - сложенный в несколько раз бинт или марлю, в крайнем случае сложенный чистый носовой платок. Примененные таким образом, они действуют в качестве давящего фактора. При последующем прижатии бинтом к ране они сдавливают просветы сосудов - и кровотечение прекращается. При ранении конечности этому помогает ее возвышенное положение после наложения повязки.
После того как повязка наложена, необходимо наблюдать за ней — в первые 2 часа постоянно, затем через каждые 10-15 минут. Это важно, так как повязка может быстро, почти сразу же после наложения, пропитаться алой кровью, что свидетельствует о возможном повреждении артерии. В других случаях повязка медленно пропитывается кровью, в течение часа и более.
В обоих случаях надо поверх первой, пропитанной кровью повязки наложить новую, с большим давлением при каждом туре бинта. При венозном кровотечении или травме мелких артерий этого чаще всего бывает достаточно. Продолжающееся быстрое пропитывание повязки, вытекание крови сквозь бинт каплями, а тем более струйкой (что бывает крайне редко и свидетельствует о повреждении крупной артерии и глубине раны) требуют экстренных мер.
В такой ситуации при ранах на конечностях прибегают к временной остановке артериального кровотечения при помощи закрутки. Для этого применяют жгут, изготовленный из плотной материи, например полотна, и связанный или сшитый в виде петли. Длина его — 70-80 см, ширина - 10см.
Жгут-закрутку накладывают всегда выше раны: например, на бедро - при ранении голени, на плечо — при ранении предплечья.
Этапы наложения жгута-закрутки следующие. Палочкой начинают закручивать петлю и при небольшом сжатии снимают повязку для осмотра раны. Затем закрутку затягивают до тех пор, пока не остановится кровотечение. (Опасно закручивать жгут после видимой на глаз остановки кровотечения — "для страховки". Это приводит к повреждению сосудов и нервов). После этого на рану накладывают другую повязку, папочку фиксируют к конечности, сюда же крепят записку с обозначением времени (в часах и минутах) зажатия артерии.
 Рис. 24. Временная остановка кровотечения
путем максимального сгибания конечностей
Рис. 24. Временная остановка кровотечения
путем максимального сгибания конечностей
Необходимо помнить, что жгут может сдавливать сосуды не более 1 часа. Если этого срока не хватает для доставки в больницу, то через 30 минут после наложения закрутку раскручивают на 5-10 минут, крепко прижимая рану ладонью через повязку. При этом из раны может выделиться некоторое количество крови. Ослабление жгута повторяют каждые полчаса, иначе произойдет омертвение конечности. Это связано как с прекращением снабжения ее кровью на срок более 1 часа, так и с закупоркой передавленной жгутом артерии тромбом на месте туго наложенного жгута. Поэтому всегда следует помнить, что применять жгут надо только в самых крайних случаях, очень осторожно и внимательно. Подавляющее большинство кровотечений можно остановить полноценной, давящей повязкой.
Временной остановки кровотечения при быстрой транспортировке пострадавшего в больницу можно достичь при помощи максимального сгибания конечностей.
При больших ранах конечностей (более 10 см) на них накладывают импровизированные шины, как при переломах. Внутрь дают 1-2 табл. анальгина, транспортируют в больницу только лежа. При небольших ранах пострадавший может передвигаться сам.
Кровотечение из носа.
Возникает при ударе в нос, при сильном сморкании или же чихании, иногда при восхождениях, когда при подъеме на высоту меняется атмосферное давление. Во время кровотечения надо принять полусидячее положение со слегка отклоненной назад головой, на переносицу класть холодные компрессы или лед, а крылья носа зажать пальцами на 10-15 минут. При носовом кровотечении нельзя сморкаться и промывать нос водой. Кровь, стекающую в носоглотку, нужно сплевывать, а не глотать.
Кровотечение из варикозных вен.
Варикозные вены, не представляя опасности сами по себе, могут создать проблемы из-за большого потока крови при случайном их повреждении.
При ранении или проколе варикозной вены надо немедленно наложить давящую повязку на место повреждения. Необходимо положить пострадавшего на спину, как можно выше поднять пораженную ногу и ослабить любую тугую одежду выше пораженной вены. После остановки кровотечения, разгрузив пострадавшего от рюкзака, можно двигаться дальше.
Кровотечение из десны.
Возможно после выпадения зуба. Для остановки кровотечения достаточно положить на это место комочек марли и зажать его зубами.
Кровотечение из уха.
Наблюдается при ранениях внешнего слухового прохода и при переломах черепа. Раненое ухо перевязывают, предварительно наложив на него чистый бинт. Пострадавший лежит с несколько приподнятой головой на здоровом боку (ухе). Нельзя делать промывание уха.
Кровотечение из легких.
При значительных травмах грудной клетки, переломах ребер возможно легочное кровотечение. При этом откашливается ярко-красная вспененная кровь; дыхание затруднено. Пострадавший принимает полусидячее положение, под спину ему подкладывают валик, на который он может опереться; на грудь кладут холодный компресс (рис.25,а). Пострадавшему запрещается говорить и двигаться. Необходима срочная транспортировка в больницу.
Кровотечение из пищеварительного тракта.
Кровотечение из пищевода возникает при его ранении или же при разрыве его вен. Кровотечение из желудка возможно при язвенной болезни. Возникает рвота, рвотные массы содержат темно-красную и даже свернувшуюся кровь. Пострадавшего устраивают в полусидячем положении с согнутыми в коленях ногами. На область живота кладут холодный компресс или мешочек со льдом, снегом (рис. 256). Необходим полный покой. Нельзя давать ни нить, ни есть. Нужна срочная врачебная помощь.
 Рис. 25. Положение пострадавшего при
кровотечении из внутренних органов:а - при травме легких; б - при кровотечении
из желудка и пищевода
Рис. 25. Положение пострадавшего при
кровотечении из внутренних органов:а - при травме легких; б - при кровотечении
из желудка и пищевода
Внутреннее кровотечение в брюшную полость. Возникает при ударе в живот. В большинстве случаев при этом происходит разрыв печени, селезенки. Внутрибрюшное кровотечение характеризуется сильными болями в области живота. Пострадавший впадает в шоковое состояние или теряет сознание. Его укладывают на спину, ноги приподнимают, на область живота кладут холодный компресс или мешочек со льдом. Нельзя давать ни пить, ни есть. Нужна срочная врачебная помощь.
9. Основные приемы реанимации
Шок
Причины.
Какой-либо сильный раздражитель, тяжелая травма, большая кровопотеря. Опасное для жизни состояние организма.
Симптомы.
Непосредственно после сильной травмы может наступить общее речевое и двигательное возбуждение, учащение дыхания (эректильный шок). Пострадавший, несмотря на повреждения, пытается продолжать движение. Он возбужден, много и громко говорит. Через 5-10 минут наступают состояние угнетения, слабая реакция на окружающее, неподвижность, бледность, появляются липкий холодный пот, частое и поверхностное дыхание, учащение пульса до 140-200 ударов в минуту и его ослабление (торпидный шок).
Неотложная помощь.
Осторожно придать пострадавшему горизонтальное положение на спине. При начавшейся рвоте голову повернуть набок.
Проверить, есть ли дыхание, и работает ли сердце. При отсутствии дыхания и сердцебиения начать реанимацию: искусственное дыхание и массаж сердца. Быстро остановить любое кровотечение. Срочно послать за медицинской помощью. Если не повреждены ноги, положить их повыше — на рюкзак. Так будет больше крови поступать в мозг и сердце. При наличии переломов провести иммобилизацию (обездвиживание).Не давать пить, так как могут быть повреждены внутренние органы, возможна рвота. Категорически запрещается спиртное. Транспортировать только в исключительных случаях — для выноса на дорогу, к площадке вертолета при полной невозможности вызова врача к месту травмы.
 Рис. 26. Проведение искусственного
дыхания — способом "рот в рот"; б - способом "рот в нос"
Рис. 26. Проведение искусственного
дыхания — способом "рот в рот"; б - способом "рот в нос"
Искусственное дыхание (искусственная вентиляция легких).
Применявшийся ранее способ искусственного дыхания при помощи сгибания рук и ног пострадавшего ныне не используется. На вооружении имеются более эффективные методы дыхания — "рот в рот" и "рот в нос".
Подготовительные манипуляции.
Прежде чем начать искусственное дыхание, необходимо убедиться в проходимости верхних дыхательных путей пострадавшего. Обычно при запрокидывании головы лучше открываются дыхательные пути.
Для того чтобы избежать западания языка, нижнюю челюсть пострадавшего выдвигают вперед. Если челюсти больного крепко сжаты, их следует осторожно раздвинуть каким-нибудь плоским предметом (черенком ложки и т.п.), положить между зубами валик из бинта или ткани. После этого пальцем, обернутым платком или марлей, быстро обследовать полость рта и освободить ее от рвотных масс, слизи, крови, песка (съемные зубные протезы нужно снять). Затем расстегнуть одежду пострадавшего, затрудняющую дыхание и кровообращение.
Все эти подготовительные манипуляции необходимо осуществлять очень быстро, но осторожно и бережно, так как можно ухудшить и без того критическое положение пострадавшего.
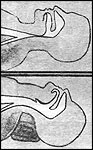 Рис. 27. Открытие дыхательных путей
при запрокидывании головы
Рис. 27. Открытие дыхательных путей
при запрокидывании головы
 Рис. 28. Этапы выведения нижней челюсти
Рис. 28. Этапы выведения нижней челюсти
Для выполнения искусственного дыхания оказывающий помощь становится с любой стороны от больного.
Признаки восстановления дыхания.
Сразу начатое искусственное дыхание часто приводит к успеху. Первый самостоятельный вдох не всегда достаточно четко выражен и нередко регистрируется лишь по слабому ритмичному сокращению шейных мышц, напоминающему глотательное движение. Затем дыхательные движения нарастают, но могут проходить с большими интервалами и носить судорожный характер.
Методика искусственного дыхания способом "рот в рот".
Быстро и осторожно уложить пострадавшего на спину с вытянутыми вдоль туловища руками на плоскую твердую поверхность. Освободить грудную клетку от ремней, обвязок, одежды. Голову пострадавшего запрокинуть кверху, одной рукой оттянуть его нижнюю челюсть кпереди и книзу, а пальцами другой зажать нос. Следить, чтобы язык пострадавшего не западал и не закрывал дыхательные пути. В случае западания языка вытянуть и удерживать пальцами или приколоть (пришить) кончик языка к одежде.
Проводящему искусственное дыхание сделать максимальный вдох, наклониться к пострадавшему, прижаться плотно губами к его открытому рту и сделать максимальный выдох. В этот момент следить за тем, чтобы по мере поступления воздуха в дыхательные пути и легкие пострадавшего грудная клетка его максимально расправлялась. После расправления грудной клетки отнять рот от губ пострадавшего и прекратить сдавливать нос. В этот момент воздух начнет самостоятельно выходить из легких пострадавшего.
Вдохи следует делать через каждые 3-4 секунды. Интервалы между вдохами и глубина каждого вдоха должны быть одинаковыми.
Методика искусственного дыхания способом "рот в нос".
Этот способ применяют при травме языка, челюсти, губ. Положение пострадавшего, частота и глубина вдохов, проведение дополнительных лечебных мероприятий те же, что и при искусственном дыхании способом "рот в рот". Рот пострадавшего при этом должен быть плотно закрыт. Вдувание производят в обе ноздри пострадавшего.
Закрытый массаж сердца
Проводится при внезапной остановке сердечной деятельности (при шоке, попадании в лавину, поражении электротоком, молнией и т.д.).
Сущность массажа сердца.
Массаж сердца — искусственное сжатие его полостей, способствующее проталкиванию крови в кровеносное русло и раздражающее нервный аппарат сердечной мышцы. У пострадавших, находящихся в состоянии клинической смерти, в результате резкого снижения мышечного тонуса грудная клетка приобретает повышенную подвижность, и поскольку сердце располагается между грудиной и позвоночником, то при нажатии на передние отделы грудной клетки оно может быть сдавлено настолько, что кровь из его полостей выжимается в сосуды, а при прекращении сжатия сердце расправляется, и в его полости поступает новая порция крови из вен. Неоднократно повторяя такую манипуляцию, можно искусственно поддерживать кровообращение в сосудах.
Признаки остановки сердца.
Резкая синюшность или бледность, пульс на лучевой и сонной артерии не ощущается, при прослушивании ухом работа сердца не слышна.
Методика проведения закрытого массажа сердца.
Быстро уложить пострадавшего на спину на жесткую поверхность.
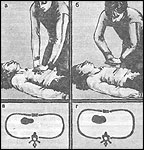 Рис. 29. Проведение закрытого массажа
сердца: а - толчкообразные движения на грудину пострадавшего; б — пауза между
толчками; в, г - схема движения грудной клетки и сжатия сердца
Рис. 29. Проведение закрытого массажа
сердца: а - толчкообразные движения на грудину пострадавшего; б — пауза между
толчками; в, г - схема движения грудной клетки и сжатия сердца
Оказывающему помощь встать слева.
Положить ладонь одной руки на нижнюю часть грудины пострадавшего, сверху на нее положить ладонь другой руки.
Энергичным толчкообразным движением рук, разогнутых в локтевых суставах, надавливать на грудину.
После каждого надавливания надо отнимать руки от груди для того, чтобы не препятствовать ее расправлению и наполнению полостей сердца кровью. Механизм движений грудной клетки показан на рис.29,в, г.
В минуту выполнять до 60 надавливаний.
Признаки восстановления сердечной деятельности
Появление самостоятельного пульса на сонной или лучевой артериях, уменьшение бледности или синюшности кожных покровов.
При появлении признаков работы сердца массаж прекращают, однако надо быть готовыми возобновить его нередки повторные остановки сердца.
Список литературных источников.
1. Орлов М. Туристская аптечка. – рекомендации выпускника курсов горноспасателей УМЦ "Готовность" под руководством Г.Г. Лучанского при институте Склифосовского в 2012-2013гг.
2. Стемпиньска Я, Шаевски Т. «Первая помощь при несчастных случаях и в экстремальных ситуациях». М.: Физкультура и спорт, 2017г.
3. Шальков Ю. Л. Здоровье туриста. – М.: Физкультура и спорт, 2016. – 144с.
4. Школа альпинизма (Начальная подготовка). – М.: ФиС, 2015. – 463с. Составители: П.П. Захаров, Т.В. Степенко.
5. Штюрмер Ю.А. Опасности в туризме, мнимые и действительные, М., 2018. – 143с.
Список интернет источников.
1. https://survival.com.ua/pervaya-meditsinskaya-pomoshh-pohode-ekstremalnyih-usloviyah-okazanie-medpomoshhi/
2. https://www.mchs.gov.ru/deyatelnost/bezopasnost-grazhdan/5
Скачано с www.znanio.ru
Материалы на данной страницы взяты из открытых источников либо размещены пользователем в соответствии с договором-офертой сайта. Вы можете сообщить о нарушении.