
краевое государственное бюджетное
профессиональное образовательное учреждение
«Красноярский медицинский техникум»
Выпускная квалификационная работа
(дипломный проект)
Повышение информированности младшего медицинского персонала о профилактике парентеральных гепатитов
|
Допущен к защите на ГИА |
Выполнил: Зайцева Анна Евгеньевна студент очно-заочной формы обучения специальности 34.02.01. Сестринское дело ____________ (подпись) |
|
Выпускная квалификационная работа защищена «__»____________20__г. Оценка _______________ Секретарь ГЭК __________
2020 |
Научный руководитель Л.А. Роппельт ______ (подпись)
|
Оглавление
I. Краткая аннотация проекта
II. Паспорт дипломного проекта
III. Теоретическая часть дипломного проекта
IV. Этапы проведения проекта
V. Календарный план проекта
VI. Ожидаемые результаты
VII. Оценка результатов
VIII. Перспективы развития проекта
IX. Риски реализации проекта
X. Пути решения рисков исполнения проекта
Список литературы
Приложения
Проект выполнен студентом очно-заочной формы обучения специальности 34.02.01 Сестринское дело Зайцевой А.Е. на базе ФГБУ ФСНКЦ ФМБА России г.Красноярск в период с ноября 2019 по июнь 2020.
Выявлен недостаточный уровень информированности сотрудников младшего медицинского персонала профилактике парентеральных гепатитов. В рамках проекта разработана презентация и печатные информационные материалы: буклет, памятка, которые были распространены среди сотрудников младшего медицинского персонала, а также проведена обучающая беседа. В результате повысилась информированность медицинских сотрудников о профилактике инфицирования парентеральными вирусными гепатитами. Повторное анкетирование показало высокую значимость проекта для дальнейшей профессиональной деятельности медицинского персонала.
1. Актуальность
Профессиональные контакты с кровью являются одной из самых серьезных проблем здравоохранения в мире.
В апреле 2016 г. на Ассамблее Всемирной организации здравоохранения (ВОЗ) было принято решение о глобальной ликвидации вирусных гепатитов как проблемы общественного здравоохранения к 2030 г.
Для медицинских работников, которые имеют постоянные профессиональные контакты с кровью, вирусные гепатиты с парентеральным механизмом передачи представляют большую опасность.
2. Цель проекта: повысить информированность младших медицинских сотрудников ФГБУ ФСНКЦ ФМБА России о профилактике инфицирования парентеральными вирусными гепатитами.
3. Задачи проекта:
1. Изучить теоретический материал по данной теме.
2. Составить вопросы для анкетирования исходного уровня знаний о профилактике инфицирования.
3. Провести анкетирование, проанализировать результаты.
4. Провести цикл информационных занятий и бесед с целевой группой.
5. Оценить повышение информированности медицинского персонала операционного блока о профилактике парентеральных вирусных гепатитов.
6. Составить памятки и буклеты по теме «Профилактика профессиональных заражений парентеральными вирусными гепатитами» для младшего медицинского персонала.
4. Целевая группа: 20 представителей младшего медицинского персонала ФГБУ ФСНКЦ ФМБА России в возрасте 25-55 лет.
5. Исполнители: студент специальности 34.02.01. Сестринское дело, краевого государственного бюджетного профессионального образовательного учреждения «Красноярский медицинский техникум» Зайцева Анна Евгеньевна, под руководством Роппельт Л.А
6. География проекта: г. Красноярск, ФГБУ ФСНКЦ ФМБА России.
7. Тип проекта: практико-ориентированный
8. Срок реализации проекта: ноябрь 2019 - июнь 2020
9. Бюджет проекта: 1.6 тысяч рублей
3.1 МЛАДШИЙ МЕДИЦИНСКИЙ ПЕРСОНАЛ И ЕГО ОБЯЗАННОСТИ
К младшему медицинскому персоналу относятся: санитары и санитарки, младшие медсестры и медбратья по уходу за больными, сестры-хозяйки.
Обязанности младшего медицинского персонала
В зависимости от того, какую должность занимает тот или иной сотрудник, считающийся представителем младшего медицинского персонала, могут изменяться и его обязанности. Поэтому следует рассмотреть более подробно основные трудовые задачи представителей самых популярных должностей в рамках младшего медицинского персонала.
Должностные обязанности сестры-хозяйки:
Ø Обеспечивать решение хозяйственных вопросов в отделении.
Ø Курировать количество имеющихся расходных материалов.
Ø Предоставлять санитарам и медсестрам дезинфицирующие препараты и инструменты для уборки.
Ø Приемка и сдача в стирку постельного белья, выдача его сотрудникам.
Должностные обязанности санитара:
Ø Уборка и транспортировка всех видов медицинских отходов.
Ø Помощь медсестрам в уходе за пациентами, смена постельного белья, кормление.
Ø Проведение санитарной и гигиенической обработки пациентов.
Ø Ежедневное проведение генеральной и влажной уборки помещений с применением дезинфицирующих средств.
Ø Проведение предстерилизационной очистки медицинских инструментов.
Ø Дезинфицирование аппаратуры и различных медицинских изделий.
Ø Уход за телами умерших больных, транспортировка тел [5].
Должностные обязанности младшей медсестры по уходу за больными:
Ø Проведение анкетирования пациента и его родственников.
Ø Перемещение и сопровождение больных.
Ø Оказание первой помощи при наличии неотложных состояний.
Ø Транспортировка биоматериалов в лаборатории.
Ø Кормление тяжелобольных.
Ø Гигиенический уход за больными.
Ø Наблюдение за состоянием пациентов и сообщение о
нем другим сотрудникам медучреждения.
3.2 ОБЩАЯ ХАРАКТЕРИСТИКА ПАРЕНТЕРАЛЬНЫХ ВИРУСНЫХ ГЕПАТИТОВ
Группа вирусных гепатитов включает нозологически самостоятельные заболевания, получившие наименование вирусных гепатитов А, В, С, D, Е и другие. Объединяющим началом является гепатотропность возбудителей, определяющая избирательное поражение печени. Другие характеристики вирусных гепатитов (таксономическая принадлежность вирусов, механизмы передачи и пути заражения, патогенез, иммуногенез, клинические проявления, программы лечения и направления профилактики) существенно различаются между собой [7].
Парентеральные вирусные гепатиты (ПВГ) — группа полиэтиологичных антропонозных инфекционных заболеваний, вызываемых вирусом гепатита В, вирусом гепатита D, вирусом гепатита С, вирусом гепатита G, вирусом гепатита TT, вирусом гепатита SEN, вирусом гепатита NF, которые клинически характеризуются преимущественным поражением печени, эпидемически значимой циркуляцией вирусов в крови, в семенной жидкости, вагинальном содержимом и в меньших количествах в других биологических жидкостях (в грудном молоке, слюне, моче, поте, слезах), многообразием клинических проявлений (в том числе бессимптомным носительством вирусов) и исходов заболевания (в том числе в цирроз или онкологическое перерождение клеток печени). Инфицирование возможно как одним из вирусов, так и в сочетаниях.
Проблема вирусных гепатитов по-прежнему остается одной из самых важных для здравоохранения всего мира. Причинами, определяющими столь высокую актуальность вирусных гепатитов, являются:
‒ высокая заболеваемость и летальность, связанная с вирусными гепатитами. Сейчас в мире считают, что около 4 миллиардов человек имели контакт с вирусом гепатита В (ВГВ); 400 миллионов являются бессимптомными носителями ВГВ; число вновь регистрируемых случаев — 4–5 миллионов; количество смертей, связанных с инфицированием ВГВ, ежегодно составляет 1–2 миллиона. Столь же широкое распространение имеет и гепатит С. От 120 до 180 миллионов человек инфицировано виру- сом гепатита С (примерно 3 % от всего населения в мире)[10]
‒ частое развитие после перенесенного острого заболевания хронического гепатита, цирроза печени и первичного рака печени. Особенно высокий уровень хронизации связан с инфицированием ВГС — до 70 %. Первичный рак печени и цирроз печени являются одной из цен- тральных проблем многих стран мира;
-значительные социальные и экономические проблемы, связанные с вирусными гепатитами (выделение гигантских средств на лечение и 5 профилактику этих инфекций, снижение трудоспособности, психологическая травма, влияющая на качество жизни пациента);
‒ объективные трудности в своевременной диагностике заболевания. Гепатиты В и С — это медленно развивающиеся системные инфекции, при которых страдает печень, но начальные симптомы заболевания скрыты, стерты, неспецифичны — общая слабость, повышенная утомляемость, минимальные изменения в состоянии крови, которые долгое время не находят должной диагностической интерпретации.
Современный период борьбы с вирусными гепатитами характеризуется:
-этиологической расшифровкой большинства случаев острого и хронического гепатита. Идентифицированы 8 гепатотропных вирусов гепатитов: A, B, C, D, E, G, TTV и SENV;
‒ использованием высокочувствительных и специфичных методов выявления антигенов, антител и нуклеиновых кислот вирусов, ответственных за развитие гепатитов;
‒ накоплением новых данных по эпидемиологии гепатитов и их молекулярной эпидемиологии;
‒ внедрением вакцин против гепатита В в национальные календари прививок, вакцинация новорожденных;
‒ получением новой информации о репликации гепатотропных вирусов и патогенезе заболеваний, вызываемых ими; разработкой новых лекарственных препаратов и схем лечения.
Значительный объем новой информации определяет необходимость её обобщения и соотношения с уже известными и ранее сформулированными положениями вирусных гепатитов, что, несомненно, позволяет расширить представление о ситуации, складывающейся в изучении и профилактике вирусных гепатитов см. таблицу 1
.
Таблица 1
Виды механизмов передачи парентеральных вирусных гепатитов
|
Механизм передачи |
Пути передачи |
Факторы передачи
|
|
Естественные механизмы передачи: I. Вертикальный |
Герменативный (зародышевый) |
В геном встраиваются инфицированные зародышевые клетки, передача инфекции происходит из поколения в поколение |
|
Гематогенно-трансплацентарный |
Кровь матери
|
|
|
Интранатальный (вовремя родов) |
Кровь матери, вагинальный секрет матери |
|
|
II. Контактный |
Половой |
Кровь, сперма, вагинальный секрет |
|
|
Контактный |
Прямой — биологические жидкости организма человека (передача инфекции происходит при соприкосновении с поврежденными кожными или слизистыми покровами) |
|
|
|
Непрямой (бытовое парентеральное инфицирование) — биологические жидкости человека и предметы — передача инфекции происходит через общие бритвенные, маникюрные приборы, расчески, полотенца, мочалки, зубные щётки и другие предметы |
|
Артифициальный (искусственный) |
Парентеральный |
Кровь, её компоненты, другие биологические жидкости организма человека, органы и ткани; передача инфекции происходит при медицинских и немедицинских манипуляциях с нарушением целостности кожных покровов и слизистых, немедицинском парентеральном введении психоактивных веществ (наркотиков). |
Вирусный гепатит В — антропонозная инфекционная болезнь, характеризующаяся поражением печени и проявляющаяся интоксикацией, желтухой, печеночными симптомами, склонностью к осложнениям.
Возбудителем является вирус гепатита В, входящий в семейство Hepadnaviridae, род Orthohepadnavirus.
Вирус гепатита В характеризуется высокой устойчивостью к действию многих физических и химических факторов. При температуре 3–5 °С сохраняет жизнеспособность в течение 6–12 месяцев, в условиях комнатной температуры — 3–6 месяцев, в замороженном состоянии несколько лет. В цельной крови и ее компонентах переживает годами. Под действием температуры 85 °С вирус погибает только через 1 час, при кипячении — через 30 минут, автоклавирование (120 °С) приводит к гибели через 45 минут, сухой нагретый воздух (160 °С) — через 1 час. Вирус гепатита В устойчив в кислой среде, не чувствителен к эфиру, но погибает под воздействием 3–5 % раствора хлорамина, 6 % раствора перекиси водорода, чувствителен также к фенолу, этиловому спирту, глютаровому альдегиду и растворам гипохлоритов [5] .
Различают следующие варианты клинического течения вирусного гепатита В:
1) острый;
2) фульминантный;
3) подострый;
4) хронический.
Уникальная особенность вирусного гепатита В состоит в том, что при данной инфекции источниками инфекции могут быть все известные их категории — больные острой формой, хронические больные, носители (реконвалесцентные, хронические, здоровые).
Вирус гепатита В присутствует в высоких концентрациях в крови, сыворотке и раневом экссудате. В средних концентрациях вирус можно обнаружить в семенной жидкости, вагинальном содержимом и слюне. Обычно вирус не определяется или присутствует в небольших количествах в моче, испражнениях, поте, слезах и грудном молоке.
Риск заражения более высок от больных с клинически выраженными формами заболевания. Однако эти формы заболевания сравнительно рано выявляются и госпитализируются, что существенно ограничивает их значение в качестве источника инфекции. От больных с безжелтушными формами, а тем более, от лиц с субклиническими и инаппарантными вариантами инфекции риск заражения значительно меньший. Однако эпидемическая опасность этих контингентов очень высока, с одной стороны, в связи с их особенно широким распространением, с другой — их крайне низким выявлением, исключающим возможность проведения необходимых профилактических мероприятий.
Распространение вирусного гепатита В осуществляется посредством естественных механизмов передачи и искусственного механизма заражения
К естественным относятся вертикальный и контактный механизмы передачи.
Искусственные механизмы заражения вирусом гепатита В реализуются при парентеральных манипуляциях.
Основным фактором передачи является контаминированная кровь, при переливании которой вероятность заражения вирусным гепатитом В достигает 90 %.
Разновидностью парентеральной передачи является заражение вирусом гепатита В посредством недостаточно тщательно обеззараженного медицинского инструментария многоразового пользования, загрязненного кровью больных и носителей (в ходе операций, при стоматологических, гинекологических, инструментальных лечебно-диагностических манипуляциях, разнообразных парентеральных процедурах). Инфицирующая доза возбудителя содержится в очень маленьких объемах крови, и заражение вирусом гепатита В возможно при инокуляции всего 0,0005 мл крови. Это обстоятельство определяет потенциальную опасность любой манипуляции, связанной с нарушением целостности кожных покровов и слизистых оболочек. По оценочным данным, при уколах загрязненными иглами риск заражения составляет 7–30%.
Вирусный гепатит В диагностируют на основании:
- эпидемиологического анамнеза;
- клинических проявлений;
- лабораторных данных: биохимических и обнаружения серологических маркеров HBV-инфекции.
Специфические антитела к антигенам вируса гепатита В обнаруживаются в крови методами ИФА и ИЛА, а также мембранным экспресс методом с последующим подтверждением первично-положительного результата проведением повторного исследования.
Качественное определение ДНК вируса гепатита В методом ПЦР указывает на наличие и репродукцию в организме возбудителя.
Количественное обнаружение ДНК вируса гепатита В методом ПЦР (определение вирусной нагрузки) позволяет оценить активность репликации вируса и эффективность противовирусной терапии.
Метод ПЦР используется также для определения генотипов вируса гепатита В с целью выбора оптимальной схемы лечения заболевания.
Специфическая профилактика ГВ осуществляется путем вакцинации и введения специфических препаратов иммуноглобулинов, содержащих анти-HBs.
Пассивная профилактика. В целях постконтактной профилактики у неиммунных лиц рекомендуют вакцинацию сочетать с введением препаратов иммуноглобулинов, содержащих анти- HBs.
Проявления эпидемического процесса. Вирусный гепатит В имеет повсеместное распространение. По данным ВОЗ, маркеры вируса гепатита В имеют 2 миллиарда человек (1/3 мировой популяции), 250–400 миллионов человек страдают от хронической ВГВ-инфекции. Несмотря на то, что заболевание встречается во всех частях мира, на различных территориях ВГВ-инфекция распространена неравномерно. Выделяют территории с низкой (до 2 %), умеренной (2–8 %) и высокой (> 8 %) распространенностью ВГВ в популяции.
Наиболее широко ВГВ распространен в Азии, странах Южно-тихоокеанского региона, Южной и Центральной Африки, среди отдельных групп коренного населения, живущего за полярным кругом (Аляска, Гренландия, Северная Канада). В высоко эндемичных странах риск неонатального инфицирования от матерей очень высок. ВГВ-инфекция на таких территориях часто приобретается перинатально или в детстве.
В западных странах заболевание регистрируется значительно реже и приобретается первично во взрослом возрасте.
В целом уровни заболеваемости возрастают с севера на юг и с запада на восток.
Наиболее поражаемыми возрастными группами при ПВГ являются подростки и взрослые (15 лет и старше), проживающие преимущественно в городах.
Вирусный гепатит В рассматривается как профессиональная инфекция, представляющая угрозу для работников, по роду своей деятельности контактирующих с кровью, тканями или другими биологическими жидкостями человека.
3.4 ВИРУСНЫЙ ГЕПАТИТ D
Вирусный гепатит D — антропонозная инфекционная болезнь, развивающаяся у лиц, инфицированных вирусом гепатита В и характеризующаяся преимущественным поражением печени.
Возбудителем вирусного гепатита D является особая разновидность дефектного вируса — Deltavirus.
Репликация вируса гепатита D возможна только в том случае, если он встраивается во внешнюю оболочку, состоящую из HВsAg.
В связи с тем, что заражение вирусом гепатита D происходит только при наличии инфекции, обусловленной вирусом гепатита В, для обеих инфекций характерными являются общие источники инфекции.
Вирус гепатита D распространяется искусственными путями и естественными механизмами передачи. При искусственной передаче наибольшее значение имеют гемотрансфузии, а также инвазивные медицинские манипуляции. Заражение возможно и при попадании крови, содержащей вирус гепатита D, на поврежденные кожные покровы или слизистые оболочки. К естественным механизмам передачи относятся контактный (реализуется при половых контактах) и вертикальный (заражение происходит через плаценту при внутриутробном развитии плода, а также интранатально в процессе родов).
К вирусу гепатита D восприимчивы лица, больные вирусным гепатитом В или являющиеся носителями этого вируса. Иммунитет продолжает изучаться.
Гепатит D встречается только у лиц, инфицированных ВГВ, и протекает в виде острой ко-инфекции или суперинфекции. Инкубационный период в случае ко-инфекции при одновременном заражении ВГВ и ВГD практически не отличается от такового при ВГВ и составляет от 1,5 до 6 месяцев. При ко-инфекции в подавляющем большинстве случаев (95 %) заболевание имеет циклическое, со спонтанным выздоровлением, течение и элиминацией как маркеров ВГВ, так и ВГD, которое обычно неотличимо от острого гепатита В. Следует однако заметить, что одновременное острое течение двух инфекций (ко-инфекция) увеличивает риск развития тяжелой и фульминантной форм заболевания, с летальностью до 13 %.
Хронический ВГD в исходе ко-инфекции развивается у 2–5% больных.
При суперинфекции, когда происходит наслоение острого гепатита D на хроническую инфекцию ВГВ (манифестную или субклиническую), инкубационный период короче и составляет 1–2 месяца. При прогрессировании болезни в одних случаях развивается фульминантный гепатит с ОПЭ и летальным исходом, в других — хронический гепатит, нередко с быстро формирующимся циррозом печени. Летальность при суперинфекции достигает 5–20 %. Прогрессирование суперинфекции в хронический гепатит D отмечается почти в 80 % случаев.
Хронический ВГD характеризуется, как правило, прогрессирующим течением заболевания с исходом в цирроз печени (у 70–80 % больных) в течение 10–20 лет. В 5–10 % случаев наблюдается быстро прогрессирующее течение с декомпенсацией печеночного процесса в течение нескольких лет после инфицирования. Значительно реже (в 10–15 % случаев), чем при хроническом ГВ, может наблюдаться непрогрессирующее течение ГD (латентная инфекция ВГD). Часто у больных хроническим ГD в момент установления диагноза выставляют стадию цирроза печени.
Лабораторная диагностика. Специфическая лабораторная диагностика маркеров ВГD, проводится у лиц, имеющих маркеры вируса гепатита В.
Антиген вируса гепатита D обнаруживается в сыворотке крови методом ИФА в конце преджелтушного периода и у большинства больных сохраняется в сыворотке крови на протяжении 1–2 недель заболевания.
Выявление методом ПЦР РНК вируса гепатита D свидетельствует о наличии вируса в организме и его репликации в клетках печени.
Проявления эпидемического процесса. По оценочным данным, в мире насчитывается 17 миллионов хронических носителей HBsAg, инфицированных и вирусом гепатита D. В разных странах среди лиц, являющихся носителями HВsAg, инфекция вирусом гепатита D варьирует в пределах от 0,1 до 20–30 %. В целом регионы распространения вирусных гепатитов В и D совпадают. При вирусном гепатите D важнейшую группу риска составляют больные гематологических отделений, получавшие повторные переливания крови. В последние годы резко возросла доля наркоманов с внутривенным введением наркотических средств, инфицированных вирусом гепатита D.
Для вирусного гепатита D характерным является относительно меньшее значение полового пути передачи, а также существенно меньшая частота перинатальных заражений от инфицированных матерей. Последнее обстоятельство определяет относительно меньшую заболеваемость этой инфекцией детей, в частности первого года жизни. Для вирусного гепатита D весьма характерны внутрисемейные очаги, особенно в больших семьях.
Профилактика. Общность механизмов и путей передачи вирусов гепатита В и D определяет и общность профилактических мероприятий. Поскольку заражение вирусом гепатита D, как правило, требует наличия HВsAg, вакцинация против гепатита В защищает и от гепатита D. Важными являются мероприятия по дезинфекции и стерилизации изделий медицинского назначения. Следует проводить целенаправленную санитарно-просветительную работу среди хронических носителей HВsAg и больных хроническим вирусным гепатитом В. Эти группы лиц необходимо предупреждать о высокой вероятности заражения вирусом гепатита D при внутривенном введении наркотиков.
3.5 ВИРУСНЫЙ ГЕПАТИТ С
Вирусный гепатит С — антропонозная инфекционная болезнь, характеризующаяся преимущественным поражением печени, умеренной интоксикацией и склонностью к развитию хронических форм.
Возбудителем является вирус, относящийся к роду
Hepacivirus, cемейство Flaviviridae. Одной из важнейших характеристик ВГС является его выраженная гетерогенность, которая обусловлена особенностями репликации вирусной РНК, не сопровождающейся коррекцией ошибок, а также высоким уровнем репродукции ВГС (1010–1012 в сутки с очень коротким периодом полужизни вирусных частиц — 2,7–7,2 ч).
Быстрое изменение ВГС лежит в основе длительного, возможно, иногда и пожизненного, носительства вируса.
Сведения о чувствительности ВГС ко внешним физико-химическим воздействиям малочисленны. Известно, что вирус устойчив к нагреванию до 50 °С. При температуре 60 °С инактивируется в течение 30 минут, при 100 °С — за 2 минуты. Инактивируется растворителями липидов (хлороформ) и ультрафиолетовым облучением. В целом, к факторам внешней среды вирус гепатита С менее устойчив, чем вирус гепатита В, однако степень его устойчивости к инактивации выше, чем вируса иммунодефицита человека.
Источниками инфекции являются больные всеми формами острого и хронического вирусного гепатита С и вирусоносители. Больные представляют опасность в инкубационном, продромальном и желтушном периодах, а также при хронизации инфекционного процесса и развитии вирусоносительства.
Больные с безжелтушными, субклиническими формами острого инфекционного процесса, хроническим гепатитом и вирусоносители в большинстве случаев остаются нераспознанными. Именно такие лица поддерживают высокую интенсивность эпидемического процесса и являются основными источниками инфекции.
Возбудитель вирусного гепатита С распространяется посредством искусственных механизмов заражения и естественных механизмов передачи.
Особенности путей передачи ВГС связаны с относительно невысокой устойчивостью вируса во внешней среде и довольно большой инфицирующей дозой, необходимой для заражения. Вирус ВГС передается, прежде всего, через зараженную кровь и в меньшей степени— через другие биологические жидкости человека [11].
Инкубационный период от 2 до 26 недель (в среднем 6–8 недель). В течении ВГС выделяют острую и хроническую стадии болезни. Острая стадия ВГС чаще всего протекает в бессимптомной форме. Своевременная диагностика ее значительно затруднена. Манифестное течение острой стадии ВГС наблюдается лишь в 10–20 % случаев. Острая стадия ВГС может закончиться выздоровлением со стабильным исчезновением РНК ВГС.
Однако у большинства больных (в 75–80 %) развивается хроническая стадия ВГС, при которой латентная фаза чаще всего предшествует фазе реактивации. Продолжительность латентной фазы составляет 10–20 лет.
В этот период какие-либо объективные признаки хронического гепатита отсутствуют.
Хронический гепатит С. Вирус гепатита С— одна из главных причин хронических заболеваний печени. Диапазон исходов ВГС-инфекции широк и колеблется от минимального до тяжелого поражения печени, включая развитие цирроза и ГЦК
Выделен ряд факторов, оказывающих отрицательное влияние на естественное течение ХГС: возраст более 40 лет к моменту инфицирования, мужской пол, раса (не европейская), злоупотребление алкоголем, ожирение, нарушение обмена железа, метаболический синдром.
Через 20–30 лет после инфицирования вирусом гепатита С вероятность развития цирроза колеблется от 4 до 45 %. Считается, что прогрессирование в ЦП может наступать быстро (менее чем за 20 лет), средними темпами (за 20–50 лет) и медленно (более чем за 50 лет). У части больных ХГС не прогрессирует.
Латентная инфекция ВГС. Латентная инфекция ВГС представляет собой наличие РНК ВГС в ткани печени и мононуклеарных клетках периферической крови в отсутствии РНК ВГС в сыворотке
Важность выявления латентной инфекции ВГС определяется возможностью передачи вируса при гемотрансфузиях от доноров с недиагностированной инфекцией ВГС.
Поражение печени при латентной инфекции ВГС, как правило, характеризуется более легкими воспалительными изменениями и фиброзом, чем при хроническом гепатите С, однако в части случаев может привести к развитию цирроза печени. Сохранение латентной инфекции ВГС после успешной противовирусной терапии хронического гепатита С может объяснить поздние рецидивы заболевания, развитие ГЦК.
Для диагностики ВГС используется определение суммарных специфических антител (анти-HCV) и антител класса IgG (анти-HCV IgG) методами ИФА, ФИА и мембранным экспресс-методом. Первично-положительные результаты выявления анти-HCV подтверждаются проведением повторного исследования.
В связи с отсутствием надежных методов культивирования вируса гепатита С стандартом диагностики является определение РНК вируса гепатита С методом ПЦР, позволяющее непосредственно выявить генетический материал вируса в сыворотке крови, оценить репликативную активность. Метод ПЦР применяется для генотипирования вируса гепатита С с целью назначения адекватной терапии и прогноза заболевания.
Проявления эпидемического процесса. НСV-инфекция занимает особое положение среди других инфекционных болезней, что обусловлено катастрофическим ростом инфицированности. В настоящее время число инфицированных НСV лиц превышает число носителей HBsAg в 3 раза и более.
В 1999 году ВОЗ было проведено одно из наиболее масштабных исследований по частоте НСV-инфекции в мировой популяции. В результате проведенных исследований было выявлено, что приблизительно 170 млн. человек в мире инфицированы НСV (3 % мировой популяции), ежегодно в мире инфицируется 3–4 млн человек. В настоящее время уровень инфицирования превысил рубеж в 500 млн. Однако, принимая во внимание бессимптомное течение хронической НСV-инфекции у большинства инфицированных, предполагается, что в 60–75 % случаев она остается не выявленной.
В течение последнего времени наблюдается тенденция к снижению заболеваемости острым гепатитом С. Это можно связать с качественно налаженным скринингом донорской крови, что привело практически к отсутствию посттрансфузионного гепатита С в последние годы.
В то же время динамика регистрации новых случаев хронического гепатита С имеет обратную направленность . Отмечается нарастание частоты выявления хронических форм ВГС, что соответствует общемировым тенденциям в эпидемиологии HCV-инфекции и связано с естественным течением заболевания, при котором манифестные формы начинают проявляться через 20–30 лет от момента инфицирования. В связи с этим современные противоэпидемические мероприятия, приведшие к снижению заболеваемости ОГС, пока не оказывают влияния на рост частоты
хронических форм ГС, так как многие пациенты инфицировались 20 лет назад и более.
3.6 Группа риска инфицирования ПВГ
В группу повышенного риска инфицирования ПВГ входят следующие лица:
· - потребляющие наркотические средства и их аналоги;
· - имеющие беспорядочные половые связи;
· - проживающие совместно с пациентами, инфицированными вирусами ПВГ;
· - регулярно получающие кровь и ее компоненты, имеющие в
анамнезе трансплантацию органов и (или) тканей, биологических матералов человека, другие инвазивные медицинские вмешательства;
· - дети, рожденные от инфицированных матерей.
В группу риска профессионального заражения входят:
· - обучающиеся в учреждениях среднего специального образования, учреждениях высшего образования по профилю образования «Здравоохранение»;
· - медицинские работники, работники других специальностей, которые в процессе своей деятельности имеют контакт с кровью и ее компонентами или другими биологическими материалами человека.
3.7 Профилактика
Многообразие механизмов и путей передачи ПВГ определяют разнообразие направлений в профилактике этих инфекций. Основными являются:
· профилактика посттрансфузионного гепатита (ПТГ),
· профилактика заражения пациентов при проведении лечебнодиагностических манипуляций,
· профилактика профессиональных заражений ВГ медработников,
· профилактика заражения гепатитом новорожденных от беременных женщин, являющихся носителями,
· специфическая профилактика,
· профилактика заражений в семьях реконвалесцентов и носителей.
Биологические жидкости, при контакте с которыми возможно заражение ВГ, ВИЧ:
- кровь
- сперма
- влагалищные выделения
- любые жидкости с примесью крови содержащие ВИЧ культуры и културальные среды
- синовиальная жидкость
- цереброспинальная жидкость
- плевральная жидкость
- перикардиальная жидкость
- амниотическая жидкость
Основными факторами передачи ВИЧ являются биологические жидкости человека – кровь, компоненты крови, сперма, вагинальное отделяемое, грудное молоко [11].
Профилактика профессиональных заражений ВГ медработников основывается на тщательно продуманной системе мероприятий, в число которых входят:
а) универсальные меры профилактики;
б) безопасные методы работы;
в) уничтожение отработанных материалов;
г) вакцинация против гепатита В;
д) предупредительные меры после возможного заражения.
Под универсальными мерами профилактики понимается комплекс мероприятий, направленный на снижение риска передачи инфекций между пациентами и медицинскими работниками при контакте с кровью и другими биологическими жидкостями. Выполнение универсальных мер предосторожности подразумевает, что кровь и биологические жидкости всех пациентов следует рассматривать как потенциально инфицированные и при работе с ними всегда предпринимать соответствующие меры защиты.
УНИВЕРСАЛЬНЫЕ МЕРЫ ПРОФИЛАКТИКИ
Ø медработники, имеющие дело с кровью или другими биологическими жидкостями, должны рассматривать всех больных, как потенциальный источник инфицирования вирусами гепатитов;
Ø следует строго соблюдать такие меры предосторожности, как использование перчаток, масок, халатов и других средств (например, очки предохраняют глаза, влагонепроницаемая одежда защищает кожу и т.д.);
Ø инъекции, перевязки и утилизацию отработанных материалов надо производить в строгом соответствии с имеющимися приказами и рекомендациями.
МАСКИ. Необходимы для предотвращения вероятности попадания в рот и нос жидких субстанций организма. Маски следует заменять, как только они станут влажными. Нельзя опускать их на шею, использовать повторно. Все маски должны полностью закрывать рот и нос. В асептических зонах следует иметь график смены масок. Маски однократного применения менять каждые два часа, более плотные - каждые три часа. Отработанные маски подлежат дезинфекции и утилизации в отходы класса Б. Высококачественные одноразовые маски намного эффективнее, чем обычные марлевые или бумажные, для предотвращения распространения переносчиков воздушной или капельной инфекции.
ЗАЩИТА ДЛЯ ГЛАЗ. Защитные барьеры для глаз и лица необходимы, чтобы предохранить глаза от брызг крови или жидких выделений организма. Это могут быть очки защитные или щитки защитные, как одноразовые, так и многоразовые.
ХАЛАТЫ И ФАРТУКИ. За исключением операционных или изоляторов, где стерильные халаты надеваются для защиты пациента, основная цель халатов и полиэтиленовых фартуков — исключить попадание распространителей инфекции на одежду и кожу персонала. Халаты и фартуки необходимы только при вероятности того, что влажные выделения пациента загрязнят одежду или кожу. Ни в коем случае нельзя допускать, чтобы персонал уносил стирать халаты домой.
Универсальные меры безопасности медицинского персонала от инфекции
Всех пациентов необходимо рассматривать как потенциально инфицированных ВИЧ и другими передаваемыми с кровью инфекциями.
Медицинскому персоналу следует помнить и применять правила безопасности для защиты кожи и слизистых оболочек при контакте с кровью или жидкими выделениями организма любого пациента:
1. Мыть руки до и после любого контакта с пациентом.
2. Рассматривать кровь и жидкие выделения всех пациентов, как потенциально инфицированные, работать с ними только в перчатках.
3. Сразу после применения помещать использованные шприцы и катетеры в специальный контейнер для утилизации острых предметов, никогда не снимать со шприцев иглодержатели с иглами и не производить никаких манипуляций с использованными иглами.
4. Пользоваться средствами защиты глаз и масками для предотвращения возможного попадания брызг крови или жидких выделений в лицо (во время хирургических операций, манипуляций катетеризации и лечебных процедур в полости рта).
5. Использовать специальную влагонепроницаемую одежду для защиты тела от возможного попадания брызг крови или жидких выделений.
6. Рассматривать все белье, запачканное кровью или жидкими выделениями, как потенциально инфицированное.
7. Рассматривать все образцы лабораторных анализов как потенциально инфицированные.
Основные мероприятия по защите медицинских работников от вирусов гепатита следующие:
1. Обследование на ПВГ работников организаций здравоохранения (амбулаторно-поликлинических, больничных, санаториев и других), выполняющих медицинские вмешательства с нарушением целостности кожных покровов, слизистых, работы с биологическим материалом, изделиями медицинского назначения или медицинской техникой, загрязненными биологическим материалом при предварительном медицинском осмотре, далее 1 раз в год — не привитые против гепатита В обследуются на НВsAg и анти-НСV, привитые — на анти-НСV, дополнительно — по клиническим и эпидемическим показаниям;
2. Иммунизация работников организаций здравоохранения против ВГВ;
3. Соблюдение работниками организаций здравоохранения мер предосторожности при работе с колющими и режущими инструментами, биоматериалом. Надевание колпачков на использованные иглы запрещается. После медицинского вмешательства шприцы с иглами и острые предметы должны собираться в непрокалываемые контейнеры для утилизации. Для безопасного отсечения игл должно предусматриваться обеспечение рабочих мест специальными настольными контейнерами с иглоотсекателями;
4. Соблюдение мер безопасности при работе с кровью. Не допускается забор крови самотеком непосредственно в пробирку или через иглу непосредственно в пробирку, использование стеклянной посуды с отбитыми краями. Емкости с биологическим материалом должны быть оснащены плотно закрывающимися крышками, пробками. Пробирки с биологическим материалом помещаются в штатив. Транспортировка штативов, емкостей с биологическим материалом допускается только в контейнерах (биксах, пеналах) с плотно закрывающимися крышками, исключающими их самопроизвольное открывание в пути следования. На случай боя или опрокидывания емкостей с биологическим материалом на дно контейнера (бикса, пенала) укладывается четырехслойная марля. Не допускается помещение бланков направлений или другой документации внутрь контейнера (бикса, пенала) с биологическим материалом;
5. Инструктаж работников организации здравоохранения о порядке действий при аварийном контакте с биологическим материалом пациента, загрязнении биологическим материалом объектов внешней среды;
6. Наличие на постоянных рабочих местах, где выполняются манипуляции с нарушением целостности кожных покровов, слизистых или работа с биологическим материалом пациентов, порядка действий работников на случай аварийного контакта, загрязнения биологическим материалом объектов внешней среды; средств индивидуальной защиты глаз и органов дыхания, непромокаемого фартука, нарукавников, пакетов для сбора загрязненной санитарно-гигиенической одежды и обуви, антисептика, рабочего раствора средства дезинфекции;
7. Использование работниками организаций здравоохранения средств индивидуальной защиты (СИЗ). Необходимо использовать защитные перчатки при медицинском осмотре слизистых оболочек и поврежденной кожи пациента; при выполнении медицинских вмешательств с повреждением кожи, слизистых оболочек пациента; при выполнении работ, связанных с риском контакта кожи рук работников организаций здравоохранения с биоматериалом; при работе в микробиологических и клинико-диагностических лабораториях организаций здравоохранения; при осуществлении ухода за пациентом (гигиена полости рта, мытье, стрижка и бритье волос, замена грязного белья). Следует использовать СИЗ глаз при выполнении работ, связанных с риском попадания биоматериала на слизистую оболочку глаз;
8. Регистрация аварийных контактов в журнале
9. Проведение лабораторного обследования работника организации здравоохранения и пациента на маркеры ПВГ не позднее 24 часов после аварийного контакта. Положительный результат лабораторного обследования свидетельствует, что инфицирование ПВГ произошло ранее и не имеет связи с данным аварийным контактом. В случае получения отрицаельных результатов повторные обследования проводятся через 3, 6, 12месяцев;
10. В случае аварийного контакта ранее не привитого медицинского работника с биологическим материалом пациента инфицированного вирусом гепатита В рекомендуется проведение постэкспозиционной вакцинации по ускоренной схеме в соответствии с рекомендациями производителя вакцины. Первая доза вакцины вводится в максимально короткий срок после аварийного контакта.
МЕРОПРИЯТИЯ ПО ПРОФИЛАКТИКЕ ПРОФЕССИОНАЛЬНОГО ЗАРАЖЕНИЯ МЕДРАБОТНИКОВ (СП 3.1.5.2826-2008 г. «Профилактика ВГВ»)
Профилактика профессионального заражения медперсонала вирусом гепатита и ВИЧ включает следующие мероприятия:
1. Все манипуляции, связанные с разбрызгиванием крови или сыворотки, в том числе, разборка, мойка, прополаскивание медицинского инструментария, пипеток, лабораторной посуды следует выполнять в перчатках, маске (при необходимости защитных очках).
2. Разборку, мойку, прополаскивание инструментов проводить только после дезинфекции и в перчатках.
3. Не принимать пищу, не курить в помещении, где проводят процедуры пациентам, не наносить косметику, не брать в руки контактные линзы.
4. В кабинетах иметь отдельные раковины для мытья рук и мытья инструментов.
5. Соблюдать правила личной гигиены, мыть руки с жидким мылом двукратно в тёплой проточной воде после любой процедуры. Иметь индивидуальную салфетку.
6. Избегать частого применения дезинфектантов (раздражение кожи, дерматиты, легко проникают возбудители заболеваний). Хирургам не пользоваться жёсткими щётками
7. Бланки направлений в лабораторию не помещать в пробирку с кровью, маркировать пробирку, направления помещать в целлофан, а затем в специальный контейнер вместе со штативами и пробирками (особенно на HBSAg). Пробирки с материалом закрывать крышками.
8. Лаборанты обязаны соблюдать такие же правила. Кроме того, для накачивания крови в капилляры использовать пипетки, для взятия крови на анализы отдавать преимущество взятию с помощью вакутейнера.
9. Проводить обследование всего медперсонала на носительство HBS Ag не реже 1 раза в год (или согласно кодам).
10. Проводить вакцинацию группам риска (отделение переливание крови, анестезиологи, стоматологи, реаниматоры, инфекционисты, гематологи, хирурги, ожоговое отделение, лаборанты, ССМП, ГЭО, онкология) специфическим иммуноглобулином.
11. При повреждении кожных покровов при манипуляциях, выполняемых больными, проводить экстренную профилактику и без промедления сообщать обо всех случаях травматизма при работе с острыми предметами и инфицированными субстратами.
12. Во всех ЛПО, где может понадобиться проведение реанимации, должны иметься дыхательные мешки.
13. Новорожденным при реанимации использовать механические и электрические устройства.
14. Использованные иглы своевременно помещать в иглосъемник или деструктор.
15. Иглы нельзя сгибать, ломать вручную, нельзя повторно надевать снятый колпачок!
16. Разовые инструменты и шприцы после использования сразу помещать в контейнер для дезинфекции и утилизации.
17. Если произошла авария на центрифуге – центрифугу не вскрывать! 45-60 минут (для оседания аэрозоля), обработку провести в масках, перчатках, дез. растворами (по режиму вирусных инфекций).
В каждом кабинете должна быть укомплектована аптечка индивидуальной защиты на случай аварийной ситуации (загрязнение рук персонала, слизистых и т.п. кровью, плазмой или другими биологическими выделениями пациента, или травмы медперсонала во время работы).
Там же должен быть журнал регистрации травм персонала, где указывается дата травмы, Ф.И.О., адрес больного, которому проводилась манипуляция инструментами, нанёсшими травму персоналу, характер травмы.
При попадании крови, сыворотки на спецодежду её следует снять, замочить в 6% растворе перекиси водорода на 60 минут или другом дез. средстве, затем сдать в прачечную.
Соблюдать Постановление кабинета министров СССР № 200 26.04.91 г. об обязательном государственном страховании медработников в связи с возможностью заражения вирусным гепатитом, ВИЧ на рабочем месте.
Проводить экстренную вакцинацию персонала против ГВ в случае аварийной ситуации..
Все медицинские работники должны быть вакцинированы против гепатита В в плановом порядке
Постконтактная профилактика вирусных гепатитов
При положительных результатах обследования на вирусные гепатиты В и С пациента, с биологическими жидкостями которого произошел контакт, пострадавшего медицинского работника направляют на консультацию к инфекционисту. При наличии эпидемиологических показаний проводится экстренная иммунопрофилактика гепатита В.
Непривитым медицинским работникам в течение 48 часов с момента аварийной ситуации вводят вакцину против гепатита В и, по возможности, специфический иммуноглобулин. Вакцина против гепатита В и специфический иммуноглобулин вводятся одновременно, но в разные участки тела. Иммуноглобулин вводят в дозе 0,06–0,12 мл (не менее 6 МЕ) на 1 кг массы тела однократно, экстренную вакцинацию проводят по схеме 0–1–2–6 месяцев.
У привитых против гепатита В медицинских работников определяют напряженность иммунитета (при наличии такой возможности). Если титр защитных антител в момент контакта более 10 мМЕ/мл, то профилактику гепатита В не проводят, если концентрация антител менее 10 мМЕ/мл, то пострадавшему в аварийной ситуации вводят бустерную дозу вакцины и 1 дозу иммуноглобулина. [11]
Комплекс действий при аварийной ситуации
|
глаза |
не тереть! |
Обильно промыть проточной водой, закапать несколько капель 1% водного раствора борной кислоты |
|
нос |
не тереть крылья носа! не тампонировать носовые ходы! не сморкаться! не запрокидывать голову! |
Обильно промыть проточной водой, закапать несколько капель 1% водного раствора борной кислоты |
|
рот |
пассивно прополоскать ротовую полость |
Обильно прополоскать 70% спиртом или 1% водным раствором борной кислоты |
|
кожа |
в случае порезов и уколов |
Немедленно снять перчатки в контейнер для дезинфекции, вымыть руки с мылом под проточной водой, обработать руки 70% спиртом, смазать ранку 5% раствором йода, заклеить лейкопластырем. |
|
при попадании крови или других биологических жидкостей на кожные покровы |
Обработать кожу тампоном, обильно смоченным 70% спиртом, вымыть руки дважды с мылом под теплой проточной водой и повторно обработать 70% спиртом |
|
|
одежда |
снять спец. одежду |
Замочить в емкость с рабочим дезинфицирующим раствором (используемый для дезинфекции в ЛПО, обладающий вирулицидными к ВИЧ, ВГВ, ВГС свойствами), после экспозиции сдать белье в стирку. |
3.8 Медицинские отходы
Классификация медицинских отходов
1. Медицинские отходы в зависимости от степени их эпидемиологической, токсикологической и радиационной опасности, а также негативного воздействия на среду обитания подразделяются на пять классов опасности (таблица 2):
Класс А – эпидемиологически безопасные отходы, приближенные по составу к твердым бытовым отходам (далее – ТБО).
Класс Б – эпидемиологически опасные отходы.
Класс В – чрезвычайно эпидемиологически опасные отходы.
Класс Г – токсикологически опасные отходы 1-4 классов опасности.
Класс Д – радиоактивные отходы.
2. После аппаратных способов обеззараживания с применением физических методов и изменения внешнего вида отходов, исключающего возможность их повторного применения, отходы классов Б и В могут накапливаться, временно храниться, транспортироваться, уничтожаться и захораниваться совместно с отходами класса А. Упаковка обеззараженных медицинских отходов классов Б и В должна иметь маркировку, свидетельствующую о проведенном обеззараживании отходов см. таблицу2.
Таблица 2
|
Класс опасности |
Характеристика морфологического состава |
|
Класс А (эпидемиологически безопасные отходы,по составу приближенные к ТБО) |
Отходы, не имеющие контакта с биологическими жидкостями пациентов, инфекционными больными. Канцелярские принадлежности, упаковка, мебель, инвентарь, потерявшие потребительские свойства. Смет от уборки территории и так далее. Пищевые отходы центральных пищеблоков, а также всех подразделений организации, осуществляющей медицинскую и/или фармацевтическую деятельность, кроме инфекционных, в том числе фтизиатрических. |
|
Класс Б (эпидемиологически опасные отходы) |
Инфицированные и потенциально инфицированные отходы. Материалы и инструменты, предметы загрязненные кровью и/или другими биологическими жидкостями. Патологоанатомические отходы. Органические операционные отходы (органы, ткани и так далее). Пищевые отходы из инфекционных отделений. Отходы из микробиологических, клинико-диагностических лабораторий, фармацевтических, иммунобиологических производств, работающих с микроорганизмами 3-4 групп патогенности. Биологические отходы вивариев. Живые вакцины, непригодные к использованию. |
|
Класс В (чрезвычайно эпидемиологически опасные отходы) |
Материалы, контактировавшие с больными инфекционными болезнями, которые могут привести к возникновению чрезвычайных ситуаций в области санитарно-эпидемиологического благополучия населения и требуют проведения мероприятий по санитарной охране территории. Отходы лабораторий, фармацевтических и иммунобиологических производств, работающих с микроорганизмами 1-2 групп патогенности. Отходы лечебно-диагностических подразделений фтизиатрических стационаров (диспансеров), загрязненные мокротой пациентов, отходы микробиологических лабораторий, осуществляющих работы с возбудителями туберкулеза. |
|
Класс Г (токсикологически опасные отходы 1-4 классов опасности) |
Лекарственные (в том числе цитостатики), диагностические, дезинфицирующие средства, не подлежащие использованию. Ртутьсодержащие предметы, приборы и оборудование. Отходы сырья и продукции фармацевтических производств. Отходы от эксплуатации оборудования, транспорта, систем освещения и другие. |
|
Класс Д Радиоактивные отходы
|
Все виды отходов, в любом агрегатном состоянии, в которых содержание радионуклидов превышает допустимые уровни, установленные нормами радиационной безопасности. |
"Санитарно-эпидемиологические требования к обращению с медицинскими отходами" СанПиН 2.1.7.2790-10 г. (Извлечения)
При сборе медицинских отходов запрещается:
· вручную разрушать, разрезать отходы классов Б и В, в том числе использованные системы для внутривенных инфузий, в целях их обеззараживания;
· снимать вручную иглу со шприца после его использования, надевать колпачок на иглу после инъекции;
· пересыпать (перегружать) неупакованные отходы классов Б и В из одной емкости в другую;
· утрамбовывать отходы классов Б и В;
· осуществлять любые операции с отходами без перчаток или необходимых средств индивидуальной защиты и спецодежды;
· использовать мягкую одноразовую упаковку для сбора острого медицинского инструментария и иных острых предметов;
· устанавливать одноразовые и многоразовые емкости для сбора отходов на расстоянии менее 1 м от нагревательных приборов.
В случае получения работником при обращении с медицинскими отходами травмы, потенциально опасной в плане инфицирования (укол, порез с нарушением целостности кожных покровов и/или слизистых), необходимо принять меры экстренной профилактики. На рабочем месте персонала должна быть аптечка первой медицинской помощи при травмах.
Требования к организации системы обращения
с медицинскими отходами
1. Система сбора, временного хранения и транспортирования медицинских отходов должна включать следующие этапы:
ü сбор отходов внутри организаций, осуществляющих медицинскую и/или фармацевтическую деятельность;
ü перемещение отходов из подразделений и временное хранение отходов на территории организации, образующей отходы;
ü обеззараживание/обезвреживание;
ü транспортирование отходов с территории организации, образующей отходы;
ü захоронение или уничтожение медицинских отходов.
2. Смешение отходов различных классов в общей емкости недопустимо.
4. К работам по обращению с медицинскими отходами не допускается привлечение лиц, не прошедших предварительный инструктаж по безопасному обращению с медицинскими отходами.
Схема обращения с медицинскими отходами разрабатывается в соответствии с требованиями настоящих санитарных правил и утверждается руководителем организации.
6. В схеме обращения с медицинскими отходами указываются:
ü качественный и количественный состав образующихся медицинских отходов;
ü нормативы образования медицинских отходов, разработанные и принятые в регионе;
ü потребность в расходных материалах и таре для сбора медицинских отходов, исходя из обязательности смены пакетов 1 раз в смену (не реже 1 раза в 8 часов), одноразовых контейнеров для острого инструментария – не реже 72 часов, в операционных залах – после каждой операции;
Требования к сбору медицинских отходов
1. К работе с медицинскими отходами не допускаются лица моложе 18 лет. Персонал проходит предварительные (при приеме на работу) и периодические медицинские осмотры в соответствии с требованиями законодательства Российской Федерации.
2. Персонал должен быть привит в соответствии с национальным и региональным календарем профилактических прививок. Персонал, не иммунизированный против гепатита В, не допускается к работам по обращению с медицинскими отходами классов Б и В.
3. При приеме на работу и затем ежегодно персонал проходит обязательный инструктаж по правилам безопасного обращения с отходами.
4. Персонал должен работать в спецодежде и сменной обуви, в которых не допускается выходить за пределы рабочего помещения. Личную одежду и спецодежду необходимо хранить в разных шкафах.
5. Персонал обеспечивается комплектами спецодежды и средствами индивидуальной защиты (халаты/комбинезоны, перчатки, маски/респираторы/защитные щитки, специальная обувь, фартуки, нарукавники и другое).
Стирка спецодежды осуществляется централизованно. Запрещается стирка спецодежды на дому.
6. Сбор отходов класса А осуществляется в многоразовые емкости или одноразовые пакеты. Цвет пакетов может быть любой, за исключением желтого и красного. Одноразовые пакеты располагаются на специальных тележках или внутри многоразовых контейнеров. Емкости для сбора отходов и тележки должны быть промаркированы «Отходы. Класс А».
Временное хранение пищевых отходов при отсутствии специально выделенного холодильного оборудования допускается не более 24 часов.
Пищевые отходы (кроме отходов палатных отделений инфекционного, в том числе кожно-венерологического и туберкулезного профиля, специальных санаториев по оздоровлению переболевших инфекционными заболеваниями) допускается использовать в сельском хозяйстве в соответствии с требованиями законодательства Российской Федерации.
8. Отходы класса Б подлежат обязательному обеззараживанию (дезинфекции)/обезвреживанию. Выбор метода обеззараживания/ обезвреживания определяется возможностями организации, осуществляющей медицинскую и/или фармацевтическую деятельность, и выполняется при разработке схемы обращения с медицинскими отходами.
9. Отходы класса Б собираются в одноразовую мягкую (пакеты) или твердую (непрокалываемую) упаковку (контейнеры) желтого цвета или имеющие желтую маркировку. Выбор упаковки зависит от морфологического состава отходов.
Для сбора отходов класса Б, имеющих острые края, должны использоваться одноразовые непрокалываемые влагостойкие емкости (контейнеры). Емкость должна иметь плотно прилегающую крышку, исключающую возможность самопроизвольного вскрытия.
Для сбора органических, жидких отходов класса Б должны использоваться одноразовые непрокалываемые влагостойкие емкости с крышкой (контейнеры), обеспечивающей их герметизацию и исключающей возможность самопроизвольного вскрытия.
10. В случае применения аппаратных методов обеззараживания в организации, осуществляющей медицинскую и/или фармацевтическую деятельность, на рабочих местах допускается сбор отходов класса Б в общие емкости (контейнеры, пакеты) использованных шприцев в неразобранном виде с предварительным отделением игл (для отделения игл необходимо использовать иглосъемники, иглодеструкторы, иглоотсекатели), перчаток, перевязочного материала и так далее.
11. После заполнения пакета не более чем на 3/4, сотрудник, ответственный за сбор отходов в данном медицинском подразделении завязывает пакет или закрывает его с использованием бирок-стяжек или других приспособлений, исключающих высыпание отходов класса Б. Твердые (непрокалываемые) емкости закрываются крышками. Перемещение отходов класса Б за пределами подразделения в открытых емкостях не допускается.
12. При окончательной упаковке отходов класса Б для удаления их из подразделения (организации) одноразовые емкости (пакеты, баки) с отходами класса Б маркируются надписью «Отходы. Класс Б» с нанесением названия организации, подразделения, даты и фамилии ответственного за сбор отходов лица.
13. Дезинфекция многоразовых емкостей для сбора отходов класса Б внутри организации производится ежедневно.
14. Медицинские отходы класса Б из подразделений в закрытых одноразовых емкостях (пакетах) помещают в контейнеры и затем в них перемещают на участок по обращению с отходами или помещение для временного хранения.
Доступ посторонних лиц в помещения временного хранения медицинских отходов запрещается.
Контейнеры должны быть изготовлены из материалов, устойчивых к механическому воздействию, воздействию высоких и низких температур, моющих и дезинфицирующих средств, закрываться крышками, конструкция которых не должна допускать их самопроизвольного открывания.
15. При организации участков обеззараживания/обезвреживания медицинских отходов с использованием аппаратных методов разрешается сбор, временное хранение, транспортирование медицинских отходов класса Б без предварительного обеззараживания в местах образования, при условии обеспечения необходимых требований эпидемиологической безопасности.
При этом организация, осуществляющая медицинскую и/или фармацевтическую деятельность, должна быть обеспечена всеми необходимыми расходными средствами, в том числе одноразовой упаковочной тарой.
16. Патологоанатомические и органические операционные отходы класса Б (органы, ткани и так далее) подлежат кремации (сжиганию) или захоронению на кладбищах в специальных могилах на специально отведенном участке кладбища в соответствии с требованиями законодательства Российской Федерации. Обеззараживание таких отходов не требуется.
17. Допускается перемещение необеззараженных медицинских отходов класса Б, упакованных в специальные одноразовые емкости (контейнеры), из удаленных структурных подразделений (здравпункты, кабинеты, фельдшерско-акушерские пункты) и других мест оказания медицинской помощи в медицинскую организацию для обеспечения их последующего обеззараживания/обезвреживания.
19. Отходы класса В подлежат обязательному обеззараживанию (дезинфекции) физическими методами (термические, микроволновые, радиационные и другие). Применение химических методов дезинфекции допускается только для обеззараживания пищевых отходов и выделений больных, а также при организации первичных противоэпидемических мероприятий в очагах. Выбор метода обеззараживания (дезинфекции) осуществляется при разработке схемы сбора и удаления отходов. Вывоз необеззараженных отходов класса В за пределы территории организации не допускается.
20. Отходы класса В собирают в одноразовую мягкую (пакеты) или твердую (непрокалываемую) упаковку (контейнеры) красного цвета или имеющую красную маркировку. Выбор упаковки зависит от морфологического состава отходов. Жидкие биологические отходы, использованные одноразовые колющие (режущие) инструменты и другие изделия медицинского назначения помещают в твердую (непрокалываемую) влагостойкую герметичную упаковку (контейнеры).
21. Мягкая упаковка (одноразовые пакеты) для сбора отходов класса В должна быть закреплена на специальных стойках (тележках) или контейнерах.
22. После заполнения пакета не более чем на 3/4, сотрудник, ответственный за сбор отходов в данном медицинском подразделении, с соблюдением требований биологической безопасности завязывает пакет или закрывает с использованием бирок-стяжек или других приспособлений, исключающих высыпание отходов класса В. Твердые (непрокалываемые) емкости закрываются крышками. Перемещение отходов класса В за пределами подразделения в открытых емкостях не допускается.
23. При окончательной упаковке отходов класса В для удаления их из подразделения одноразовые емкости (пакеты, баки) с отходами класса В маркируются надписью «Отходы. Класс В» с нанесением названия организации, подразделения, даты и фамилии ответственного за сбор отходов лица.
24. Медицинские отходы класса В в закрытых одноразовых емкостях помещают в специальные контейнеры и хранят в помещении для временного хранения медицинских отходов.
25. Использованные ртутьсодержащие приборы, лампы (люминесцентные и другие), оборудование, относящиеся к медицинским отходам класса Г, собираются в маркированные емкости с плотно прилегающими крышками любого цвета (кроме желтого и красного), которые хранятся в специально выделенных помещениях.
26. Сбор, временное хранение отходов цитостатиков и генотоксических препаратов и всех видов отходов, образующихся в результате приготовления их растворов (флаконы, ампулы и другие), относящихся к медицинским отходам класса Г, без дезактивации запрещается. Отходы класса Г подлежат немедленной дезактивации на месте образования с применением специальных средств. Также необходимо провести дезактивацию рабочего места. Работы с такими отходами должны производиться с применением специальных средств индивидуальной защиты и осуществляться в вытяжном шкафу.
Лекарственные, диагностические, дезинфицирующие средства, не подлежащие использованию, собираются в одноразовую маркированную упаковку любого цвета (кроме желтого и красного).
27. Сбор и временное хранение отходов класса Г осуществляется в маркированные емкости («Отходы. Класс Г») в соответствии с требованиями нормативных документов в зависимости от класса опасности отходов. Вывоз отходов класса Г для обезвреживания или утилизации осуществляется специализированными организациями, имеющими лицензию на данный вид деятельности.
28. Сбор, хранение, удаление отходов класса Д осуществляется в соответствии с требованиями законодательства Российской Федерации к обращению с радиоактивными веществами и другими источниками ионизирующих излучений, нормами радиационной безопасности.
29. Вывоз и обезвреживание отходов класса Д осуществляется специализированными организациями по обращению с радиоактивными отходами, имеющими лицензию на данный вид деятельности.
31. В случае получения работником при обращении с медицинскими отходами травмы, потенциально опасной в плане инфицирования (укол, порез с нарушением целостности кожных покровов и/или слизистых), необходимо принять меры экстренной профилактики. На рабочем месте персонала должна быть аптечка первой медицинской помощи при травмах.
32. Ответственным лицом вносится запись в журнал учета аварийных ситуаций, составляется акт о несчастном случае на производстве установленной формы с указанием даты, времени, места, характера травмы, в котором подробно описывают ситуацию, использование средств индивидуальной защиты, соблюдение правил техники безопасности, указывают лиц, находившихся на месте травмы, а также метод экстренной профилактики.
33. Извещение, учет и расследование случаев инфицирования персонала возбудителями инфекционных заболеваний, связанных с профессиональной деятельностью, проводятся в соответствии с установленными требованиями.
4.1 Подготовительный этап
Для реализации проекта, составила его календарный план, изучила и проанализировала медицинскую литературу. Разработала анкеты для определения уровня знаний младшего медицинского персонала (прил.1). Провела анкетирование и анализ полученных данных, на основании которого определила наиболее эффективные формы работы с целевой группой: презентация, памятка, буклет, групповая беседа.
4.2 Основной этап
На данном этапе разработала информационный материал по способам профилактики заражений парентеральными гепатитами, которые младший медицинский персонал может и должен применять в своей работе. В результате получены:
1) плакат «Правила обращения с медицинскими отходами», представлен в приложении № 2 (формиат А3, ламинированный, для возможности размещения на стенах в комнатах для…. в соответствии с санитарными требованиями);
2) буклет с подробным описанием алгоритма действий при возникновении аварийных ситуаций, представлен в приложении №3 (стандартный формат)
3) листовка с рекомендациями по недопущению развития дерматитов и травматизации кожи, представлена в приложении №4 (формат А5).
Затем на базе ФГБУ ФСНКЦ ФМБА России проводила обучение младшего медицинского персонала непосредственно в процессе работы и раздавала информационный материал.
Обучение проводилось по плану:
1) виды гепатитов, механизмы заражения;
2) методы профилактики парентеральных гепатитов;
3) Медицинские отходы и правила обращения с ними.
После обучения проводила повторное анкетирование персонала для определения эффективности обучения и его оценки. Анкета представлена в приложении №5
4.3 Заключительный этап
Проанализировала данные, полученные при повторном анкетировании. Провела самоанализ деятельности, оценила результаты проекта, сделала выводы. Оценила перспективы и риски реализации проекта, предложила путь решения рисков.
Таблица 3
|
Дата |
Мероприятия |
Исполнители |
Результат |
Место презентации |
|
|
Октябрь 2019 |
Составление плана проекта |
Студентка КрасМТ Зайцева А.Е. |
План проекта |
КрасМТ |
|
|
Ноябрь 2019 |
Работа с научной литературой |
Студентка КрасМТ Зайцева А.Е. |
Обоснование актуальности проекта |
КрасМТ |
|
|
Декабрь 2019 |
Разработка анкеты для определения исходного уровня знаний о профилактике инфицирования у сотрудников операционного блока |
Студентка КрасМТ Зайцева А.Е. |
Анкета |
КрасМТ |
|
|
Декабрь 2019 |
Анкетирование |
Студентка КрасМТ Зайцева А.Е. |
Получение данных |
КрасМТ |
|
|
Декабрь 2019 |
Обработка анкет |
Студентка КрасМТ Зайцева А.Е. |
Оценка полученных результатов |
КрасМТ |
|
|
Январь 2020 |
Подготовка презентации на тему «Санитарно-эпидемиологические требования к обращению с медицинскими отходами ». |
Студентка КрасМТ Зайцева А.Е. |
Презентация |
|
|
|
Январь 2020 |
Разработка информационного материала на тему «Профилактика парентеральных вирусных гепатитов в работе младшего медицинского персонала». |
|
Памятки, буклеты |
|
|
Ожидается, что не весь младший медицинский персонал имеет достаточные знания о профилактике парентеральных гепатитов, так как не проходил дополнительное обучение по этой теме. При этом для сотрудников информация, полученная из печатных информационных материалов и из презентации будет полезна. Они смогут её применить в дальнейшей работе и, таким образом, защитить себя от профессионального заражения парентеральными гепатитами.
По результатам первичного анкетирования персонала видно, что только 5 % из них знают основные виды парентеральных гепатитов: B,C,D,F. 19% опрошенных смогли указать 3 вида: B,C,D. Ряд респондентов путают парентеральные гепатиты с пищевыми А (14%) и Е (10%). Большинство же, а именно 52 % опрошенных знают только 2 вида: гепатит В и гепатит С см. рис.1.
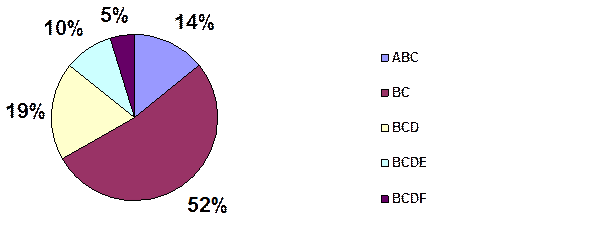
Рис. 1 Наличие знаний о парентеральных гепатитах
Исходя из данных анкет, не весь персонал знает обо всех методах профилактики. Так, 15 % опрошенных знает и использует в работе только маски и перчатки, 20% знает маски, перчатки и очки, т.е.СИЗ. 20% опрошенных знает такие методы как СИЗ и дезинфекция, столько же респондентов знает о СИЗ и вакцинации. И только 25% сотрудников знает о всех методах профилактики парентеральных гепатитов см. рис.2.
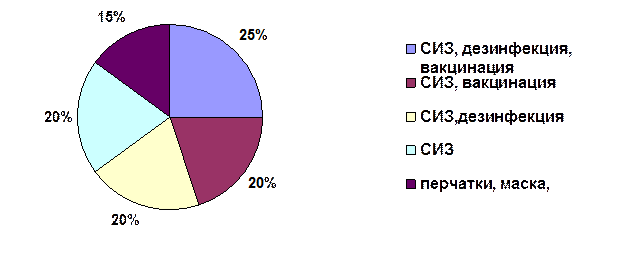 Рис. 2 Методы профилактики, которые знает персонал
Рис. 2 Методы профилактики, которые знает персонал
При выяснении частоты использования методов профилактики, выявлено, что только 75% персонала используют эти методы в работе всегда. 25 % персонала используют эти методы только когда знают положительный диагноз пациента на гепатит см. рис.3.
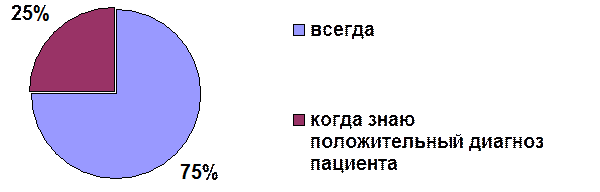 Рис. 3 Частота использования мер профилактики
Рис. 3 Частота использования мер профилактики
Также было выявлено, что далеко не весь персонал хорошо знает классификацию отходов. Так 10% опрошенных знают только отходы группы А и Б, 20% опрошенных - отходы группы А, Б и В, 45% опрошенных – отходы группы А, Б, В и Г. И только 25 % опрошенных знают все группы отходов см. рис.4.
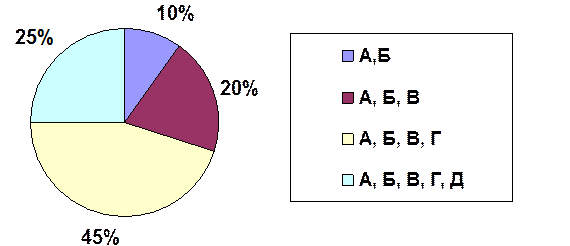
Рис. 4 Знания классификации отходов
На вопрос «Какие классы отходов являются опасными в плане заражения парентеральными гепатитами?», было выявлено, что правильный ответ знают только 55 % опрошенных см. рис.5.
![]()
Рис. 5 Наличие знаний об опасности групп отходов
Выявлен низкий уровень знаний о том, что относится к биологическим жидкостям человека. Только 5% опрошенных сотрудников дали правильный ответ. Половина (50%) из опрошенных дала 4 правильных ответа, а 25% - менее 4 правильных ответов см. рис.6.
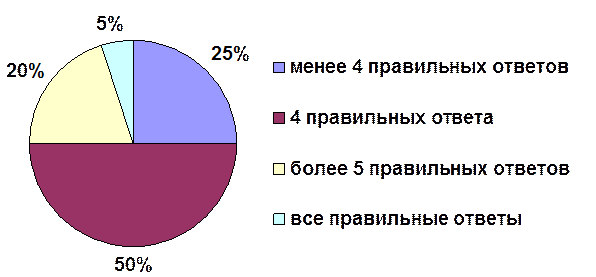
Рис. 6 Знания о биологических жидкостях человека
При выяснении мнения младшего персонала о необходимости знаний о профилактике парентеральных вирусных гепатитов было выявлено, что 90% опрошенных нуждаются в дополнительных знаниях и только 10% ответили, что такая информация им не нужна.
На основном этапе разработала информационный материал по способам профилактики заражений парентеральными гепатитами, которые младший медицинский персонал может и должен применять в своей работе. В результате получены:
1) плакат «Правила обращения с медицинскими отходами», представлен в приложении № 2 (формиат А3, ламинированный, для возможности размещения на стенах в комнатах для…. в соответствии с санитарными требованиями);
2) буклет с подробным описанием алгоритма действий при возникновении аварийных ситуаций, представлен в приложении №3 (стандартный формат)
3) листовка с рекомендациями по недопущению развития дерматитов и травматизации кожи, представлена в приложении №4 (формат А5).
Затем на базе ФГБУ ФСНКЦ ФМБА России проводила обучение младшего медицинского персонала непосредственно в процессе работы и раздавала информационный материал.
Обучение проводилось по плану:
1) виды гепатитов, механизмы заражения;
2) методы профилактики парентеральных гепатитов;
3) Медицинские отходы и правила обращения с ними.


Составленная презентация
После обучения проводила повторное анкетирование персонала для определения эффективности обучения и его оценки. Анкета представлена в приложении №5 Анкетирование после обучения показало, что получили много новой информации 80% персонала и узнали что-то новое 20% см. (рис.7). При этом, среди опрошенных не оказалось таких, кто не узнал ничего нового.
 Рис. 7. Оценка персоналом объема новой
информации
Рис. 7. Оценка персоналом объема новой
информации
Информация, полученная в ходе обучения была полезной для 90 % персонала, прошедшего обучение, для 10% она оказалась частично полезной. Персонала, для которого информация была бы не полезной не оказалось см. рис.8.
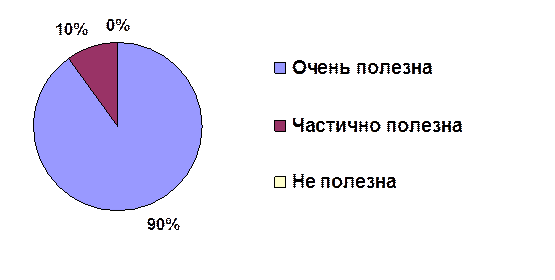
Рис. 8 Оценка персоналом качества обучения
Вывод
95% младшего медицинского персонала планируют использовать полученные знания в дальнейшей работе, 5% постараются использовать новые знания. Тех, кто не будет использовать в работе полученные знания не оказалось.
В целом, проект показал себя важным и перспективным. Персонал показал заинтересованность в новой информации, отметил полезность материала, подаваемого как в устной и печатной форме, так и в форме презентаций. На основании наблюдений за работой персонала можно отметить высокую доступность к пониманию и простоту выполнения всего разработанного материала.
Проект получил высокую оценку от главной медсестры ФГБУ ФСНКЦ ФМБА России, на базе которого проводился. Выражена благодарность за проделанную работу.
В рамках данного проекта разработаны информационные материалы: плакат, буклет и листовка, которые размещены в отделениях больницы. Проводилось групповое обучение.
Проект показал себя как важный и нужный для младшего медицинского персонала. Считаю важным его продолжение.
В дальнейшем данный проект без материальных затрат может быть продолжен. В рамках данного проекта разработаны информационные материалы: плакат, буклет и листовка, которые размещены в родзалах. Проводилось индивидуальное обучение.
Проект показал себя как важный и нужный для обеих сторон в партнёрских родах. Считаю важным его продолжение.
В дальнейшем данный проект без материальных затрат может быть продолжен старшими медсестрами отделений ФГБУ ФСНКЦ ФМБА России.
К рискам можно отнести нежелание младшего медицинского персонала получать новую информацию и использовать её в своей работе. Во время проведения проекта сотрудников, отказавшихся от всех видов обучения, не оказалось. Можно считать, что риски невысокими.
Возможный путь решения рисков исполнения проектов - разъяснения персоналу важности полученной информации и необходимости использования её в своей работе, так как от этого зависит их собственное здоровье.
1. Абдурахманов, Д.Т. Хронический гепатит B и D / Д.Т. Абдурахманов. - М.: ГЭОТАР-Медиа, 2012. - 421 c.
2. Всемирная организация здравоохранения ШЕСТЬДЕСЯТ ДЕВЯТАЯ СЕССИЯ ВСЕМИРНОЙ АССАМБЛЕИ ЗДРАВООХРАНЕНИЯ A69/32 Пункт 15.1 предварительной повестки дня 22 апреля 2016 г.
3. Мигунов, А. И. Гепатит. Современный взгляд на лечение и профилактику: моногр. / А.И. Ми-гунов. - М.: ИГ "Весь", 2017. - 128 c.
4. Пол, Нина Л. Гепатит С для чайников / Пол Нина Л.. - М.: Диалектика / Вильямс, 2016. - 874 c
5. Постановление Главного государственного санитарного врача РФ от 22 октября 2013 г. № 58 "Об утверждении санитарно-эпидемиологических правил СП 3.1.3112-13 "Профилактика вирусного гепатита С"
6. Постановление Правительства РФ от 26 января 2010 г. № 29 "Об утверждении технического регламента о требованиях безопасности крови, ее продуктов, кровезамещающих растворов и технических средств, используемых в трансфузионно-инфузионной терапии", п. 41.
7. Романова, Е.А. Гепатит. Диагностика, профилактика, эффективные методы лечения: моногр. / Е.А. Романова. - М.: АСТ, 2017. - 612 c.
8. Санитарно-эпидемиологические правила и нормативы СанПиН 2.1.7.2790-10 "Санитарно - эпидемиологические требования к обращению с медицинскими отходами" (утв. постановлением Главного государственного санитарного врача РФ от 9 декабря 2010 г. N 163).
9. Сухарев, В. М. Инфекционный гепатит / В.М. Сухарев. - М.: Медицина, 2017. - 543 c.
10. Эпидемиологическая характеристика и основы профилактики парентеральных вирусных гепатитов/ И. В. Северинчик; ст. преп. И. Н. Вальчук; доц. М. И. Бандацкая; проф. Г. Н. Чистенко - Минск : БГМУ, 2016. – 83 с.
11. https://www.profiz.ru/sec/5_2018/medpersolal_i_infekcii/ Дата обращения 20.03.2020
12. .Каира А.Н. Эпидемиология вирусных гепатитов А, В, С в регионе, прилегающие к мегаполису : автореф. дис. . д-ра мед. наук / А.Н. Каира / М., 2012. 42 с.
13. Калинина О.В., Мукомолов C.JI. Молекулярная эпидемиология гепатита С // Вирусные гепатиты: достижения и перспективы. — 2015. -№3. С.9-15.
14. Королева И.А. Распределенность HBsAg среди различных категорий риска по материалам г.Иркутска / И.А. Королева и др. // Этиология, эпидемиология и диагностика инфекционных заболеваний Восточной Сибири: сб.ст.-Иркутск, 2012.-С. 116-121.
15. Козловская Л.В. Поражения системы крови при диффузных заболеваниях печени. / Практическая гепатология под. ред. Н.А. Мухина. -М., 2014. - С. 188-194.
16. Косминкова Е.Н., Козловская Л.В. Особенности поражения почек при хронических диффузных заболеваниях печени, обусловленных вирусом гепатита В // Тер. архив. 2019. - №6. -С.43-46.
17. Пакторис Е.А. Современные аспекты клинико эпидемиологического изучения вирусного гепатита // Медицинская вирусология / под ред. В.М. Жданова, Д.К. Львова. - М., 2017. - С.84-92.
18. Першин С.С. Социальные аспекты глобализации гемоконтактных вирусных инфекций и основы их эффективной профилактики / С.С. Першин и др. М., 2018. - Вып. 5. - С.87-89.
19. Петри А. Наглядная статистика в медицине / А. Петри, К. Сэбин; пер. с англ. М., 2013.
20. Петрова П.Г., Воложин А.И. Экология человека в условиях Севера. -Якутск: 2016. 182 с.
21. Подымова С.Д. Болезни печени. 3-е изд., перераб. и доп., - М.: Медицина, 2018. - 704 с.
22. Покровский В.И., Малеев В.В. Актуальные проблемы инфекционной патологии // Эпидемиология и инфекционные болезни. 2019. - № 2. -С. 17-20.
23. Покровский В.И., Онищенко Г.Г., Черкасский Б.Л. Актуальные направления совершенствования профилактики инфекционных болезней // Эпидемиология и инфекционные болезни. 2018 - № 1.- С. 4-7.
24. Покровский В.И., Непомнящих Г.И., Толоконская Н.П. Хронический гепатит С: Современные представления о пато-морфогенезе. Концепция антивирусной стратегии гепатоцитов / Бюллетень экспериментальной биологии и медицины, 2015.- 139(2). - С. 191-195.
Анкета для определения уровня знаний младшего медицинского персонала
1. Какие виды парентеральных гепатитов Вы знаете? __________________________________________________________
2. Какие методы профилактики парентеральных гепатитов Вы знаете?
______________________________________________
______________________________________________
3. Как часто Вы используете все эти методы в работе?
а) всегда
б) только когда знаю положительный диагноз пациента
в) никогда
4. Какие классы отходов Вы знаете? ______________________________________________________
5. Какие классы отходов являются опасными в плане заражения парентеральными вирусными гепатитами? _______________________________________________________
6. Что относится к потенциально опасным биологическим жидкостям? ______________________________________________________________________________________________________________
7. Нужна ли Вам дополнительная информация по профилактике парентеральных гепатитов?
_______________________________________________________
ПРИЛОЖЕНИЕ 2
Памятка
ПРИЛОЖЕНИЕ 3
Буклет
ПРИЛОЖЕНИЕ 5
плакат
ПРИЛОЖЕНИЕ 5
Анкета для оценки информационного материала
1. Получили ли Вы новую информацию о профилактике парентеральных гепатитов?
ð Получил много новой информации
ð Узнал кое-что новое
ð Ничего нового не узнал
2. Полезна ли для Вас эта информация?
ð Очень полезна
ð Частично полезна
ð Не полезна
3. Будете ли Вы применять полученные знания в своей работе?
ð Да, обязательно
ð Постараюсь
ð Нет, не буду
ð Скачано с www.znanio.ru
Материалы на данной страницы взяты из открытых источников либо размещены пользователем в соответствии с договором-офертой сайта. Вы можете сообщить о нарушении.