
|
УЧЕБНИК |
|
В. А. ЧЕРВАНЕВ |
|
ШОВНЫЙ МАТЕРИАЛ |
|
«КолосС» |
![]()
УЧЕБНИКИ И УЧЕБНЫЕ ПОСОБИЯ ДЛЯ СТУДЕНТОВ
ВЫСШИХ УЧЕБНЫХ ЗАВЕДЕНИЙ
В. А. ЧЕРВАНЕВ
ШОВНЫЙ МАТЕРИАЛ
И ШВЫ
В ВЕТЕРИНАРНОЙ
ПРАКТИКЕ
Допущено Министерством сельского хозяйства
Российской Федерации в качестве учебного пособия
для студентов высших учебных заведений, обу-
чающихся по специальности 111201 «Ветеринария»
![]()
МОСКВА «КолосС» 2006
УДК 619:617 (075.8) ББК 48.75я73
445
Редактор В. В. Ракитская
Рецензент кандидат биологических наук С. А. Ягников (Клиника экспериментальной терапии РОНЦ им. Н. Н. Блохина, Российский университет дружбы народов)
Черванев В. А.
445 Шовный материал и швы в ветеринарной практике. — М.: КолосС, 2006. — 76 с.: ил. — (Учебники и учеб, пособия для студентов высш. учеб, заведений).
ISBN 5—9532—0363—2
Описаны хирургические инструменты, шовный материал, виды швов и способы их наложения, приведена’ техника вязания узлов и снятия хирургических петель в послеоперационный период. Пособие иллюстрировано многочисленными рисунками, что облетает усвоение изложенного материала.
Для студентов вузов по специальности «Ветеринария». Книга будет полезна также практикующим ветеринарным врачам.
УДК 619:617 (075.8)
ББК 48.75я73
1. ИНСТРУМЕНТЫ ДЛЯ СОЕДИНЕНИЯ ТКАНЕЙ
1.1. ХИРУРГИЧЕСКИЕ ИГЛЫ
В процессе операции при наложении швов, чтобы провести шовный материал через ткани, используют хирургические иглы. К игле предъявляют ряд требований:
она должна обладать максимальной прочностью при минимальной толщине;
не деформироваться;
длительно сохранять первоначальные механические свойства без развития «усталости» металла;
стабильно сохранять положение в иглодержателе и не проявлять тенденции к излому;
не разрушать шовный материал, то есть не нарушать его целостность (разрыхление, разволокнение, расслоение, перетирание и, наконец, разрыв нити);
не должна значительно травмировать ткани;
быть устойчива к коррозии, проста в стерилизации и в изготовлении;
иметь низкую цену.
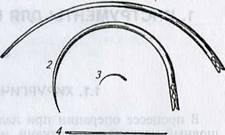
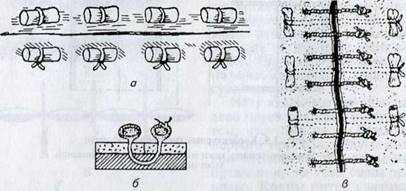
Хирургические иглы состоят из трех частей: ушка, тела и кончика (острия) (рис. 1.1).
Тело иглы. По форме иглы бывают прямые, круто (дугообразно) и полого изогнутые (рис. 1.2). Есть иглы лыжеобразные с изгибом вблизи кончика, предназначенные для наложения швов на паренхиматозные органы (печень, почка, легкое) (рис. 1.3). Прямые иглы используют главным образом при операциях на желудочно- кишечном тракте, мочевом и желчном пузырях, других внутренних органах. Изогнутость иглы облегчает процесс сшивания тканей, особенно в глубине раны. Чем глубже расположены ткани, которые надо соединить, тем более изогнутой должна быть игла.
В поперечном сечении хирургические иглы могут быть трехгранными, круглыми, овальными, квадратными, прямоугольными, трапециевидными, шпателеобразными (рис. 1.4).
Для сшивания кожи и
плотных тканей применяют трехгранные иглы: у них острые края (грани), и
поэтому они легко проникают через ткани, разрезая их. Одна из режущих кромок
обращена наружу (выгнуто-режущая игла) или вовнутрь (вогнуто-режущая) (рис.
1.5). Выгнуто-режущей иглой накладывают швы на сухожилия, их апоневрозы. Она
не разрушает внутренний край проколь- ного канала и тем самым предупреждает
прорезывание лигатуры.
 |
 |
 |
/—круглое; 2—овальное; 3—трехгранное; 4 —
квадратное; 5—прямоугольное; 6—трапециевид-
ное
Вогнуто-режущая игла благодаря своей универсальности нашла применение во многих областях хирургической практики.
Стенки трубчатых полых органов соединяют с помощью круглых
и овальных игл, которые также называют «сосудистыми» или «кишечными».
Эти иглы при прокалывании раздвигают, а не рассекают (разрезают) ткани,
благодаря чему каналы шва имеют характер колотых ран и не кровоточат.
Шпателеобразными иглами накладывают швы на паренхиматозные органы.
Квадратные, прямоугольные и трапециевидные хирургические иглы применяют при пластических операциях, а также в офтальмологии. Широкое трапециевидное основание тела иглы может быть обращено как к выпуклой, так и к вогнутой ее поверхности. Благодаря уплощенному телу игла прочно удерживается в иглодержателе и расслаивает ткани, что очень важно при хирургических вмешательствах в области глаза, например на роговице (кератопластика).
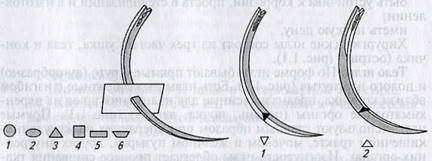
Иглы различают по длине и диаметру. Последний определяют исходя из того, что иглу считают частью круга: бывают иглы 1/4, 3/8, 1/2, 5/8 длины окружности (рис. 1.6).
В микрохирургии, когда визуальный обзор ограничен и необходимо постоянно контролировать положение кончика иглы у важнейших анатомических стволов (сосуды, нервы), применяют укороченные хирургические иглы.
В современных конструкциях для разового использования применяют атравматические иглы с вмонтированными в них нитями, толщина которых не превышает диаметра самой иглы, благодаря чему повреждение сшиваемых тканей сводится к минимуму (рис. 1.7) и полностью исключается разволокнение шовного материала. В то же время нельзя исключить вероятность того, что нить оторвется в месте крепления к игле, а игла деформируется или сломается вблизи соединения с нитью. Еще один недостаток — невозможно повторно использовать иглу после расходования всей нити. Следует отметить и довольно высокую цену атравматической иглы.
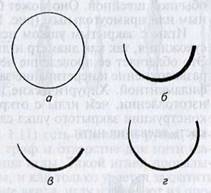
Ушко иглы. На тупом (толстом) конце хирургической иглы расположено ушко. Оно может быть открытым и закрытым.
![]()
![]()
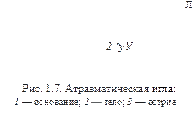 Открытое,
или «французское», ушко имеет пружинящую (автоматическую) прорезь в
виде «ласточкиного хвоста», сообщающуюся узкой щелью с вырезкой на конце иглы
(рис. 1.8). Нитку в такое ушко
Открытое,
или «французское», ушко имеет пружинящую (автоматическую) прорезь в
виде «ласточкиного хвоста», сообщающуюся узкой щелью с вырезкой на конце иглы
(рис. 1.8). Нитку в такое ушко
не протягивают, а накладывают на вырезку сверху и резким движением кисти тянут
вниз, то есть продвигают нить в ушко (рис. 1.9). Благодаря упругости металла
щель легко раздвигается, чтобы пропустить нитку, а затем сразу же смыкается.
Пружинящие зубцы на внутренней поверхности прорези удерживают нить после ее
введения. В зависимости от числа зубцов открытое ушко может быть одиночным или
двойным.
Снять иглу с нити, не отрезая ее, очень легко. Для этого достаточно положить один конец нити на вырезку иглы и протолкнуть его в ушко. Открытое пружинящее ушко позволяет вставлять в одну и ту же иглу нити различной толщины с минимальным усилием, то есть данную иглу можно считать универсальной.
К сожалению, конструкция открытого ушка не лишена некоторых недостатков. Расстояние между расходящимися краями ушка значительно превышает диаметр самого тела иглы, что увеличивает площадь повреждения тканей в прокольном канале. Упругие свойства зубцов ушка сравнительно быстро утрачиваются, поэтому нить может неожиданно выпасть из иглы в процессе ушивания ткани. Кроме того, зубцы ушка могут перетирать или разволок- нять нить.
Закрытое ушко хирургической иглы аналогично таковому обычной швейной. Оно может быть овальным, круглым, квадратным или прямоугольным (рис. 1.10).
![]()
Рис. 1.8. Открытое ушко иглы
в виде «ласточкиного хвоста»
 |
 |
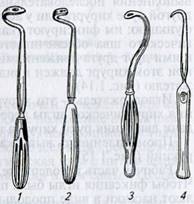
1...3 — иглы Дешампа различной конфигурации для наложения швов на сухожилия, нервы в области бедра (У), области голени (2), лопатко-плечевого сочленения (3); 4— артериальный крючок
![]() У иглы системы Герлаха (рис. 1.11) есть отдельная
ручка, выполняющая роль иглодержателя, гриф и отверстие для нити (закрытое
ушко) позади острого конца иглы. Такой иглой прокалывают одновременно оба края
раны, и как только удается захватить нитку на противоположной стороне вкола,
иглу извлекают из про- кольного канала. Она очень удобна в работе, особенно в
акушерской практике.
У иглы системы Герлаха (рис. 1.11) есть отдельная
ручка, выполняющая роль иглодержателя, гриф и отверстие для нити (закрытое
ушко) позади острого конца иглы. Такой иглой прокалывают одновременно оба края
раны, и как только удается захватить нитку на противоположной стороне вкола,
иглу извлекают из про- кольного канала. Она очень удобна в работе, особенно в
акушерской практике.
Остроконечная игла с открытым ушком системы Ревердена (рис. 1.12) предназначена для ушивания расширенных паховых колец у жеребца при кастрации его открытым способом. Ею можно зашивать грыжевое отверстие у крупных животных.
Кончик иглы. Хирургические иглы могут быть остроконечными или тупоконечными.
Игла
с острым кончиком и режущими трехгранными кромками предназначена для
прокалывания тканей. Хотя у некоторых специальных игл, например для ушивания
ран на паренхиматозных
органах, края кончика могут быть плоскими и закругленными в виде «лыжи».
Тупоконечная лигатурная игла (рис. 1.13) раздвигает ткани, не травмируя их: например, игла Дешампа с закрытым ушком и закругленным концом отодвигает важные анатомические образования (сухожилия, сосуды, нервы), не повреждая их. Любому хирургу, а начинающему особенно, необходимо помнить общее правило — хорошую нить можно испортить плохой иглой.
1.2. ИГЛОДЕРЖАТЕЛИ
Для наложения швов ручным способом необходимы иглодержатель и пинцет. Рука хирурга с иглодержателем, заряженным хирургической иглой, образует единую динамическую систему для выполнения последовательных точных манипуляций. Пинцет в другой руке хирурга или у ассистента выполняет вспомогательную функцию: им фиксируют ткани. Качественное наложение хирургического шва обеспечивается синхронными, взаимодополняющими друг друга движениями рук с иглодержателем и пинцетом, при этом хирург должен придать правильное положение иглодержателю (рис. 1.14).
Иглодержатель —это хирургический инструмент для проведения хирургической иглы через ткани при наложении шва и передачи движения руки хирурга на иглу.
Промышленность выпускает иглодержатели различных конструкций (рис. 1.15).
Рабочая часть иглодержателя короткая, мощная, тупоконечная. Чтобы фиксация иглы была прочной, на рабочей поверхности делают насечки в виде продольной борозды или нескольких параллельных углублений. Насечки могут быть поперечными и крестообразными (рис. 1.16). У некоторых иглодержателей на рабочую поверхность нанесено абразивное покрытие.

![]() Рукоятки
иглодержателей в рабочем положении фиксируются с помощью замка (кремальеры). В
некоторых иглодержателях кремальера отсутствует. Ее функцию выполняют
сомкнутые в кулак пальцы рук хирурга. Такой инструмент обычно используют при
работе с атравматическими иглами. Для удобства обе рукоятки иглодержателя оснащены
кольцами для пальцев.
Рукоятки
иглодержателей в рабочем положении фиксируются с помощью замка (кремальеры). В
некоторых иглодержателях кремальера отсутствует. Ее функцию выполняют
сомкнутые в кулак пальцы рук хирурга. Такой инструмент обычно используют при
работе с атравматическими иглами. Для удобства обе рукоятки иглодержателя оснащены
кольцами для пальцев.
Большинство
практикующих хирургов пользуются «гинекологическим» иглодержателем Гегара (см.
рис. 1.15), который выпускают с рукоятками раз-
 |
Иглу зажимают концами бранш иглодержателя на границе ее средней и задней трети (ближайшей к ушку) так, чтобы колющая часть иглы составляла 2/3 ее длины. Если игла будет помещаться у места скрещивания правой и левой губок иглодержателя, то она или сам иглодержатель быстро сломаются. Если иглу зажимать кончиками иглодержателя, то фиксация будет непрочной и игла выскользнет.
![]()
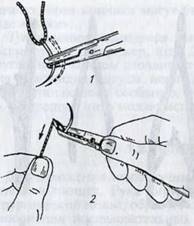
![]() Методика
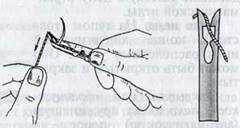
введения нитки в иглу. Иглодержатель с иглой берут в правую руку, нитку — в
левую. Один конец нитки прижимают большим пальцем правой руки к браншам
иглодержателя. Другой ее конец — свободный
Методика
введения нитки в иглу. Иглодержатель с иглой берут в правую руку, нитку — в
левую. Один конец нитки прижимают большим пальцем правой руки к браншам
иглодержателя. Другой ее конец — свободный
![]()
![]() (должен
быть длинным), зацепив снизу за выступающую часть бранш иглодержателя перед зафиксированной
иглой, хорошо натягивают и подводят к открытому пружинящему ушку иглы. Затем,
нажимая на вырезку ушка ниткой сверху, вводят ее в ушко иглы. Иглу заряжают
так, чтобы один ее конец был короче другого на 6...8 см (рис. 1.17).
(должен
быть длинным), зацепив снизу за выступающую часть бранш иглодержателя перед зафиксированной
иглой, хорошо натягивают и подводят к открытому пружинящему ушку иглы. Затем,
нажимая на вырезку ушка ниткой сверху, вводят ее в ушко иглы. Иглу заряжают
так, чтобы один ее конец был короче другого на 6...8 см (рис. 1.17).
В некоторых случаях, например при руменотомии, кесаревом сечении, можно накладывать швы без иглодержателя. В этом случае хирургическую иглу надо брать тремя пальцами: указательный и средний помешают на выпуклой стороне иглы, а большой палец — на вогнутой. Нитка должна лежать поверх большого пальца. Длинную нитку берут в ладонь.
1.3.
ИНСТРУМЕНТЫ ДЛЯ ФИКСАЦИИ
ТКАНЕЙ
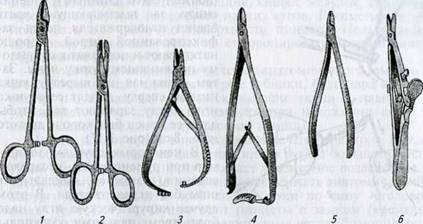
К вспомогательным инструментам при ушивании операционных ран относят пинцеты: анатомический и хирургический (рис. 1.18).

![]() Анатомический
пинцет имеет гладкую рабочую поверхность или мелкие поперечные насечки на
концах. С его помощью захватывают и удерживают хорошо кровоснабжае
Анатомический
пинцет имеет гладкую рабочую поверхность или мелкие поперечные насечки на
концах. С его помощью захватывают и удерживают хорошо кровоснабжае
мые, легкоранимые ткани (брюшина, кишка, желудок, стенка мочевого пузыря) при
наложении на них швов. Рекомендуют использовать всю рабочую поверхность
пинцета. Нельзя делать щипковые движения, чтобы
не спровоцировать кровотечение и образование очагов
некроза.
Хирургический пинцет отличается от анатомического тем, что на его рабочих концах сделаны острые зубчики, благодаря которым он прочно захватывает легко скользящие ткани и надежно их удерживает. Этот пинцет используют при наложении швов на кожу, подкожную клетчатку, фасции, мышцы.
Пинцет держат рукой в положении «писчего пера» (рис. 1.19, а). Это обеспечивает легкие движения кисти руки с большой амплитудой и одновременно предупреждает чрезмерное воздействие на удерживаемую ткань. Не рекомендуется держать анатомический и хирургический пинцеты всей кистью руки по типу «столового ножа» (рис. 1.19, б). Существуют пинцеты с замком (кремальерой). Им прочно замыкаются соединенные ветви (бранши) инструмента.
Пинцет Кохера (рис. 1.20) сделан как щипцы из двух ветвей — бранш. Его рабочая поверхность снабжена на концах острыми зубчиками. Особым зубчатым затвором ветви прочно смыкаются и могут долго оставаться в замкнутом состоянии. Удобен для захватывания не только тканей, но и кровоточащих сосудов.
Пинцет Пеана отличается от пинцета Кохера тем, что на его кон-
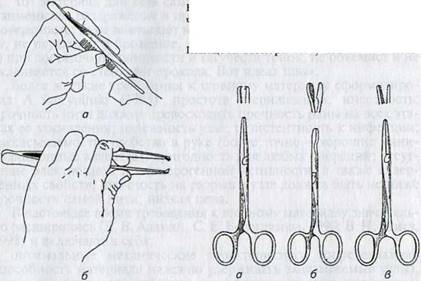 |
цах нет зубчиков. Его рабочая часть тупоконечная, овальная, с поперечными насечками на внутренней поверхности. Его также используют при остановке кровотечений.
Контрольные вопросы
1. Какие бывают виды хирургических игл?
2. Как устроена хирургическая игла?
3. В каких случаях применяют круглую, трехгранную и атравматическую иглы?
4. В каких случаях применяют лигатурные иглы?
5. Какие бывают виды иглодержателей и каково их назначение?
6. Какова техника введения хирургической нити в иглу?
7. Какие пинцеты используют при хирургическом вмешательстве?
8. Чем отличается анатомический пинцет от хирургического?
2. ШОВНЫЙ МАТЕРИАЛ
2.1.
ТРЕБОВАНИЯ, ПРЕДЪЯВЛЯЕМЫЕ
К ШОВНОМУ МАТЕРИАЛУ
Любая операция включает в себя этап соединения тканей. До сих пор единственным способом соединения тканей является наложение швов. В связи с этим использование шовного материала — неотъемлемый элемент любой операции.
Шовный материал — инородное тело, применяемое по необходимости для соединения тканей с целью образования рубца. Более того, шовный материал для подавляющего большинства операций — единственное инородное тело, остающееся в тканях после завершения операции. От качества, химического состава и структуры шовного материала, реакции на него окружающих тканей во многом зависит исход операций.
В «Началах военно-полевой хирургии» Н. И. Пирогов писал: «... тот материал для шва самый лучший, который: а) причиняет наименьшее раздражение в прокольном канале; б) имеет гладкую поверхность; в) не впитывает в себя жидкости из раны, не разбухает, не переходит в брожение, не делается источником заражения; г) при достаточной плотности и тягучести тонок, не объемист и не склеивается со стенками прокола. Вот идеал шва».
Более жесткие требования к шовному материалу сформулировал A. Szczypinski (1965): простота стерилизации; инертность; прочность нити должна превосходить прочность раны на всех этапах ее заживления; надежность узла; резистентность к инфекции; рассасываемость; удобство в руке (более точно — хорошие манипуляционные качества); пригодность для любых операций; отсутствие электронной и канцерогенной активности, а также аллергенных свойств; прочность на разрыв в узле должна быть не ниже прочности самой нити; низкая цена.
В настоящее время требования к шовному материалу значительно расширились (Л. В. Адамян, С. Е. Белоглазова, 1990; В. Н. Егиев, 1998) и включают в себя:
оптимальные механические
характеристики (определяющие способность материала надежно удерживать
завязываемые узлы), такие, как прочность, гибкость, коэффициент трения,
упругость и эластичность (например, нить должна растягиваться в период
послеоперационного отека сшитых тканей, благодаря чему она не будет прорезывать
ткань, но в то же время после уменьшения оте
ка эластичность нити должна обеспечивать краям раны определенную компрессию);
универсальность, то есть возможность применения при любых - видах оперативных вмешательств;
атравматичность, то есть отсутствие распиливающего и рвущего эффекта при проведении нити через ткани;
отсутствие токсического, аллергизирующего, тератогенного, канцерогенного действия на организм;
отсутствие капиллярности и фитильности, то есть способности впитывать в себя жидкость и пропускать ее между волокнами;
для рассасывающихся шовных материалов — способность после выполнения своей функции полностью рассасываться, не вызывая существенных изменений со стороны тканей; сроки «биодеградации» шовного материала должны быть более длительными, чем время, необходимое для формирования полноценного рубца; продукты деструкции нитей должны включаться в метаболические процессы в организме, не оказывая отрицательного влияния на них; если этого не происходит, то остающиеся в организме продукты деструкции шовного материала не должны по количеству превышать физиологически допустимые нормы;
стерильность.
На некоторых из вышеперечисленных требованиях, предъявляемых к современному шовному материалу, следует остановиться более подробно.
Биосовместимость (инертность) — шовный материал не должен обладать аллергенными, тератогенными, эмбриотоксически- ми и кумулятивными свойствами, то есть не должен вызывать отрицательные изменения в функциональных системах и органах оперируемого животного. В идеале должна отсутствовать какая бы то ни было реакция на шовный материал. Чем менее выражена реакция тканей, тем более биосовместимой является нить.
Биодеградация (рассасываемость) — способность шовного материала распадаться на фрагменты и выводиться из организма. Шовный материал должен обеспечить полную остановку кровотечения из сосуда или удерживать сшитые ткани до образования прочного рубца. После чего он становится инородным телом. При этом скорость потери прочности нити не должна превышать время формирования рубца.
Е. В.
Гублер, А. А. Генкен (1973), Л. П. Трояновская (1998), рассматривая живой
организм как сложную кибернетическую систему, характеризующуюся большим числом
корреляционных связей между органами и системами организма, а также наличием
внутренней согласованности всех физиологических процессов, считают, что время
биодеструкции и биодеградации хирургических шовных материалов может являться
отражением функционального состояния организма.
 |
Насколько важны атравматические свойства нити, можно понять поданным В. В. Юрлова (1999), который, перейдя при наложении кишечных анастомозов от неатравматической иглы и крученого капрона к атравматическим иглам и монофиламентному шовному материалу, снизил частоту развития несостоятельности анастомозов с 16,1 до 1,1 %, а летальность с 23 до 3 %.
Манипуляционные свойства нити (удобство в руке) включают в себя эластичность и гибкость. Эластичность — один из основных физических параметров нити. Манипулировать жесткими нитями хирургу труднее, к тому же они больше повреждают ткани. При формировании рубца первоначально ткани воспаляются, их объем увеличивается. Эластичная нить растягивается с увеличением объема ткани, неэластичная прорезывает ткань. В то же время излишняя эластичность нити нежелательна, поскольку может обусловить расхождение краев раны. Оптимальным считается увеличение длины нити на 10...20 % по сравнению с исходным. С гибкостью нити связаны не только манипуляционные удобства для хирурга, но и меньшая травматизация ткани (В. Н. Егиев, В. М. Буянов, О. А. Удотов, 2001).
Прочность нити — еще одна важная характеристика. Чем прочнее нить, тем меньший ее диаметр допустим при ушивании. Чем меньше диаметр нити, тем меньше инородного материала мы оставляем в тканях и, соответственно, тем менее выражена их реакция. Например, применение нити условным диаметром 4/0 вместо 2/0 приводит к двукратному снижению реакции тканей.

![]() Для
рассасывающихся шовных материалов необходимо учитывать еще один пара
Для
рассасывающихся шовных материалов необходимо учитывать еще один пара
метр — скорость потери прочности.
Если нить теряет прочность быстрее, чем образуется прочный рубец, то необходимо
использовать нить большего диаметра, чтобы сохранить достаточную прочность в
течение нужного времени (В. Н. Егиев, В. М. Буянов, О. А. Удотов, 2001).
2.2. ВИДЫ ШОВНОГО МАТЕРИАЛА
«Гораздо важнее различных способов накладывания шва вопрос о материале, из которого он приготовляется».
Н. И. Пирогов
За 2000 лет до н. э. в китайском трактате о медицине был описан кишечный шов с использованием «нитей растительного происхождения». В обнаруженном Эдвином Смитом папирусе, возраст которого оценивается в 4000 лет, описано применение древними египтянами льняных нитей для хирургических швов (J. S. Goldenberg, 1959).
Caraka Samhita за 1000 лет до н. э. описал, как соединяют ткани с помощью муравьев, размах челюстей которых достигает 7 мм. Челюстями муравья захватывали края раны, и он, сводя челюсти, соединял их. После этого муравья декапитировали, а голову с челюстями оставляли в ране.
За 600 лет до н. э. индийский хирург Susruta описал различные шовные материалы — волос лошади, хлопок, лоскуты кожи, волокна деревьев и животные сухожилия.
Hieronimus A. Aquapendente из Падуи (1537—1619) ввел в медицинскую практику нити из золота, указав на инертность этого металла. До сих пор золотые нити используют в косметических салонах. Его же, по-видимому, следует считать изобретателем «комплексной нити», так как он предложил использовать «лен, пропитанный гумми».
В 1857 году J. М. Sims описал применение в качестве шовного материала нитей из серебра при ректовагинальных свищах (В. Н. Егиев, В. М. Буянов, О. А. Удотов, 2001).
Кетгутовую нить широко используют в хирургии до сих пор. Она была предложена Галеном в 175 году н. э., популяризована в 1840 году профессором хирургии из Павии Луиджи Порта и в 1868 году в Англии усовершенствована путем хромирования Джозефом Листером (J. S. Goldenberg, 1959). Кетгут был первым из известных рассасывающихся шовных материалов.
Вторым по распространенности шовным материалом является
природный шелк. Из хирургов впервые его применил Е. Т. Кохер в 1887 году.
Позже, в 1913 году, методику использования шелка усовершенствовал W. Halsted
(1913).
При более детальном изучении кетгута и шелка был выявлен целый ряд их недостатков, а именно: высокая реактогенность, ал- л.ергизирующее действие, труднопредсказуемые сроки рассасывания. Стала очевидной необходимость замены кетгута и шелка материалами, лишенными указанных недостатков.
В 40—60-х годах прошлого века появилось большое число работ, посвященных проблеме поиска новых шовных материалов. Было предложено множество нитей, среди которых встречалось немало экзотических: конский волос (Г. А. Ларина, 1950), сухожильные нити, взятые от крыс (И. В. Морхат, 1963), кошек (Ю. Г. Бронников, Э. М. Перкин, С. 3. Фрадкин и др., 1966), северного оленя (В. И. Грязнева, 1945), кенгуру (М. М. Тростанец- кий, 1921), нити из аорты (Н. Н. Фомин, 1952) и твердой мозговой оболочки крупного рогатого скота (Б. П. Каливерденко, 1979), из нервов собаки (П. М. Преображенский, 1933), из человеческой пуповины (С. Г. Быков, 1957). В качестве шовного материала применяли даже рыболовную леску (В. В. Степанянц, Р. И. Левана, 1965). Однако недостатки перечисленных материалов (сложность получения, реакция тканей, возможность инфицирования нити, неудовлетворительные механические качества) препятствовали их широкому внедрению в хирургическую практику. В настоящее время поиск ученых сосредоточен в четырех основных направлениях: 1) создание синтетических рассасывающихся нереактогенных материалов с точно известными сроками деструкции; 2) нерассасывающихся материалов с хорошими манипуляционными качествами и минимальным повреждающим действием на ткани; 3) антибактериальных шовных материалов; 4) материалов, стимулирующих процессы репарации тканей.
В 1924 году в Германии Херман и Хохль получили поливиниловый спирт, который считают первым синтетическим шовным материалом. В 1927 году в Америке Коротерс повторил открытие и назвал полученный материал нейлоном. В 30-х годах в западных лабораториях были созданы еще два синтетических шовных материала — капрон (полиамид) и лавсан (полиэфир). Уже в конце 30-х — начале 40-х годов эти материалы начали широко применять в хирургии.
В 1956 году появился принципиально новый материал — полипропилен.
В 1968 году на мировом
рынке появился первый синтетический рассасывающийся шовный материал дексон,
созданный фирмой «Davis-Geck» на основе полигликолида — полимера гликолевой
кислоты (R. W. Postlethwait, 1974). Дальнейшие исследования привели к созданию
фирмой «Ethicon» в 1972 году шовного материала на основе сополимера гликолевой
и молочной кислот в соотношении 9 : 1 (полиглактин-910), который был назван
викрилом. Через некоторое время его качества были существенно улучшены с помощью
специального полимерного покрытия, облегчающего проведение нити через ткани. В
последующие годы были разработаны
еще несколько синтетических рассасывающихся шовных материалов, таких, как
полидиоксанон (ПДС, ПДС-П), монокрил, поли- сорб, максон. Эти материалы
обладают целым рядом достоинств, что обусловливает их широкое использование в
хирургии (М. Я. Насиров, Т. Я. Будагов, 1990; С. В. Морозова, 1994; А. С.
Переверзев, В. В. Россихин, А. В. Моисеев и др., 1997).
При разработке нсрассасывающихся шовных материалов исследователи стремятся обеспечить хорошие манипуляционные качества нити, атравматичность при низкой реактогенности или полном ее отсутствии. Несмотря на то что нити из этих материалов не способны рассасываться и выводиться из организма, они находят широкое применение в хирургии благодаря своей дешевизне, удобству в работе, большой прочности (В. Г. Мишалов, Ю. А. Фурманов, 1984; И. М. Савицкая, О. А. Хвыля, В. Г. Мишалов, 1985; К. В. Лапкин, В. И. Малярчук, А. К. Аббасов и др., 1987).
Есть области хирургии, например протезирование порванных связок суставов, где без нерассасывающихся материалов обойтись просто невозможно. У нас в стране из нерассасывающихся шовных материалов наиболее широко применяют нить поликапро- амидную (капрон) и полиэфирную (лавсан).
На этапе становления находится пока одно из наиболее перспективных направлений— производство антибактериальных нитей. В нашей стране были созданы такие антибактериальные материалы, как летилан (А. Г. Бычковский, 1970; В. Г. Тюрин, А. Д. Смирнов, 1971; П. И. Толстых, 3. Ф. Василькова, Б. Н. Арутюнян и др., 1980), фторлон (П. И. Толстых, Б. Н. Арутюнян, Ю. В. Стручков и др., 1980; В. К. Гостишев, И. М. Романченко, Б. Н. Арутюнян, 1995), каноксицелл, тубоксицелл (М. Я. Насиров, Т. Я. Будагов, 1990), капрогент (А. В. Воленко, Г. П. Титова, С. И. Белых, 1995), капроаг, капромед (А. Л. Клочихин, Г. И. Марков, В. В. Шиленко- ва, 1997), абактолат (В. В. Плечев, П. Г. Корнилаев, А. X. Турьянов и др., 1995) и ряд других. К сожалению, несмотря на выраженные антибактериальные свойства некоторых нитей, широкого распространения они пока не получили. Наиболее длительное и выраженное антибактериальное свойство после сравнительных испытаний выявлено в настоящее время у капрогента.
Принципиально
важное свойство нитей — их способность угнетать или стимулировать репаративные
процессы в тканях. Большинство нитей негативно воздействует на регенерацию
тканей, некоторые являются относительно инертными, то есть не влияют на
репаративные процессы, и только очень немногие способны стимулировать
заживление послеоперационных ран (В. А. Костенко, 1997). В России разработаны
шовные материалы, способные ускорять регенерацию поврежденных тканей, — римин и биофил (В. А. Костенко, 1997).
Исследования в этой области продолжаются.
Существующие в настоящее время шовные материалы (приложение 1) классифицируют по нескольким признакам (В. М. Буянов, В. Н. Егиев, О. А. Удотов, 1993; И. В. Слепцов, Р. А. Черников, 2000).
По строению различают следующие виды нитей.
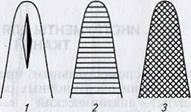
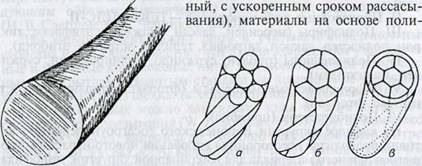
Мононить (монофиламентная нить) представляет собой единую, однородную структуру с гладкой поверхностью (рис. 2.2). Для нее характерны выраженная эластичность, отсутствие фитиль- ности и пилящего эффекта. Однако Г. М. Семенов, В. Л. Петри- шин и В. М. Ковшова (2002) указывают на то, что монофиламен- тные нити ненадежны в узле из-за выраженного скольжения поверхности. Чтобы закрепить швы из мононити, рекомендуют использовать многоярусные узлы. К указанному виду нитей относят такие широко используемые материалы, как пролен, ПДС, этилон, дермалон, максон, нейлон, суржилен, суржипро, мира- лен, дафилон, корален (флексамид), максилен, стальную проволоку и др.
Комплексная нить (ее довольно часто называют полифиламент- ной, что не соответствует современным стандартам) в зависимости от способа соединения отдельных волокон в единое целое может быть трех видов (рис. 2.3):
крученая — несколько волокон нити скручены по оси (лен, крученый шелк, капрон);
плетеная — волокна сплетены в одно по типу каната (лавсан, этибонд, мерсилен, мерсилк, нуролон, дексон И и др.);
нить с покрытием — плетеная нить, пропитанная или покрытая полимерным материалом (викрил, полисорб, суржидак, тикрон, бралон, супрамид, фиборекс, фторлинк и др).
По способности к рассасыванию (биодеструкции) в тканях
 |
условно рассасывающиеся — шелк (обработанный силиконом и вощеный), полиамид (капрон);
нерассасывающиеся — полиэфиры (мерсилен, этибонд, лавсан, суржидак, этифлекс, тикрон), полиолефины (пролен, суржипро, полипропилен, суржилен, полиэтилен), фторполимеры (фито- рэст, гортекс, фторлон, фторэкс, фторлин), металлическая проволока (стальная, нихромовая, платиновая), лен, хлопок, конский волос.
В зависимости от источника, из которого изготавливают шовные материалы, их подразделяют на следующие группы:
природные органические (биологические) — кетгут овечий и крупного рогатого скота, шелк, конский волос, нити из фасций, сухожилий, артерий, нервов, мышечных тяжей, брюшины, твердой мозговой оболочки животных, нити из пуповины человека, лен, производные целлюлозы (окцелон, кацелон, римин);
природные неорганические — металлическая проволока (стальная, нихромовая, платиновая);
полимерные искусственные и синтетические. Среди них выделяют следующие группы.
I. Производные полигл и колевой кислоты:
гомополимеры полигликолевой кислоты (дексон);
сополимер производных гликолевой и молочной кислот поли- глактин-910, из которого изготавливают викрил — плетеную нить с покрытием, состоящим из полиглактина-370 и кальция стеарата; ПГЛ (ПГК) — отечественный крученый шовный материал и ПГА — отечественный плетеный шовный материал;
сополимер гликолида и Е-капролактата (монокрил);
сополимер гликолевой кислоты и триметилена карбоната (мак- сон).
II. Производные полидиоксанона — ПДС и ПДС-П.
III. Полиэфиры (мерсилен, лавсан, суржидак, этифлекс, тикрон, полиэстер, дакрон, дагрофил, терилен, астрален, этибонд).
IV. Полиолефины (пролен, суржипро, полипропилен, суржилен, полиэтилен).
V. Фторполимерные материалы (фторэкс, фторлин, фторэст, гортекс, фторлон).
VI. Полибутэстеры (новэфил).
На
кафедре хирургии Воронежского госагроупиверситета активно проводится
всесторонняя апробация нового нерассасываю-
щегося шовного материала для ветеринарной хирургии: монофила- ментной нити из
синтетического высокомодульного материала — СВМ (Л. П. Трояновская, 1998) и
монофиламентной нити «Ру- сар-С» (П. А. Тарасенко, 2003).
Нити разработаны Всероссийским НИИ искусственного волокна (ВНИИИВЛОН). По химической природе нить СВМ представляет собой полимер третьего, а «Русар-С» — четвертого поколения группы ароматических гетероциклических амидов (полиамидов), характеризующихся высокой химической стабильностью и отличными физико-механическими показателями.
Характерные особенности СВМ и «Русар-С»: они состоят из нескольких моноволокон, которые путем кручения соединены в одну нить; не проявляют аллергенного, тератогенного, эмбрио- токсического и кумулятивного свойств. Согласно принятой классификации (Л. И. Медведев, 1964) они малотоксичны (4-й класс токсичности), и поэтому их можно рекомендовать в качестве универсального шовного материала, то есть пригодного для использования на разных органах и тканях. Нити СВМ и «Русар-С» достаточно прочные, эластичные, хорошо заметны в ране благодаря стойкой окраске цвета хаки, равномерны по толщине, с гладкой поверхностью, не набухают и не разволокняются. Как показали исследования, они характеризуются небольшой способностью к вла- гопоглощению. В то же время у некоторых мультифиламентных нитей она больше (у лавсана в 14 раз, у шелка — в 20). I. W. Martyn (1975); G. Т. Rodeheaver, J. G. Thacker (1981) установили, что такой показатель, как фитильность, у шелка (без покрытия) самый высокий по сравнению со всеми остальными нитями.
СВМ и «Русар-С» не режут ткани даже при усиленном натяжении, узлы, завязанные из них, не распускаются. Чтобы узел был прочным, достаточно двух петель (морской узел). Новый шовный материал удобен в применении.
Существует несколько систем классификации шовных материалов по толщине. Основной показатель толщины нити — ее метрический размер, который соответствует увеличенному в 10 раз значению диаметра в миллиметрах (приложение 2). На этикетках проставлен метрический размер и условный номер нити, например, кетгутовая нить диаметром 0,15...0,19 мм обозначается следующим образом: метрический размер—1,5; условный — 5,0 (Й. В. Слепцов, Р. А. Черников, 2000).
Для хирурга очень важно
знать и учитывать поверхностные свойства нити. Общеизвестно, что лучше
удерживают узел крученые и плетеные комплексные нити, чем мононити или
комплексные с покрытием. «Золотым стандартом» надежности удержания узла служат
нити из шелка, не обработанного ни воском, ни силиконом, на которых можно
завязывать узлы из двух петель без опасности их развязывания (W. Z. Sullivan,
1923). Другие комплексные нити (лавсан, капрон и др.) хорошо удерживают узел
из трех петель (Е. М. Гусева, С. А. Калашников, Л. Л. Плоткин, 1965). Однако
все они имеют серьезный недостаток — при наложении шва ткани прокольного канала
дополнительно травмируются из-за выраженного распиливающего свойства нити
(рис. 2.4). Разрушение

 |
 |
С рассасывающимися шовными материалами ситуация другая: нить рано или поздно рассосется. Казалось бы, почему не сформировать несколько «запасных» петель? Однако некоторые шовные материалы (кетгут, коллагеновые нити) вызывают в тканях выраженную клеточную реакцию, вплоть до некроза, поэтому их количество, имплантируемое в ткани, должно быть минимальным. При использовании материалов, вызывающих лишь слабовыраженную реакцию окружающих тканей (викрил, ПДС-П, монокрил, дексон, максон и др.), можно добавлять страховочные петли без риска развития серьезных осложнений, хотя про
блема нагноения в определенной степени сохраняется и здесь (И. В. Слепцов, Р. А. Черников, 2000).
При выборе шовного материала для предстоящей операции необходимо руководствоваться прежде всего не поверхностными и манипуляционными качествами нитей, а их химическим строением, способностью к биодеструкции и темпами рассасывания. Наибольшее влияние на надежность узла оказывают упругость, жесткость, прочность, эластичность нити и коэффициент ее поверхностного трения. Надежность узла можно обеспечить путем его правильного формирования, компенсировав тем самым недостатки шовного материала. Поэтому гораздо разумнее выбрать материал с хорошими химическими качествами, но с низким коэффициентом трения. Таким образом, хирург должен уметь сочетать знание строения и свойств нитей с отработанной техникой завязывания узла (Е. W. Holmlund, 1973).
Чтобы успешно использовать новый, более качественный полимерный шовный материал, хирургу нужно совершенствовать свою технику. Из-за ошибки при завязывании узла могут развиться тяжелые, порой фатальные послеоперационные осложнения. В наше время знать особенности различных шовных материалов, равно как и правила наложения швов, необходимо каждому хирургу, особенно начинающему, стремящемуся получить оптимальный результат при выполняемых хирургических вмешательствах на разных органах и тканях животного.
Контрольные вопросы
1. Какие требования предъявляют хйрурги к шовному материалу?
2. Что такое «распиливающий эффект»?
3. Какие бывают виды шовного материала?
4. Как классифицируют шовный материал?
5. В каких случаях применяют рассасывающийся шовный материал?
3. ВИДЫ ХИРУРГИЧЕСКИХ швов
3.1. ОБЩАЯ ХАРАКТЕРИСТИКА
СПОСОБОВ СОЕДИНЕНИЯ ТКАНЕЙ
Существует два основных способа соединения тканей: кровавый и бескровный. При кровавом способе ткани соединяют с помощью шовного материала или скрепок, скобок Мишеля, путем наложения швов. При бескровном края раны соединяют с помощью хирургического клея или липкого пластыря.
В каждом конкретном случае выбор способа ушивания раны и шовного материала зависит от множества факторов. Каждый шов имеет те или иные недостатки, поэтому профессор А. Н. Голиков (1953) рекомендовал учитывать не только вид шва и способ его наложения, но и сущность взаимодействия шва с тканями раны. Важнейшая задача хирурга при наложении швов — создать условия, способствующие заживлению операционной раны по первичному натяжению. Именно в этом следует видеть один из принципов правильного наложения швов на рану (Л.В. Медведева, 2001).
Правила наложения швов. Для того чтобы удержать швом травмированные ткани в соприкосновении и тем самым достигнуть полной спайки, необходимо:
предварительно провести полный туалет раны, и в первую очередь тщательно остановить кровотечение;
при наложении шва следить за тем, чтобы противоположные поверхности раны равномерно соприкасались между собой на всем протяжении;
устранить имеющиеся в ране карманы, ниши, затоки, чтобы в них не задерживались кровь, лимфа, а в случае воспаления — продукты последнего;
дренировать рану активным или пассивным дренажем;
постоянно следить за правильной конфронтацией и прилеганием друг к другу краев раны и при тенденции кожи заворачиваться внутрь или выворачиваться наружу применять соответствующие корректирующие швы;
устранить инородные предметы и сгустки крови;
иссечь сильно травмированные участки тканей острым скальпелем или ножницами.
Чтобы не инфицировать прокольные каналы шва и всю ушиваемую рану в целом, а также предупредить развитие хирургической 24
инфекции, следует строго соблюдать правила асептики и антисептики:
перед наложением швов необходимо продезинфицировать поверхность кожи вблизи, краев раны 5%-м спиртовым раствором йода или той жидкостью, которой обрабатывали операционное поле;
не применять толстые иглы и очень толстые нити, чтобы не подвергать сшиваемые ткани «распиливающему эффекту»;
защитить ушитую рану стерильной повязкой;
предоставить оперированному животному надлежащий послеоперационный уход, а также соответствующее кормление и содержание.
Виды швов. Выбор шва зависит от физико-механических свойств тканей и степени нарушения их целости. Все швы можно отнести к двум основным видам: прерывистые и непрерывные. По срокам наложения различают первичные швы, когда ткани ушивают в первые 24 ч после ранения, и вторичные, накладываемые на гранулирующие раны.
Хирургические швы бывают съемными и погружными. Съемные швы накладывают на кожу и на видимые слизистые оболочки. Их снимают после заживления тканей, то есть через 8... 10 дней с момента наложения. Погружные швы остаются в глубине тканей, где рассасываются или инкапсулируются.
На стенку полого органа или полости тела накладывают однорядные или многорядные (многоэтажные) швы. Швы для временного сближения краев раны, цель которых — удержать в ней тампоны, дренаж и т. п., называют провизорными (К. А. Петраков, П. Т. Саленко, С. М. Панинский, 2001).
Техника наложения швов. При прямолинейных ранах с ровными краями без потери вещества наложить швы довольно просто. Вообще говоря, чтобы правильно ушить такую рану, первый шов нужно наложить на ее среднюю часть.
Когда
форма ушиваемой области неправильная — извилистая или угловатая, следует
накладывать первые швы на углах раны и выдающихся местах. Если рана примыкает к
естественному отверстию (веко, губа), надо наложить первый стежок у этого
отверстия, а остальные последовательно до противоположного конца. Прокалывать
лоскуты раны необходимо под углом около 45°, удерживая пинцетом тот из них,
через который игла идет снаружи внутрь, придавливая другой край большим и указательным пальцами левой руки по обе стороны
точки, где игла должна выйти. Швы накладывают с равными промежутками. Те из
них, которые расположены на одинаковой глубине в ткани, должны находиться и на
одинаковом расстоянии от краев раны. Если надо наложить швы на глубокую рану,
то точки вкола и выхода иглы располагают на большем расстоянии от краев. Чем
глубже рана, тем более изогнутой должна быть игла. При большинстве глубоких
ран приме
няют двух- и многорядные «этажные» швы или же
восьмиобразные. Всегда лучше сначала наложить все подраневые швы, а потом уже
завязывать узлы (начиная с середины или углов) на одной стороне (со стороны
вкола или на противоположной), как можно дальше от края раны. Швы нельзя
слишком сильно стягивать, иначе ткани будут прорезываться, а края их
некротизироваться или же шовная лигатура разорвется. Узел не должен быть слишком
слабым и неровным. В этом случае рана будет зиять и создадутся предпосылки для
развития хирургической инфекции.
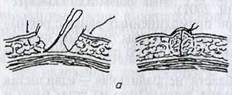
3.2. ПРЕРЫВИСТЫЕ, ИЛИ УЗЛОВЫЕ, ШВЫ
 |
|||
 |
|||
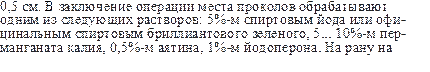 |
Узловой шов наиболее прост и удобен. Его преимущества: можно стягивать отдельные стежки, а в случае воспаления снять часть швов, чтобы дать выход раневому отделяемому, скопившейся крови, установить активный или пассивный дренаж, не опасаясь расхождения краев всей раны.
К. недостаткам узлового шва можно отнести его определенную трудоемкость, так как каждый раз надо проводить отдельную лигатуру и завязывать узел, а также необходимость в дополнительном количестве шовного материала.
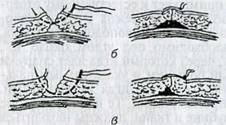
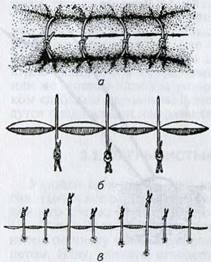
Ситуационный шов —
разновидность простого узлового шва (рис. 3.3, а, б). Первый стежок
накладывают по середине раны, а последующие два — с
таким расчетом, чтобы каждая половина раны была разделена на две равные части.
Следующие четыре стежка должны лежать на равных расстояниях между наложенными
швами. Чтобы стежки были равномерно распределены, концы нитей завязанных узлов
используют для наложения обычных узловых швов по всей линии разреза. Обрезают
концы ножницами только после того, как наложены все лигатуры. Такой шов называют
узловым, комбинированным с ситуационным (рис. 3.3, в). Ситуационный шов
используют при ушивании длинной лоскутной раны с неровными краями, так как при
обычном наложении швов из-за неправильного соединения краев раны могут
образоваться кожные складки.
![]()
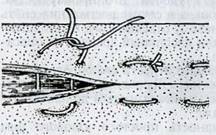
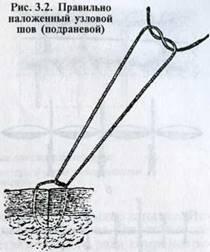
![]() Петлевидный
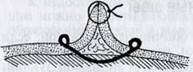
шов применяют, когда нужно закрыть широко зиящие раны (рис. 3.4), грыжевое
отверстие, а также при завороте и вывороте раневых краев. Его часто накладывают
на кожу, апоневрозы, мышцы и сухожилия.
Петлевидный
шов применяют, когда нужно закрыть широко зиящие раны (рис. 3.4), грыжевое
отверстие, а также при завороте и вывороте раневых краев. Его часто накладывают
на кожу, апоневрозы, мышцы и сухожилия.
Иглу вкалывают справа налево через оба края раны, затем, отступив на 8...10 мм от первого прокола, иглу с ниткой проводят в обратном направлении, то есть слева направо. Концы ниток связывают на правой стороне. Такими стежками закрывают всю рану или комбинируют их с узловыми швами (Э. И. Версией,
B. М. Власенко, А. Н. Елисеев и др., 2001).
Таким образом, петлевидный шов состоит из ряда петель, каждая из которых образована парой поперечных стягивающих стежков (на внутренней поверхности раны) и продольными между ними (на наружной), один из которых выполнен с узлом. При этом узлы чередуются по сторонам раны (К. А. Петраков, П. Т. Саленко,
C. М. Панинский, 2001).
Петлевидный шов можно
использовать как корректур-
Рис. 3.4. Петлевидный шов ный ПРИ Ушивании раны с вывернутыми или завернутыми краями кожи (рис. 3.5).
Петлевидный
шов Черванева—Емельяновой — разновидность вышеописанного (рис. 3.6). Его
особенность: обычный петлевидный шов снабжен
дополнительными петлями, расположенными продольно в шахматном порядке и
образующими четыре ряда. Узлы находятся только в крайних рядах, и при этом
длина стежка всегда больше расстояния между петлями, что обеспечивает полную
герметизацию операционной раны и предотвращает проникновение в нее
возбудителей хирургической инфекции (это обусловлено повышенным качеством и
прочностью средней части глубокой
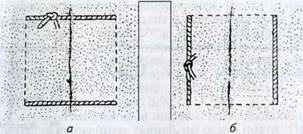 |
![]()
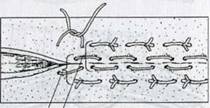
![]() Шов
с валиками предназначен для закрытия сильно зияющих ран со значительным
напряжением краев. Предварительно готовят стерильные марлевые валики или
соответствующих размеров резиновые трубки. Чем больше зияет рана, тем толще
должны быть валики (трубки). Длина валиков 1 см и толщина 0,5 см. Число
валиков (трубок) должно в два раза превышать число предполагаемых узловых
швов. Вкалывают иглу в ткани и выводят ее на таком же расстоянии от краев
раны, как и при выполнении простого узлового шва. Чтобы наложить стежок с
валиками, толстые прочные нити вводят в ушко иглы (лучше закрытое) так, чтобы
оба конца нити были одинаковой длины. Проведя нить через края раны, иглу
удаляют. Таким образом, у одного края раны расположена петля, у другого —
свободные концы нити. В петли всех стежков, расположенных на одной стороне, и
между концами лигатур на другой стороне помещают марлевые валики (резиновые
трубки).
Шов
с валиками предназначен для закрытия сильно зияющих ран со значительным
напряжением краев. Предварительно готовят стерильные марлевые валики или
соответствующих размеров резиновые трубки. Чем больше зияет рана, тем толще
должны быть валики (трубки). Длина валиков 1 см и толщина 0,5 см. Число
валиков (трубок) должно в два раза превышать число предполагаемых узловых
швов. Вкалывают иглу в ткани и выводят ее на таком же расстоянии от краев
раны, как и при выполнении простого узлового шва. Чтобы наложить стежок с
валиками, толстые прочные нити вводят в ушко иглы (лучше закрытое) так, чтобы
оба конца нити были одинаковой длины. Проведя нить через края раны, иглу
удаляют. Таким образом, у одного края раны расположена петля, у другого —
свободные концы нити. В петли всех стежков, расположенных на одной стороне, и
между концами лигатур на другой стороне помещают марлевые валики (резиновые
трубки).
 |
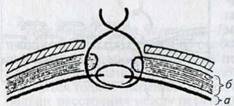
Восьмиобразный шов Микулича показан при соединении краев глубоких ран (рис. 3.8). Он препятствует образованию «мертвых пространств» в ране и, будучи поверхностным и двухэтажным, делает ненужными наружные швы. Однако в местах с большим натяжением тканей (брюшная стенка) он непригоден. В таких областях накладывают узловой шов с валиками или же различные его комбинации.
Стежки
с валиками весьма удобны при наложении на широко зияющую гранулирующую рану
вторичного или сближающего шва. Чтобы не снимать сближающий шов при повторных
обра-
ботках раны, узлы делают распускающимися. После каждой процедуры их вновь завязывают, постепенно сближая края заживающей раны.
Узловой шов с двойной петлей применяют, когда нужно ушить рану брюшной полости. Первый прокол захватывает с правого края раны мышцы вместе с апоневрозом и брюшиной; второй и третий — только брюшину слева и справа, а четвертый — с левой стороны брюшину и мышцы (рис. 3.9).
Шов, уменьшающий напряжение тканей, накладывают на раны со значительным напряжением тканей по окружности. Основная цель шва — уменьшить натяжение краев раны, предотвратить прорезывание тканей стежками или разрыв швов, сохранив прецизионность сопоставления соединяемых тканей и возможность моделирования стежков в зависимости от формы раны.
Шов накладывают сдвоенной нитью по типу узлового шва с валиками (под каждый стежок нити можно подкладывать марлевый валик или такого же диаметра резиновую трубку). Места прокола тканей должны находиться на расстоянии 2...4 см от краев раны и друг от друга. Завязав швы на валиках и тем самым сблизив края раны, в промежутки между сделанными стежками добавляют обычный узловой соединяющий шов (рис. 3.10).
 |
 Шов металлическими
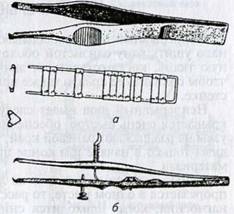
скобками Мишеля употребляют только при асептических ранах на коже. В
ветеринарной практике скобки Мишеля накладывают мелким и в некоторых случаях
крупным животным (на кожу век и соски вымени). Металлические скобки
представляют собой никелевые пластинки длиной 1 см и шириной 2,5 мм с острыми
зубчиками на концах. Обыкновенным хирургическим пинцетом или пальцами ассистент
сдвигает края раны, слегка прикладывая их друг к другу. Специальным пинцетом
Мишеля берут скобку и поперек линии разреза умеренным давлением перегибают ее
посередине. Два
Шов металлическими
скобками Мишеля употребляют только при асептических ранах на коже. В
ветеринарной практике скобки Мишеля накладывают мелким и в некоторых случаях
крупным животным (на кожу век и соски вымени). Металлические скобки
представляют собой никелевые пластинки длиной 1 см и шириной 2,5 мм с острыми
зубчиками на концах. Обыкновенным хирургическим пинцетом или пальцами ассистент
сдвигает края раны, слегка прикладывая их друг к другу. Специальным пинцетом
Мишеля берут скобку и поперек линии разреза умеренным давлением перегибают ее
посередине. Два
Рис.
3.11. Инструменты для шва
металлическими скобками;
а — пинцет и скобки Мишеля;
б— пинцет Байера
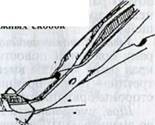 |
|||||
 |
|||||
маленьких острия, расположенных на концах скобки, входят в кожу и удерживают ее края в сближенном положении. Таким образом накладывают ряд скобок, оставляя между ними приблизительно такое же расстояние, как между стежками узлового шва, то есть 0,75... 1 см. Для лошади рекомендуют использовать пинцет и скобки Байера, которые крепче описанных ранее (Мишеля) (рис. 3.11).
Отечественная медицинская промышленность начала выпускать аппараты для наложения скобок на кожу (рис. 3.12) и для их удаления (рис. 3.13).
Указанный способ соединения раны занимает мало времени и устраняет необходимость образования канала шва. Скобка устроена так, что после наложения ее спинка находится над раной. При заживлении объем ткани, соединенной скобкой, увеличивается, однако спинка не давит на ткань и не дает поперечной полосы (в отличие от нити). Тем не менее в ветеринарной хирургии шов скобками Мишеля применяют ограниченно. Главное препятствие — малые размеры скобок, толстая кожа животных, их стремление сорвать скобки.
3.3. НЕПРЕРЫВНЫЕ ШВЫ
Непрерывный шов накладывают обычно одной ниткой, если надо ушить рану слизистой оболочки, реже — фасции и мышечную ткань, когда отсутствует зияние раны и не нужно усилий, чтобы сблизить ее края, а также при погружных швах на брюшной стенке.
Непрерывный шов имеет следующие преимущества: рана закрывается очень быстро; обеспечивается хорошая герметичность; узлы не раздражают раневой край, так как фиксация нити необходима только в начале и в конце шва; требуется меньше шовного материала.
Однако непрерывный шов не лишен недостатков: если нитка прорезается в одном месте, то расслабляются все стежки; в случае нагноения, когда приходится снимать несколько стежков, рана 32


полностью раскрывается; труднее выравнивать края раны и обеспечить одинаковое натяжение всех стежков, поэтому отмечена склонность к гофрированию тканей. В результате может сформироваться грубый нелинейный послеоперационный рубец или стеноз (на полых органах). Чтобы в некоторой степени нивелировать недостатки данного шва, следует постоянно держать нить натянутой (это не дает ослабнуть предыдущим стежкам).
Скорняжный шов используют для соединения мышц, фасций, серозных и слизистых оболочек. Им закрывают лапаротомные раны.
Достаточной длины нить вдевают в ушко (лучше закрытое) иглы так, чтобы один конец был значительно короче другого. Шьют по направлению к себе: надо постоянно следить за тем, чтобы ассистент (помощник) равномерно стягивал отдельные уже наложенные стежки, обеспечивая плотное соприкосновение краев раны и полное закрытие ее в целом. Первый стежок делают вблизи угла раны, сблизив ее края до полного соприкосновения. В месте выхода иглы завязывают первый стежок морским узлом. Затем той же ниткой зашивают рану по всей длине «через край», вкалывая иглу и извлекая ее на одинаковом расстоянии от краев раны (0,5...0,75 см) с равными промежутками (0,5... 1,5 см) между стежками. При этом нить на поверхности раны должна быть косо направлена, а в глубине лежать перпендикулярно ее краям (рис. 3.14). Последний стежок делают двойным концом нити. При этом на краю раны, где сделан последний прокол тканей, образуется ниточная петля, которую связывают с концом нити противоположного края раны морским узлом.
К недостаткам скорняжного шва можно отнести возможное образование складок и выворачивание краев раны.
Матрацный шов
накладывают одной ниткой. Он хорошо держит края раны и предохраняет их от
прорезывания, поэтому показан при сшивании тонкой и очень подвижной кожи или
легко рвущейся ткани. Первый стежок делают вблизи угла раны, как и при
скорняжном шве. Затем выполняют ряд стежков, перпендику
лярных краям раны (в глубине), и ряд стежков, параллельных им (поверх кожи), то
с одной, то с другой стороны. Закрепляют шов аналогично скорняжному (рис.
3.15).
Сапожный шов выполняют одной нитью, каждый конец которой заправлен в иглу. Пальцами обеих рук или хирургическими пинцетами поднимают края раны или участок ткани и делают складку, которую у основания удобнее зафиксировать артериальным жомом Кохера или кишечным жомом Дуаена. Складку у основания прокалывают одной иглой с ниткой и в то же отверстие с другой стороны проводят другую иглу с ниткой. Стягивают нитку так, чтобы она своей серединой образовала петлю у конца складки. Крепко стянув первый стежок, накладывают остальные тем же способом. Правильно — на расстоянии 1 см друг от друга. Дойдя до другого края складки, оба конца нити скрещивают и заканчивают прямым узлом (рис. 3.16).
Благодаря возникающему сильному натяжению этот шов чаще используют для того, чтобы вызвать омертвение охваченных нитью тканей, особенно в случае пупочной грыжи (для разрушения грыжевого мешка).
Обвивной шов выполняют так. Необходимы длинные стальные или медные булавки с плоской головкой. Для вкалывания булавок можно воспользоваться пинцетом Пеана или иглодержателем любой системы.
Сблизив края раны, прокалывают их булавкой перпендикулярно краям на расстоянии приблизительно З...5мм от краев сначала снаружи вовнутрь, а затем изнутри наружу. Далее, отступая на 1,0...1,5 см, вкалывают столько булавок, сколько необходимо, чтобы закрыть всю рану. Чтобы закрепить булавки и подтянуть края раны, берут длинную нитку, складывают ее пополам в петлю. Петлю заводят за оба конца первой булавки, скрещивают их над раной и опять заводят за концы булавки, образуя восьмиобразные туры. Сделав два-три таких тура, оба конца нитки тянуг к следующей булавке и обвивают такими же восьмиобразными турами. На последней булавке концы закрепляют морским узлом (рис. 3.17).
Шов Жели выполняют одной ниткой, концы которой заряжают в две хирургические иглы. Стежки прокладывают навстречу друг другу обеими иглами. При этом нижний этаж аналогичен верхнему (рис. 3.18).
 |
 |
Шов Вашетты — это видоизмененный скорняжный шов. Преимущество шва Вашетты перед скорняжным заключается в том, что его легче накладывать и хирург меньше подвергается риску уколоть пальцы свои и помощника. Используют иглы с ручкой и копьевидным острием (Герлаха, Ре- вердена), с ушком в острие.
Сначала делают складку на коже. Вставляют конец нитки в ушко иглы, проводят иглу острием через основание складки и извлекают нитку. Вдевают в ушко другой конец нити и извлекают иглу обратно. С одинаковой силой потянув за оба конца, формируют петлю на складке. Первый стежок сделан. Последующие выполняют аналогичным образом, с интервалом 1 см (рис. 3.19).
Обвивной шов, швы Жели и Вашетты рекомендуют использовать во время хирургического вмешательства на коже при сильном ее напряжении.
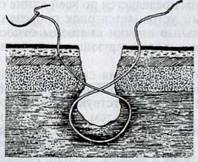
Кисетный шов применяют при колотых ранах полых органов (желудок, преджелудки, мягкая брюшная стенка, кишечник, мочевой пузырь), незначительных дефектах кожи округлой формы и при операциях на прямой кишке, а также для временного закрытия естественных отверстий. Его выполняют одной ниткой. Иглу последовательно вкалывают в ткани стенки раны и выводят наружу. Затем, потянув за концы нитки, смыкают к нити закрепляют морским узлом (р
3.4,

![]()

![]()
![]() СКЛЕИВАНИЕ ТКАНЕЙ
СКЛЕИВАНИЕ ТКАНЕЙ
Наряду с описанными способами наложения узловых и непрерывных швов, сопряженных со вторичным травмированием тканей в процессе ушивания раны, существуют бескровные
способы соединения тканей: лейкопластырем, посредством склеивания.
Для склеивания мягких тканей применяют цианакрилатные клеевые композиции: циакрин, СО-4, СО-9, СО-100, МК-6 и др. В организме животного цианакрилатный клей подвергается биодеструкции и постепенно замешается соединительной тканью. Циакрином склеивают ткани при гастро-, румено-, абомазо-, энтеро-, цисто-, гастро-, уретротомии. Однако широкого распространения этот способ соединения тканей не получил. Противопоказания к применению цианакрилатных клеев — наличие в операционной ране большого количества жировой ткани, множественные нарушения целости крупных кровеносных сосудов, сильное натяжение тканей после операции.
В 2004 году сотрудники Новосибирской государственной медицинской академии в опытах на животных продемонстрировали, что клей, в состав которого входят различные эфиры акриловой кислоты и ее производные, хорошо ложится на поврежденные ткани и образует полимерную пленку, герметично соединяющую края раны. Благодаря этому в травмированные области не попадают возбудители хирургической инфекции и, следовательно, не возникают всевозможные осложнения, ухудшающие течение послеоперационного периода. Через 1 мес после нанесения клея операционные раны полностью заживали без всякого нагноения, а клей рассасывался.
В лаборатории полимеров Московского государственного университета прикладной биотехнологии был разработан новый способ получения перевязочных материалов с лечебными свойствами. Он заключается в следующем: лекарственный препарат вводят в композицию, основой которой является биосовместимый полимер. Такой перевязочный материал полифункционален, поскольку в течение 1...2 мин после нанесения на рану безмарлевая полимерная лекарственная композиция фиксируется на коже травмированного животного, тем самым обеспечивает герметичность закрытия раны и сокращает время лечения. Особенность указанной композиции — прочная фиксация на раневой поверхности, стабильность механических и антисептических свойств.
Контрольные вопросы
1. Как правильно наложить хирургический шов?
2. Почему в тканях при наложении шва не должно быть заточных карманов, ниш, полостей?
3. Какие бывают виды непрерывных швов?
4. Какие бывают виды прерывистых швов?
5. В каких случаях применяют косметический (корректурный) шов?
4. ТЕХНИКА НАЛОЖЕНИЯ ШВОВ
4.1. ШВЫ НА КОЖУ
Независимо от того, на какую часть тела или ткань мы планируем наложить шов, всегда надо бережно относиться к краям ушиваемой раны. Следует точно сопоставить ее края, а также слои нижележащих тканей. Это обеспечит хорошее кровоснабжение, предотвратит развитие некроза и будет способствовать росту качественной грануляционной ткани. Указанные принципы принято объединять термином «прецизионность».
Узловой шов на кожу можно выполнять одномоментно, если она эластичная, тонкая (лошадь, собака, кошка, овца, свинья), или поэтапно (крупный рогатый скот). В первом случае хирургическим пинцетом фиксируют сразу оба сшиваемых края раны. Иглу, фиксированную иглодержателем, вкалывают справа налево. Прошивают край кожи и рыхлую подкожную клетчатку одновременно. На иглу через иглодержатель надавливают правой рукой так, чтобы со стороны выхода иглы показалось не только ее острие, но и часть тела. За него указательным и большим пальцем левой руки фиксируют иглу и снимают с нее иглодержатель, слегка протягивают иглу по прокольному каналу. Одновременно средним пальцем отжимают кожу в противоход игле. Затем на иглу накладывают иглодержатель у поверхности кожи и окончательно выводят ее на поверхность. Точки вкола и выхода иглы должны располагаться на одной и той же глубине и одинаковом расстоянии от раневых краев. Концы лигатур совмещают и завязывают узел.
При поэтапном наложении кожного шва действуют так же, но цикл движений в полном объеме выполняют вначале с одной стороны. Другой край кожной раны прошивают аналогичным образом. Так поступают с ранами, края которых значительно расширены.
Чтобы снизить трудоемкость операции наложения швов на толстую кожу (например, крупного рогатого скота), надо делать одномоментные встречные движения хирургическим пинцетом, фиксирующим кожу, и иглодержателем с иглой, как бы «насаживая» кожу на конец иглы, аналогично тому, как рыбак насаживает наживку на рыболовный крючок.
Важно
помнить о том, что при завязывании узла края кожи могут завернуться внутрь,
препятствуя ее заживлению. Чтобы предупредить это, края кожи удерживают двумя
хирургическими пинцетами или одним анатомическим. Последний располагают
горизонтально вдоль операционной раны, между его браншами фиксируются края
кожи. При сжатии пинцета края слегка выворачиваются
наружу.
Общепринято вкалывать и выводить иглу при ушитии кожи на расстоянии 0,5... 1,0 см от края раны. Точки должны располагаться на одной линии, строго перпендикулярно ране. Если увеличить расстояние от края раны до 1,5 см и более, то в шов захватывается слитком большое количество ткани, что ведет к гофрированию кожи, а в последующем к нарушению ее кровоснабжения и развитию грубого послеоперационного рубца. Точки вкола и выхода иглы должны располагаться строго симметрично. В противном случае сформируется искривленный рубец. Хирургическую иглу необходимо фиксировать только за тело, иначе иглодержатель довольно легко деформирует ее кончик и ушко.
Оптимальное расстояние между стежками — 1,5...2см. Частые стежки нарушают кровоснабжение в зоне шва, а при редких трудно правильно сопоставить края раны. Чтобы предупредить заворачивание краев раны, следует захватывать большее количество ушиваемых тканей. Завязывать узел надо только до тех пор, пока не удается достичь полного, прочного сопоставления краев раны. Если первый узел чрезмерно затянуть, то нарушается трофика кожи и образуются грубые поперечные полосы, располагающиеся по всей длине операционного рубца.
4.2. ШВЫ НА МЫШЦЫ
Особенность наложения шва на мышцы — максимально бережное отношение к ним. Для этого надо хорошо знать анатомию, топографическую анатомию области хирургического вмешательства, гистологию тканей и др.
Поверхности мышц перед наложением швов нужно тщательно освободить от некротизированных тканей. Швы нельзя сильно стягивать и завязывать, чтобы не нарушать процесс регенерации мышечных волокон. Швы должны обеспечить достаточную прочность соединения краев травмированной мышцы на все время формирования соединительнотканного рубца.
Швы
не должны прорезываться, поэтому мышцы лучше всего соединять с помощью
рассасывающегося материала как из естественных (кетгут), так и из
синтетических волокон. В течение длительного времени в хирургии используют нити
на основе по- лигликолевой кислоты — дексон и сополимера лактида и
гликолида — викрил со сроками
рассасывания до 90 сут. Они прочнее кетгута, вызывают незначительную
воспалительную реакцию. Однако дексон и викрил менее эластичны по сравнению с
нерассасываю- щимися материалами. Эти нити не следует применять в тех случаях,
когда нужно, чтобы швы длительно сохраняли прочность (ки
шечные соустья). Чтобы увеличить прочность и уменьшить «распиливающий эффект»,
используют комбинированные нити из викрила с полиглактином-910. Покрытие
уменьшает надежность нитей в узле. Значительный срок биодеградации (до
180...200 сут) и большую прочность имеют монофиламентные материалы, такие, как
полидиоксанон (ПДС, ПДС-П) и политриметиленкарбо- нат (максон). Для них
характерны минимальная тканевая реакция и значительная эластичность. У максона
лучшие манипуляционные свойства и большая, чем у ПДС, прочность в узле. Это
способствует его широкому применению (Г. М. Семенов, В. Л. Пет- ришин, М. В.
Ковшова, 2002).
Кетгут — наиболее реактогенный материал из всех применяемых на сегодняшний день. Это единственная нить, которая вызвала реакцию анафилактического шока. Экспериментальными исследованиями показано, что при ушивании чистой раны кетгутом достаточно ввести в нее 100 микробных тел стафилококка, чтобы вызвать нагноение. Кетгутовая нить даже при отсутствии микробов может вызывать асептические некрозы тканей. Еще один минус — непредсказуемые сроки потери прочности и рассасывания. В среднем кетгут рассасывается в течение трех недель, однако эти сроки могут варьировать от 2 дней до бмес. При этом в течение первых пяти дней кетгутовая нить теряет до 90 % своей прочности. Если сравнивать нити одинакового диаметра, прочность кетгутовых меньше, чем синтетических рассасывающихся (В. Н. Егиев, В. М. Буянов, О. А. Удотов, 2001).
Реакция воспаления на шелковую нить немного меньше выражена, чем на кетгут. Шелк также вызывает асептическое воспаление вплоть до развития некрозов. При ушивании асептической раны шелковой нитью оказалось достаточно 10 микробных тел стафилококка (в норме необходимо сто тысяч микробных тел), чтобы вызвать нагноение раны.
Шелк характеризуется выраженной сорбционной способностью и фитильностыо, поэтому он может служить источником микробов. Кроме того, шелк относится к материалам со сроком рассасывания от 6 мес до 1 года (Л. П. Трояновская, 1998; В. Н. Егиев, В. М. Буянов, О. А. Удотов, 2001; П. А. Тарасенко, 2003).
На мышцы чаще всего накладывают узловые швы, реже петлевидные, на расстоянии 3...5 см друг от друга. Толщу мышц прошивают вместе с плотно приращенной к ним собственной фасцией. Необходимо прошивать всю толщу мышцы. Поверхностные швы могут стать причиной образования внутримышечной гематомы с последующим ее нагноением.
Накладывать швы на мышцы следует только круглой иглой, а не трехгранной, режущей ткани, перпендикулярно линии разреза или разрыва волокон. Стягивать шовные лигатуры на мышце и завязывать их узлом необходимо осторожно, чтобы они не соскальзывали с краев мышцы.
4.3. ШВЫ НА СУХОЖИЛИЯ
Их приходится накладывать при ранениях и пластике сухожилий. Мышца при этом должна быть полностью расслаблена. С этой целью прибегают к общей или проводниковой анестезии. Сухожилия, состоящие из продольных волокон, нужно сшивать прочными нитями, атравматическими иглами круглого сечения. Предпочтение отдают поперечным швам, поскольку при наложении обычного возможно разволокнение и разрыв сухожилия. Ю. Ю. Джанелидзе (1936) указывал, что швы, накладываемые на сухожилия, должны удовлетворять определенным требованиям:
быть легко выполнимыми;
в минимальной степени нарушать кровообращение, для чего в узлы и петли захватывают небольшое количество сухожильных пучков;
сохранять гладкую, скользящую поверхность сухожилия (то есть на его поверхности должно оставаться или выступать минимальное число стежков и узлов);
крепко удерживать концы и не допускать разволокнения сухожилий;
над сухожилием должно быть, по возможности, восстановлено фасциальное или синовиальное влагалище;
не травмировать кольцевые и крестообразные части фиброзных влагалищ, которые служат своего рода направляющими каналами сухожилий.
Решающее значение для успешного наложения сухожильного шва имеет время операции. Первичный сухожильный шов применяют по В. Д. Чаклину (1964): при чистой (резаной) ране сгибателей в период до 24 ч после повреждения; при резаных ранах разгибателей в период до 48 ч.
Раздавленные концы сухожилий необходимо отсечь. Если сухожилие повреждено острым предметом, то можно его лишь промыть и раневую поверхность высушить стерильным ватно-марлевым тампоном. Чтобы сухожилие не пересыхало, по ходу операции его орошают изотоническим раствором натрия хлорида. Из многочисленных вариантов сухожильных швов в ветеринарной хирургии заслуживают внимания следующие: по Кюнео, по Ланге, по Тихонину.
Шов Кюнео выполняют так. Конец сухожилия прошивают под прямым углом к его продольной оси, затем проводят оба конца нити под углом 45° внутри ствола сухожилия, выводят на поверхность и снова проводят внутри ствола. Так же прошивают второй конец сухожилия. Сближая оба конца сухожилия, стягивают нить, концы завязывают (рис. 4.1). После ушития кожной раны узловыми швами на конечность накладывают гипсовые повязки: оконча- тую или мостовидную (рис. 4.2) либо транспортные шины: Обухова или Кононка (рис. 4.3), чтобы помешать швам разойтись и
|
|

иммобилизировать конечность в положении максимальной разгрузки сухожилия.
Шов Ланге— зигзагообразный, проходит через толщу концов сухожилия; при этом поперечные стежки располагаются то на близком расстоянии друг от друга, то на более отдаленном. Затягивая шов, сближают концы сухожилия до полного соприкосновения и завязывают нити узлом (рис. 4.4).
Шов Тихонина'. первый стежок накладывают по продольной оси сухожилия на расстоянии 0,5 см от линии разреза; второй — в поперечном направлении по отношению к длинной оси сухожилия на расстоянии 1 см от линии разреза; третий — в том же направлении, отступив вверх от второго стежка на 1... 1,5 см. Узлы располагают с разных сторон сухожилия (рис. 4.5).
4.4. КИШЕЧНЫЕ ШВЫ
Особенности наложения кишечных швов. Первое упоминание о кишечных швах, применявшихся хирургами древности, встречается в работах Celsus, однако впервые рисунок кишечного шва как документ был помешен в руководстве по хирургии «Text of Surgery» (1739).
Кишечные швы накладывают на полые органы желудочно-кишечного тракта, покрытые серозной оболочкой (желудок, кишечник, пищевод), а также на мочевой и желчный пузыри. Принципы кишечного шва основаны на быстром склеивании соприкасающихся серозных оболочек выпавшим фибрином и их последующем сращении, так как процесс заживления на уровне мышечной и слизистой оболочек протекает медленно. Установлено, что соединенные поверхности серозной оболочки через 12... 14 ч надежно склеиваются между собой. Через 24...48 ч серозные слои прочно срастаются, тем самым обеспечивается полная герметичность полого органа.
Чтобы достичь герметичности при наложении кишечного шва, надо соблюдать следующие правила. Расстояние между стежками должно быть 0,5...0,8 см. В зависимости от толщины стенок сшиваемых органов расстояние от края сшиваемого органа до вкола иглы 0,4...0,8 см (для кишки) или 0,4... 1 см (для желудка). При операциях на желудке и тонкой кишке В. Н. Егиев, В. М. Буянов, О. А. Удотов (2001) рекомендуют использовать нити условным диаметром 3/0...4/0, при операциях на толстой кишке — 4/0...5/0.
Чтобы уменьшить травмирующее воздействие на серозную оболочку, нужно использовать нити небольшой толщины постоянного диаметра, лучше синтетические, заправленные в круглые колющие иглы.
Гладкие, продольные и кольцевые мышцы кишечника придают эластичность линии шва, поэтому захватывание мышечной обо- 42
ломки — непременный атрибут практически любого кишечного шва. Соединение подслизистой оболочки обеспечивает механическую прочность шва, а также его хорошую васкуляризацию. Важно скрепить края слизистой оболочки, чтобы достичь надежного гемостаза и хорошей адаптации краев раны. Через линию шва слизистой оболочки могут распространяться возбудители хирургической инфекции на всю толщину кишечной или желудочной стенки, а также в брюшную полость (Г. М. Семенов, В. А. Петри- шин, М. В. Ковшова, 2002).
Кишечная стенка представляет собой многослойный биополимер, механическая прочность наружных оболочек которого (серозной и слизистой) очень мала. Мышечный слой характеризуется определенной прочностью при растяжении, но при давлении на него ведет себя как вязкая жидкость. У подслизистого слоя складчатая структура (М. Н. Ross, I.J. Romrell, I. G. Kaye, 1995). Исходя из данных сканирующей электронной микроскопии, можно утверждать, что подслизистый слой толстой кишки по своему строению напоминает подвижную коллагеновую решетку (I. Orberg, 1983; G. Gabella, 1987; J. Komuro, 1988). Коллагеновые волокна представляют собой жесткую структуру с выраженными упругими свойствами (Y. С. Fung, 1992). Каждый пучок волокон по своему ходу образует «волну» (рис. 4.6), которая исчезает (распрямление пучка) при незначительном, примерно на 3...5 %, удлинении кишки (I. Orberg, 1982; L. Klein, 1983).
Знание толщины подслизистого слоя имеет важное значение для хирургии желудочно-кишечного тракта. Подслизистый слой — единственный слой кишечной стенки, обусловливающий прочность межкишечного соустья, и именно за него фиксируют лигатуру шва (В. М. Буянов, 1999, 2000).
При завязывании лигатуры на кишечной стенке вытесняется жидкость из сжимаемой ткани и фиксируется нить за ее соединительнотканную основу. При давлении на кишечную стенку в
процессе вытеснения жидкости коллагеновые пучки распрямля

![]() (В. Н. Егиев,
2002).
(В. Н. Егиев,
2002).
В результате коллективного опыта хирургов сформулированы следующие принципы наложения кишечного шва:
герметичность (достигается тщательным наложением шва при достаточном захвате в него сшиваемых тканей);
предупреждение выпадения слизистой оболочки между наложенными швами;
иммобилизировать конечность в положении максимальной разгрузки сухожилия.
Шов Ланге — зигзагообразный, проходит через толщу концов сухожилия; при этом поперечные стежки располагаются то на близком расстоянии друг от друга, то на более отдаленном. Затягивая шов, сближают концы сухожилия до полного соприкосновения и завязывают нити узлом (рис. 4.4).
Шов Тихонина. первый стежок накладывают по продольной оси сухожилия на расстоянии 0,5 см от линии разреза; второй — в поперечном направлении по отношению к длинной оси сухожилия на расстоянии 1 см от линии разреза; третий — в том же направлении, отступив вверх от второго стежка на 1... 1,5 см. Узлы располагают с разных сторон сухожилия (рис. 4.5).
4.4. КИШЕЧНЫЕ ШВЫ
Особенности наложения кишечных швов. Первое упоминание о кишечных швах, применявшихся хирургами древности, встречается в работах Celsus, однако впервые рисунок кишечного шва как документ был помещен в руководстве по хирургии «Text of Surgery» (1739).
Кишечные швы накладывают на полые органы желудочно-кишечного тракта, покрытые серозной оболочкой (желудок, кишечник, пищевод), а также на мочевой и желчный пузыри. Принципы кишечного шва основаны на быстром склеивании соприкасающихся серозных оболочек выпавшим фибрином и их последующем сращении, так как процесс заживления на уровне мышечной и слизистой оболочек протекает медленно. Установлено, что соединенные поверхности серозной оболочки через 12...14ч надежно склеиваются между собой. Через 24...48 ч серозные слои прочно срастаются, тем самым обеспечивается полная герметичность полого органа.
Чтобы достичь герметичности при наложении кишечного шва, надо соблюдать следующие правила. Расстояние между стежками должно быть 0,5...0,8 см. В зависимости от толщины стенок сшиваемых органов расстояние от края сшиваемого органа до вкола иглы 0,4...0,8 см (для кишки) или 0,4...1см (для желудка). При операциях на желудке и тонкой кишке В. Н. Егиев, В. М. Буянов, О. А. Удотов (2001) рекомендуют использовать нити условным диаметром 3/0...4/0, при операциях на толстой кишке — 4/0...5/0.
Чтобы уменьшить травмирующее воздействие на серозную оболочку, нужно использовать нити небольшой толщины постоянного диаметра, лучше синтетические, заправленные в круглые колющие иглы.
Гладкие, продольные и кольцевые мышцы кишечника придают эластичность линии шва, поэтому захватывание мышечной обо- 42
|
лочки — непременный атрибут практически любого кишечного шва. Соединение подслизистой оболочки обеспечивает механи |
|
ческую прочность шва, а также его хорошую васкуляризацию. Важно скрепить края слизистой оболочки, чтобы достичь надежного гемостаза и хорошей адаптации краев раны. Через линию шва слизистой оболочки могут распространяться возбудители хирургической инфекции на всю толщину кишечной или желудочной стенки, а также в брюшную полость (Г. М. Семенов, В. А. Петри- шин, М. В. Ковшова, 2002). Кишечная стенка представляет собой многослойный биополимер, механическая прочность наружных оболочек которого (серозной и слизистой) очень мала. Мышечный слой характеризуется определенной прочностью при растяжении, но при давлении на него ведет себя как вязкая жидкость. У подслизистого слоя складчатая структура (М. Н. Ross, l.J. Romrell, I. G. Kaye, 1995). Исходя изданных сканирующей электронной микроскопии, можно утверждать, что подслизистый слой толстой кишки по своему |
|
строению напоминает подвижную коллагеновую решетку (I. Orberg, 1983; G. Gabella, 1987; J. Komuro, 1988). Коллагеновые волокна представляют собой жесткую структуру с выраженными упругими свойствами (Y. С. Fung, 1992). Каждый пучок волокон по своему ходу образует «волну» (рис. 4.6), которая исчезает (распрямление пучка) при незначительном, примерно на 3...5 %, удлинении кишки (I. Orberg, 1982; L. Klein, 1983). Знание толщины подслизистого слоя имеет важное значение для хирургии желудочно-кишечного тракта. Подслизистый слой — единственный слой кишечной стенки, обусловливающий прочность межкишечного соустья, и именно за него фиксируют лигатуру шва (В. М. Буянов, 1999, 2000). При завязывании лигатуры на кишечной стенке вытесняется жидкость из сжимаемой ткани и фиксируется нить за ее соединительнотканную основу. При давлении на кишечную стенку в |
|
процессе вытеснения жидкости коллагеновые пучки распрямля |
|
ются, тем самым прочность завязанного узла увеличивается |
|
(В. Н. Егиев, 2002). В результате коллективного опыта хирургов сформулированы следующие принципы наложения кишечного шва: герметичность (достигается тщательным наложением шва при достаточном захвате в него сшиваемых тканей); предупреждение выпадения |
|
Рис. 4.6. Модель подслизистого слоя тонкой кишки |
|
слизистой оболочки между наложенными швами; |

широкое, но без избытка, сопоставление серозных оболочек с плотным их соприкосновением;
тщательный гемостаз сшиваемых тканей;
сопоставление срезов слизистых оболочек с целью избежать рубцевания и стриктур анастомозов;
предупреждение натяжения кишечных швов.
Что касается двух видов шва, узлового и непрерывного, то каждый из них имеет свои преимущества и недостатки. Техника наложения непрерывного шва более проста и меньше отнимает времени, однако при развязывании узла или разрыве одного лишь стежка может разойтись анастомоз по всему периметру. При развязывании одного из узлов прерывистого (узлового) шва герметичность анастомоза может быть сохранена за счет соседних швов. Узловые швы характеризуются незначительным и более равномерным натяжением нитей. При их использовании в меньшей степени нарушается кровообращение в сшитых тканях. Они незначительно сужают просвет анастомоза.
Существует и другая точка зрения: при наложении непрерывного шва анастомоз более герметичен, меньше опасность выпадения слизистой оболочки между швами, лучше гемостаз, а наложение анастомоза отнимает меньше времени (В. И. Корепанов, Р. Б. Мумладзе, И. Н. Марков и др., 1995).
Однорядный кишечный шов. При наложении кишечных швов на органы желудочно-кишечного тракта Г. М. Семенов, В. Л. Петри- шин, М. В. Ковшова (2002) рекомендуют соблюдать следующие правила:
стенку пищевода надо прокалывать косолатерально от серозной оболочки к слизистой;
сквозь стенку желудка иглу нужно проводить в косом направлении, но от серозной к слизистой оболочке — в косомедиальном (если при обработке раны желудка избыток слизистой оболочки удаляется, то иглу проводят сквозь стенку перпендикулярно);
толшу стенки тонкой и толстой кишки следует прошивать строго перпендикулярно.
Шов Ламбера послужил началом для современных безопасных однорядных кишечных швов (в 1825 году автор описал технику шва). Этот шов серозно-мышечный, так как при его выполнении прокалывают только серозный и мышечные слои, чем обеспечивается высокий уровень герметичности раны. Обычно его накладывают как второй, погружной. Применяют в виде узлового или непрерывного — как самостоятельно, так и в сочетании с другими (рис. 4.7).
Для
наложения шва иглу вкалывают на расстоянии I см
от края раны, проводят только через серозный и
мышечные слои кишки и, не повреждая слизистой оболочки, выводят наружу на
расстоянии 1 см от края раны. При затягивании нити первый шов погружается
внутрь, а серозные оболочки противоположных сторон соприкасаются одна с
другой.
 |
Шов Пирогова характеризуется следующими особенностями. Н. И. Пирогов доказал важность включения в шов подслизистого слоя слизистой оболочки, придающего прочность анастомозу, и поэтому назвал свой шов однорядным экстрамукозным (серозно- мышечно-подслизистым) узловым. Стежки фиксируют морским узлом на серозной оболочке ушиваемого органа. Шов оказывается минимально деформирующим (рис. 4.8).
Шов Матешука был предложен в 1945 году. Он отличается от шва Пирогова тем, что узел располагается со стороны просвета кишки (рис. 4.9). Идея шва В. П. Матешука — облегчить миграцию нити в послеоперационный период в просвет кишечника.
Иглу вкалывают между подслизистой й мышечной оболочками и выводят в 2...4 мм от края разреза полого органа. На стенке полого органа другой стороны анастомоза нитью манипулируют в обратной последовательности.
Шов Хардера — Кула назван по именам швейцарских хирургов, которые при операциях на кишечнике предпочитают непрерыв-
 |
 |
![]()

![]() ный
серозно-мышечно-подслизистый шов (рис. 4.10). У свиней, кошек, собак на
желудке, у жвачных на рубце этот шов успешно апробировала Л. П. Трояновская (1998).
ный
серозно-мышечно-подслизистый шов (рис. 4.10). У свиней, кошек, собак на
желудке, у жвачных на рубце этот шов успешно апробировала Л. П. Трояновская (1998).
Шов накладывают одной нитью по типу скорняжного с
![]() той
оболочки. Если после наложения узловых швов всегда сохраняется опасность
просачивания кишечного содержимого между ними, то при использовании
непрерывного шва Хардера—Кула эта опасность минимальна, так как очень быстро (в
течение ближайших 8 ч после наложения шва) обеспечивается герметичность
прокольного канала за‘счет развития послеоперационного воспалительного отека тканей.
той
оболочки. Если после наложения узловых швов всегда сохраняется опасность
просачивания кишечного содержимого между ними, то при использовании
непрерывного шва Хардера—Кула эта опасность минимальна, так как очень быстро (в
течение ближайших 8 ч после наложения шва) обеспечивается герметичность
прокольного канала за‘счет развития послеоперационного воспалительного отека тканей.

![]()
![]() Шов
Тарасенко разработан на кафедре хирургии Воронежского гос- агроуниверситета
(П. А. Тарасенко, 2000). Этот однорядный серозно-мышечно-подслизистый шов
напоминает матрацный (рис. 4.11). Отличается от него тем, что каждый следующий
стежок на другой стороне располагают в шахматном порядке, отступив на 1/3
длины назад по отношению к предыдущему стежку. При стягивании нити шов полностью
закрывает предыдущий ряд стежков, как бы перехлестывая конец стежка одной
стороны началом стежка другой. Это предупреждает разрывы стенки кишки на месте
вкола иглы, а также обеспечивает широкое соприкосновение серозных оболочек и
надежную герметизацию полого органа в целом. От серозно-мышечного шва Садовского—Плахотина
шов Тарасенко отличается тем, что является серозно-мышечно-подслизистым.
Шов
Тарасенко разработан на кафедре хирургии Воронежского гос- агроуниверситета
(П. А. Тарасенко, 2000). Этот однорядный серозно-мышечно-подслизистый шов
напоминает матрацный (рис. 4.11). Отличается от него тем, что каждый следующий
стежок на другой стороне располагают в шахматном порядке, отступив на 1/3
длины назад по отношению к предыдущему стежку. При стягивании нити шов полностью
закрывает предыдущий ряд стежков, как бы перехлестывая конец стежка одной
стороны началом стежка другой. Это предупреждает разрывы стенки кишки на месте
вкола иглы, а также обеспечивает широкое соприкосновение серозных оболочек и
надежную герметизацию полого органа в целом. От серозно-мышечного шва Садовского—Плахотина
шов Тарасенко отличается тем, что является серозно-мышечно-подслизистым.
Подслизистый
слой — это «скелет» кишечной стенки, именно за него фиксируют нити при сшивании
кишки. Благодаря особой структуре подслизистого слоя (в виде
подвижной косой решетки) при деформации анастомоза нагрузки равномерно
передаются на весь подслизистый слой кишечной стенки. Установлено, что кровоток
подслизистого слоя составляет всего 1,5% общего кишечного кровотока (Е.
Dregelid, 1996), что позволяет обеспечивать сохранение его свойств в довольно
широком диапазоне нарушений микроциркуляции. Это, в свою очередь,
обусловливает минимальную перифокальную воспалительную реакцию вокруг нити,
сохраняет способность швов удерживать ткани в сближенном состоянии,
обеспечивая тем самым благоприятное течение раневого процесса в
послеоперационный период. То есть надежность межкишечного соустья практически
на 100% обеспечивается каркасной функцией подслизистого слоя, что
свидетельствует не просто о важности, а об абсолютной необходимости его
вовлечения в шов.
Двухрядный кишечный шов. Состоит из двух этажей: в качестве первого, или погружного, шва чаще используют шов Шмидена (автор предложил его в 1911 г.), в качестве второго, или наружного, — шов Ламбера, Садовского—Плахотина.
Шов Шмидена — это сквозной непрерывный шов (рис. 4.12). Первый стежок накладывают как обычно вблизи угла раны и закрепляют морским узлом, как и при скорняжном шве. Иглу всегда вкалывают со стороны слизистой оболочки и проводят через все слои стенки кишки или желудка. Помощник постоянно поддерживает нить в состоянии натяжения, что способствует подворачиванию слизистой оболочки внутрь и соприкосновению серозных оболочек. Шов Шмидена дает возможность почти герметично закрыть края раны, хорошо защищает свежую рану от вторичной инфекции и загрязнения. Чтобы достичь полной герметичности ушиваемого органа, накладывают второй, серозно-мышечный шов Ламбера, Садовского—Плахотина. Так как при наложении второго шва края раны первого погружаются в просвет полости органа, то шов Шмидена получил название погружного.
 Шов Ламбера
получил широкое распространение среди хирургов всего мира и до настоящего
времени используется как второй (наружный) ряд двухэтажных (двухрядных)
кишечных швов. Однако, как следует из оригинального рисунка автора, копия которого
помещена в работе N. Senn Enterorrhaphy: its history, technique and Status
present (IAMA, 1983. — V. 21. — P. 275—283), игла все-таки
проникает до подслизистой оболочки и, по- видимому, частично захватывает ее в
шов. Во всяком случае, положить изолированный серозно-мышечный шов, не касаясь
подслизистого слоя слизистой оболочки, невероятно
Шов Ламбера
получил широкое распространение среди хирургов всего мира и до настоящего
времени используется как второй (наружный) ряд двухэтажных (двухрядных)
кишечных швов. Однако, как следует из оригинального рисунка автора, копия которого
помещена в работе N. Senn Enterorrhaphy: its history, technique and Status
present (IAMA, 1983. — V. 21. — P. 275—283), игла все-таки
проникает до подслизистой оболочки и, по- видимому, частично захватывает ее в
шов. Во всяком случае, положить изолированный серозно-мышечный шов, не касаясь
подслизистого слоя слизистой оболочки, невероятно
трудно, более того, этот шов Рис. 4.12. Шов Шмидена
 непрочный,
ткани часто рвутся, и хирург вынужден проводить иглу глубже.
непрочный,
ткани часто рвутся, и хирург вынужден проводить иглу глубже.
Шов Черни был предложен в 1880 году как дополнение ко шву Ламбера. Цель его — сопоставить слизистые оболочки, чтобы предупредить проникновение кишечного содержимого между швами Ламбера и улучшить условия для заживления раны кишечной стенки (рис. 4.13). Это был первый в истории абдоминальной хирургии кишечный двухрядный шов, который получил всеобщее признание и широкое распространение. При формировании шва Черни как первого (внутреннего) этажа иглу вкалывают со стороны слизистой оболочки, прошивают подслизистую и мышечную, а затем совершают манипуляции в обратной последовательности на противоположной стенке органа. Этот шов может быть узловым или непрерывным, его основная функция гемостатическая, но он также придает анастомозу определенную прочность за счет включения в швы подслизистого слоя слизистой оболочки (В. И. Корепанов, Р. Б. Мумладзе, И. Н. Марков и др., 1995).
Шов Петракова характеризуется следующими особенностями. При наложении на операционную рану полых органов первого шва по Шмидену края раны погружаются в просвет полости органа, что отрицательно влияет на заживление раны и способствует образованию язвы. Учитывая это, К. А. Петраков предложил принципиально новый способ соединения краев раны полых органов. Суть его заключается в том, что края раны соединяют между собой слизистыми оболочками и, отступив 0,2...0,5 см (в зависимости от размера полости) от края раны, накладывают скорняжный шов. В этом случае ушитая рана оказывается за пределами просвета полости органа. Затем накладывают второй серозно-мышечный шов, который кроме герметичности обеспечивает полную кооптацию краев раны и закрытие ее серозной оболочкой (рис. 4.14).
Такой способ ушивания раны успешно используют при операциях на кишках, желудке, мочевом пузыре у собак и кошек, рубце у жвачных. В то же время следует помнить о том, что наложение двухрядного шва на кишечник собак и кошек вызывает значительное сужение просвета кишечника, поэтому более целесообразно у этих животных применять однорядный серозно-мышечно-под- слизистый шов.
Шов
Плахотина—Садовского заключается в следующем. От угла раны отступают на
5...7 см, накладывают один стежок, прокалывая 48
 |
 |
при этом серозно-мышечные слои, и завязывают нитку морским узлом. После этого на одной из сторон раны, отступив от ее края на 3...5 мм, вкалывают иглу, проводят ее через серозный и мышечный слои кишки параллельно краю раны и через 5 мм от места вкола выходят наружу. В следующий раз иглу вкалывают на противоположной стороне, как описано выше, но отступив назад на 1/3 длины предыдущего стежка (рис. 4.15). Этот шов предупреждает разрывы стенок кишки и при натягивании нитки обеспечивает погружение вглубь обоих этажей швов, а также плотное соприкосновение серозных оболочек. Он может быть использован не только в качестве второго этажа швов, но и быть одноэтажным.
Контрольные вопросы
1. Какие швы накладывают на кожу?
2. Какова техника их наложения?
3. Как ушивают мышцы?
4. Какие швы накладывают на сухожилия?
5. Какие существуют кишечные швы?
6. В чем отличия однорядного кишечного шва от двухрядного?
7. Какой шовный материал применяют при наложении кишечного шва?
5. ШВЫ НА МАТКУ
Большинство патологий матки (пиометра, опухоль, гидроцеле, перекручивание, выпадение, разрыв) лечат путем овариогистерэк- томии. Только при кесаревом сечении орган разрезают с последующим его ушитием. Тело матки разрезают по средней линии (рис. 5.1), где меньше всего кровеносных сосудов.
Многолетняя практика отечественных и зарубежных клиницистов (П. П. Герцен, 1998; В. Bouvy, G. Dupre, 1997) подтвердила то, что на матку в целях сохранения воспроизводительной функции животного целесообразно накладывать шов из рассасывающегося материала. Немаловажное значение имеет и сама техника ушивания. Недопустимь! сквозные проколы стенки органа по Шмидену, которые, кроме того, что травмируют, могут привести к дренированию воспалительного экссудата в перитонеальную полость, особенно при атонии мышц матки. Поэтому рану на матке обычно закрывают двумя непрерывными швами рассасывающейся мультиволокнистой нитью с оболочкой из пол и гл и колевой кислоты или полиглактина-910, а также рассасывающейся моно- волокнистой нитью из полигликоната или оплидиоксанона. Можно использовать металлизированный кетгут.
 |
Рис. 5.1. Разрез тела матки
6. ШВЫ НА МОЧЕВОЙ ПУЗЫРЬ
Наиболее общая процедура для мочевого пузыря — цистото- мия, показанием для которой служит необходимость удалить камни из органа, а также катетеризировать мочеточник или исправить его эктопию, вырезать доброкачественные и злокачественные новообразования.
Мочевой пузырь лежит на дне таза и обращен шейкой назад к его выходу, а верхушкой — в брюшную полость. Со стороны верхней стенки мочевого пузыря вблизи его шейки в орган впадают мочеточники.
Оперативный доступ длиной 6...8 см к мочевому пузырю у самки осуществляют по белой линии живота, отступив от пупка кау- дально на 1...1.5 см, а у самцов — параллельно белой линии живота, отступив на 1... 1,5 см от препуция. Пузырь вскрывают продольным разрезом длиной 2...Зсм стенки дна или его верхней части. Слизистую оболочку, обладающую большой растяжимостью, рассекают на меньшем протяжении, чем мышечную.
Швы на мочевой пузырь накладывают круглыми иглами в два этажа, пользуясь рассасывающимся шовным материалом (рис. 6.1). Первый шов — непрерывный по Ламберу, второй —по Садовскому—Плахотину. Сначала на расстоянии 3...4 мм от краев раны узловым швом соединяют все слои стенки мочевого пузыря, кроме слизистой оболочки, так как выступающие в полость пузыря нити могут стать местом отложения солей и последующего образования камней. Расстояние между швами 0,5...0,75 см.

![]() В идеале шовный материал,
предназначенный для операций на мочевом пузыре, должен быть устойчивым, то есть
сохраняться 14...21 день — до тех пор, пока не заживет стенка органа, инертным,
не способствовать образованию камней, а инфекция и моча не должны убыстрять его
рассасывание. Применять нерас- сасывающиеся шовные материалы не следует из-за
их очень большой устойчивости.
В идеале шовный материал,
предназначенный для операций на мочевом пузыре, должен быть устойчивым, то есть
сохраняться 14...21 день — до тех пор, пока не заживет стенка органа, инертным,
не способствовать образованию камней, а инфекция и моча не должны убыстрять его
рассасывание. Применять нерас- сасывающиеся шовные материалы не следует из-за
их очень большой устойчивости.
Проведенные недавно экспериментальные исследования показали, что использование полигликолевой кислоты и полиглактина-910 в хирургии мочевого пузыря
противопоказано. Эти вещества in vitro претерпевают исключительно быстрый гидролиз (от нескольких часов до нескольких дней) при помещении их в инфицированную либо в щелочную среду. Хороший компромисс — использование моноволокнистых нитей из полигликоната или полидиоксанона. Первые остаются достаточно прочными в течение 1...2 нед независимо от типа микроорганизмов, инфицирующих мочу, а также от pH мочи. Вторые демонстрируют высокую устойчивость в случае заражения Esherichia coli, но теряют прочность в течение недели при инфекции, вызванной Proteus spp., а также в случае щелочной pH мочи (Т. D. Schiller, Е. A. Stone, В. S. Gupta, 1993). Для кошек и собак пригодны нити 1.,.3-го номера. Идеальный шов для мочевого пузыря должен анатомически смыкать края стенки, не проникая в просвет, обеспечить быстрое и качественное заживление.
7. ЛАПАРОТОМИЯ
Посредством лапаротомии (разрез брюшной стенки) получают доступ к брюшным и тазовым органам при выполнении на них различных операций. Иногда к лапаротомии прибегают с диагностической целью,
Главные требования, предъявляемые к рациональным разрезам нижней брюшной стенки (нижней лапаротомии), сводятся к сохранению целости нервов (иначе могут развиться атрофические изменения в мышцах и образоваться травматические невромы в рубце) и особенно прямой и косой внутренних брюшных мышц.
При нижней лапаротомии в зависимости от цели операции требуются различные продольные разрезы: срединный (медианный) или боковые (парамедианные). Среди последних различают разрезы: а) через прямую мышцу живота (трансректальный); б) в обход прямой брюшной мышцы со стороны белой линии. Реже используют косые разрезы, например в области мечевидного хряща.
Срединный разрез проходит по белой линии живота. Он может быть как в предпупочной, так и в позадипупочной части, но не в области пупка. У самцов позадипупочный срединный разрез противопоказан, так как вынужденное смещение препуция в сторону усложняет лапаротомию.
Разрезают стенку путем послойного рассечения кожи, рыхлой клетчатки, белой линии и брюшины. В предпупочной области у самцов (кроме лошадей) разъединяют расположенную под кожей препуциальную мышцу. Брюшину, предварительно захватив ее в складку хирургическим пинцетом, рассекают остроконечными скальпелем или ножницами, а затем расширяют отверстие ножницами, контролируя пальцем или желобоватым зондом, введенным в брюшную полость.
Окончив основную операцию, рану брюшной стенки закрывают наглухо трехэтажным швом: первый — это непрерывный на брюшину по типу скорняжного, второй — узловой на белую линию (мышечно-апоневротический слой) и третий — на кожу (лучше с валиками). У мелких животных ограничиваются двухэтажным швом: первым захватывают брюшину и мышечно-апоневротический слой, а вторым — кожу. У крупных животных наружный шов должен быть комбинированным: уменьшающим напряжение (с валиками) и прерывистым узловым.
При
зашивании брюшины старательно избегают того, чтобы стежки захватывали стенку
кишки; с этой целью используют раз
личные приемы: а) вводят в брюшную полость палец (у крупных животных кисть
руки), повернув ладонь к брюшной стенке, и отодвигают кишку от раны; швы на
брюшину в этом случае накладывают, контролируя процесс пальцем; б) вводят в
брюшную полость плоские резиновые баллоны и надувают их воздухом; перед
завязыванием последнего узла воздух выпускают и вытягивают баллон через
оставленную узкую щель; в) подтягивают в углах раны брюшину двумя
кровоостанавливающими пинцетами наружу и соединяют ее швами под визуальным
контролем.
Исходя из многолетних собственных наблюдений автора и литературных данных, можно считать, что целесообразнее герметизировать перитонеальную полость двухэтажным швом. Первый . этаж — непрерывный скорняжный шов рассасывающимся материалом (металлизированный кетгут), а второй — узловой с валиками (по П. П. Герцену, 1998) с захватом кожи, подкожной клетчатки, желтой брюшной фасции и прямой мышцы живота (рис. 7.1).
Польские хирурги (Е. Komar, К. Karpinski, 1975) также считают, что послойное сшивание слоев брюшной стенки очень трудоемко и не позволяет удалять шовный материал в послеоперационный период. Поэтому они предложили накладывать узловой шов с захватом всех слоев брюшной стенки. При этом кожу прокалывают на расстоянии 1...1,5 см от края раны, .мышцы — 1,5...2 см, а брюшину—0,5...1 см от края. То же самое делают с другой стороны раны, только в обратном направлении. Промежутки между швами — около 1,5 см.
В качестве шовного материала рекомендуют использовать не- рассасывающиеся нити: СВМ, «Русар-С», лавсан, нейлон, полипропилен, а также рассасывающиеся — мультиволокнистые из по- лигликолевой кислоты или из полиглактина-910, металлизированный кетгут.
 Срединный разрез занимает мало времени, обеспечивает хороший
доступ к органам брюшной полости, сопровождается незначительным кровотечением
и относится к наименее травматичным, так как при нем сохраняется целость
нервов, сосудов и мышц
Срединный разрез занимает мало времени, обеспечивает хороший
доступ к органам брюшной полости, сопровождается незначительным кровотечением
и относится к наименее травматичным, так как при нем сохраняется целость
нервов, сосудов и мышц
Рис. 7.1. Схема наложения
сквозного
шва на брюшную
стенку с захватом
мышечно-фасциального слоя
(по П. II. Герцену):
1 — концы ниток подготовлены
для второго валика; 2— прямая мышца живота;
3— желтая брюшная фасция; 4 — край рассеченной кожи; 5—первый зафиксированный валик; <5 —линия рассечения
прямой мышцы живота;
7—концы ниток оставлены для третьего
валика
брюшной стенки.
Недостатками его следует считать: сравнительно медленное срастание краев раны в
толще фиброзной белой линии и формирование недостаточно прочного рубца, что
может привести к образованию послеоперационных грыж. Поэтому у крупных
животных, у которых сильно напряжена брюшная стенка, срединный разрез
используют редко, так же как и у молодых (например, у подсосных поросят), у
которых во время такой операции часто повреждается еще не запустевшая пупочная
вена или зародышевый мочевой проток.
Боковой разрез через прямую брюшную мышцу выполняют на расстоянии 1...2см (2....Зсм) сбоку и параллельно белой линии. Рассекают кожу, рыхлую клетчатку и наружную стенку влагалища прямой брюшной мышцы, после чего последнюю разъединяют по ходу волокон тупым путем (сухожильные перемычки — ножницами). Рассекают внутреннюю стенку сухожильного влагалища прямой мышцы живота и брюшины, которые разъединяют острым путем. Рану ушивают непрерывным швом (брюшина и внутренняя стенка сухожильного влагалища), узловым (мышца, наружная стенка влагалища, подкожная клетчатка и кожа).
При этом разрезе рана заживает быстрее, образуется более прочный рубец, так как он находится на участке с хорошо развитой сосудистой сетью. Однако между разрезом и белой линией нередко атрофируется прямая брюшная мышца, что связано с травмированием сегментальных мышечных нервов, расположенных поперечно и неизбежно повреждаемых при продольном рассечении мышцы. Под влиянием внутрибрюшного давления потерявшая тонус атрофированная часть мышцы выпячивается. Со временем в этой области брюшной стенки может образоваться грыжа. Иногда на концах пересеченных нервов развиваются невромы.
Боковой разрез в обход прямой мышцы — продольный: разрезают кожу и рыхлую клетчатку, отступив 1,5...2 см от срединной линии живота. Далее осторожно, не повреждая прямую брюшную мышцу, вскрывают наружную стенку ее влагалища и отпрепаровывают от мышп в направлении к белой линии на всем протяжении разреза. Оттянув медиально кровоостанавливающим пинцетом отпре- парованную апоневротическую стенку, разъединяют прямую брюшную мышцу по белой линии и соименную мышцу другой стороны, а также рыхло соединенную с ней внутреннюю стенку' влагалища. Отодвинув мышцу раневым крючком в сторону, вскрывают по линии кожного разреза внутреннюю стенку влагалища и брюшину.
По окончании операции сначала закрывают непрерывным швом брюшину и внутреннюю стенку влагалища; укладывают мышцу на место и подшивают ее несколькими стежками к белой линии и соименной мышце другой стороны. Затем соединяют узловым швом наружную стенку влагалища, подкожную клетчатку и кожу.
При таком разрезе благодаря сохранению кровоснабжения и иннервации мышцы полностью устраняется опасность атрофии прямой брюшной мышцы и образования грыж, а мышечная прокладка между поверхностными и глубокими разрезами дает прочную раневую спайку и плотный рубец. К недостаткам этого способа можно отнести некоторую трудоемкость.
Разрезы боковой брюшной стенки более рациональны, особенно у крупных животных, так как они в большей мере, чем нижние, устраняют опасность образования послеоперационных грыж и спаек кишок с брюшиной. Большей частью прибегают к вертикальным и косым разрезам боковой брюшной стенки, а среди последних — к косым по ходу волокон косой брюшной внутренней мышцы.
Известны два способа боковой лапаротомии: а; разъединение мышечных слоев тупым путем по направлению их волокон; б) рассечение мышечных слоев по ходу кожного разреза.
Типичной лапаратомией на боковой брюшной стенке считают первый способ. После вертикального (или косого) разреза кожи, рыхлой клетчатки и фасции разъединяют рукояткой скальпеля косую брюшную наружную мышцу по ходу ее волокон, то есть спереди и сверху вниз и назад, и таким же путем, но только в противоположном направлении (сзади и сверху вниз и вперед), косую брюшную внутреннюю мышцу. Глубокие слои: поперечную брюшную мышцу, поперечную брюшную фасцию и брюшину рассекают в вертикальном направлении. По линии от маклока (наружного подвздошного бугра таза) до конца последнего ребра располагается крупная артерия — глубокая окружная подвздошная. Ее нельзя рассекать. Это следует помнить при руменотомии, кесаревом сечении.
Непрерывный шов накладывают на брюшину, а мышцы, фасцию, подкожную клетчатку и кожу ушивают узловыми швами.
8. ШОВ НА НЕРВ
Шов бывает необходим, чтобы восстановить возбудимость и проводимость на протяжении всего поврежденного нервного ствола. При травмах нервных стволов следует (по В. С. Антипенко, 1975):
обнажить место повреждения нервного ствола и выделить разошедшиеся концы;
дополнительно исследовать нерв, чтобы определить характер повреждения и возможность сшивания волокна;
обработать окружающие ткани, устранить препятствия для регенерации нерва;
иссечь размозженные концы нервного ствола;
сшить нерв конец в конец.
Фиксируют и сближают концы нерва осторожно за края эпи- нервия глазными пинцетами или специальными зажимами. Предварительно в участки центрального конца нерва под его наружную оболочку (эпинервий) вводят 1...2мл 1%-го раствора новокаина. Сшивать нерв нужно минимальным числом стежков. В качестве шовного материала используют синтетические нити минимальной толщины и атравматические иглы с острым концом.
Предварительно концы нерва укладывают так, чтобы не допустить перекручивания волокна по оси. В симметричных точках накладывают узловые швы по обеим сторонам нерва. Иглу проводят по эпинервию наружного и внутреннего краев нерва. На периферическом конце нерва, отступив 2...Змм от края, иглу вводят, а под эпинервием — выводят. На центральном отрезке нерва иглу проводят в обратном направлении: вводят со стороны торца нерва, а выводят под эпинервием на расстоянии 2...3 мм. При стягивании швов концы нерва сближают не наглухо, а с таким расчетом, чтобы между ними остался промежуток 1...2 мм (рис. 8.1).

9. МЕТОДИКА ФОРМИРОВАНИЯ УЗЛОВ
Стежок узлового шва состоит из трех элементов — кольца стежка, узла и оставленных концов нитей (рис. 9.1).
Кольцо стежка — часть нити, проходящая в толще сшиваемых тканей, располагающаяся под углом в виде замкнутого кольца. Именно оно сближает и удерживает края раны. Правильно завязанный узел самопроизвольно не распускается. Любой узел, применяемый в хирургии, имеет не менее двух петель. Часто петлю называют полуузлом.
Полуузел — элемент узла, образованный переплетением двух нитей или двух концов одной нити.
Петля узла — кольцо из нити (нитей), завершенное переплетением (полуузлом).
Простой узел (рис. 9.2) — затянутая на нити петля с одинарным переплетением (И. В. Слепцов, Р. А. Черников, 2000).
Формирование узлов —один из основных элементов любой операции. Каждый хирург должен хорошо владеть несколькими способами завязывания узлов, с тем чтобы делать это быстро и надежно. Даже один неправильно завязанный узел может обусловить развитие послеоперационного осложнения, а иногда и привести к смерти. Общие требования к хирургическому узлу:
узлов должно быть столько, сколько необходимо для надежной фиксации нити;
нельзя стягивать ткани слишком сильно, поскольку это может вызвать их некроз;
не следует слишком сильно натягивать нить, чтобы не вызвать ее разрыв;
не следует брать пинцетом узел, а также нить на месте формирования будущего узла;
узел необходимо затягивать до тех пор, пока нить не перестанет скользить;
при завязывании узла на ткани с «натяжением» нельзя ослаблять или отпускать нить, так как это ослабит узел. Лучше не натягивать ткань при ее сшивании (В. Н. Егисв, В. М. Буянов, О. А. Удотов, 2001).
В хирургии наиболее часто используют морской (мужской, прямой) и хирургический узлы. Обычный (женский, простой) узел непригоден, так как он непрочен и легко самораспускается (рис. 9.3).
В морском узле получается две петли, надетые друг на друга. Для его формирования нить в правой руке подводят под нить 58
в левой и завязывают первую петлю. Затем конец нити, удерживаемый правой рукой, помещают над нитью в левой руке и завязывают вторую петлю. Следовательно, при завязывании первой и второй петель чередуются взаимные положения концов нити. Если морской узел завязан верно, то концы нити всегда лежат параллельно стежку.
При формировании хирургического узла в первой петле нити обвивают между собой два раза, а второй узел завязывают, как морской.
Предложено большое число способов быстрого завязывания узлов. Простейший из них — завязывание узла с помощью указательного пальца (по Садовскому). В исходном положении нити должны находиться: правая в левой руке, а левая в правой руке, причем левая нить должна проходить под правой (рис. 9.4, а). Указательный палец левой руки кладут на левую нить (рис. 9.4, б), сгибая во всех суставах (охватывая нить), и кончик его подводят под правую нить (рис. 9.4, в), средний палец левой руки, отпустив конец нити, прижимают к указательному пальцу, фиксируя нить, которую сразу же извлекают из образовавшейся петли, затягивая первый узел (рис. 9.4, г, д'). Для наложения хирургического узла нить дважды обвивают указательным пальцем, а затем уже затягивают петлю (рис. 9.4, е).
|
Рис. 9.4. Техника завязывания первого узла (по Садовскому). Поясне ние в тексте |
|
Рис. 9.5. Техника завязывания второго узла (морского) (по Садовскому). Пояснение в тексте |

![]()
![]()
Чтобы сделать вторую петлю морского узла, то же самое и в том же порядке повторяют указательным пальцем правой руки, но перед затягиванием узла кисти рук нужно скрестить так, чтобы левая рука была вверху, а правая внизу (рис. 9.5).
Завязывать морской и хирургические узлы можно при помощи иглодержателя (рис. 9.6): нить протянута так, что остается только короткий конец (рис. 9.6, а). Затем конец иглодержателя проводят под, а потом над длинным концом нити (рис. 9.6, б); захватывают короткий конец нити (рис. 9.6, в), который перемещают через петлю, сформированную вокруг иглодержателя. Это завершает узел. Иглодержатель находится под длинным концом нити (рис. 9.6, е), его конец под, а затем над длинным концом нити (рис. 9.6, ж); короткий конец первого узла поднимают (рис. 9.6, з) и затягивают узел. Завязав узел, концы нитей обрезают.
При использовании полифиламентных нитей оставляют кончики нитей длиной 3 мм, монофиламентных — не менее 5 мм.
Формирование узла — ключевой момент в использовании любого шовного материала. Надежность узла различна у разных хирургов, и даже у одного и того же хирурга она меняется. Поэтому В. Н. Егиев, В. М. Буянов, О. А. Удотов (2001) рекомендуют:
используйте только те способы формирования узлов, которые вы освоили в совершенстве;

Рис. 9.6. Техника завязывания узла при помощи иглодержателя. Пояснение в тексте
постоянно тренируйтесь в завязывании узлов;
никогда не спешите при формировании узла. Скорость завязывания узла не должна снижать его качество;
если после наложения шва и завязывания узла у вас возникли сомнения в надежности последнего — удалите нить и наложите шов снова. Не рассчитывайте на то, что узел не развяжется;
не используйте в качестве дополнительных нити от швов, наложенных рядом.
Как видим, в хирургии нет мелочей. Все этапы хирургического вмешательства от начала и до конца операции взаимосвязаны и взаимообусловлены. Их нужно четко выполнять, поскольку от этого зависит исход самой операции.
10. МЕТОДИКА СНЯТИЯ ШВОВ
Сроки снятия швов варьируют в широких пределах в зависимости от локализации и динамики заживления раны. Как правило, узловые швы с линейных ран удаляют на 8...Ю-е сут. Швы снимают с помощью хирургического пинцета и остроконечных ножниц. Применять лезвие, скальпель или бритву для этой цели недопустимо.
После предварительной обработки краев раны (зоны шва) 5%-м спиртовым раствором йода хирург пинцетом захватывает один из концов нити и осторожно тянет за него (рис. 10.1). После того как покажется участок нити белого цвета (длиной 2...Змм), располагавшийся в прокольном канале толщи кожи и ее подкожной клетчатке, хирург подводит под этот участок острую браншу ножниц и пересекает нить у поверхности кожи.
После того как нить пересечена, начинают ее вытягивать, поддерживая кожу приоткрытыми кончиками ножниц. Натягивая нить вверх, в направлении рубца, ее легко извлекают вместе с узлом. Тянуть нить в сторону от рубца нельзя, так как могут разойтись сопоставленные края раны. Кожу еще раз обрабатывают 5%-м спиртовым раствором йода.
В случае непрерывного шва подтягивают и перерезают нить под одним из узлов, затем под каждым стежком отдельно, чтобы через прокольные каналы не ташить участки лигатур, соприкасавшиеся с внешней средой. Завершают работу рассечением нити под вторым узлом. Кожу смазывают 5%-м спиртовым раствором йода.

Рис. 10.1. Техника снятия кожного шва
Для того чтобы снять обвивной шов, достаточно всего лишь извлечь булавки, и нитки спадут сами. Затем кожу смазывают 5%-м спиртовым раствором йода.
Контрольные вопросы
1. Каково строение стежка узлового шва?
2. Какие бывают виды узлов?
3. Чем отличается хирургический узел от морского?
4. От чего зависит прочность завязанного узла?
5. Каким должно быть положение узла относительно линии разреза?
6. Какова методика снятия шва?
7. Каковы особенности снятия прерывистого и непрерывного швов?
ПРИЛОЖЕНИЯ
|
1. Некоторые современные шовные материалы |
|||
|
Название материма |
Фирма-производитель |
Основные характеристики |
Размеры (USP) |
|
Рассасывающиеся шовные материалы 1. Природные органические (биологические) |
|
||
|
Catgut plain |
Braun |
Кетгут полированный |
5/0...4/0 |
|
Catgut plain |
Matsuda |
То же |
6/0...5/0 |
|
Кетгут простой (Catgut plain) |
Линтекс (Санкт-Петербург) |
» |
5/0... 4/0 |
|
Gul plain |
Davis&Geck |
» |
6/0... 1/0 |
|
Catgut plain |
Ciba-Geigy Ergon Sutramed |
» |
6/0...3/0 |
|
Catgut plain |
Ethicon |
» |
6/0...1/0 |
|
Resocat |
Resorba |
» |
6/0...5/0 |
|
Surgigut (Plain-A) |
USSC |
|
7/0...3/0 |
|
Кетгут |
Медин (Екатеринбург^ |
|
5/0...3/0 |
|
Кетгут полированный |
Татхи.мфармпрепарать (Казань) |
|
— |
|
Кетгут простой |
Волоть (Москва) |
» |
5/0...5/0 |
|
Кетгут простой |
МЗКРС (Москва) |
» |
4/0... 1/0 |
|
Кетгут хромированный |
Линтекс (Санкт-Петербург) |
Кетгут хромированный |
5/0...4/0 |
|
(Catgut chrom) |
Matsuda |
То же |
6/0...5/0 |
|
Catgut chromic |
Braun |
» |
6/0...4/0 |
|
Catgut chromic |
ASSUT Sutures |
» |
— |
|
Catgut chromic |
Ethicon |
» |
6/0...3/0 |
|
Catgut chromic Catgut chromic |
Ciba-Geigy Ergon Sutramed |
» |
6/0...3/0 |
|
Gut mild chromic |
Davis&Geck |
Кетгут мягкий хромированный |
6/0...3/0 |
|
Resocat chromic |
Resorba |
Кетгут хромированный |
6/0...5/0 |
|
Softgut |
Davis&Geck |
То же |
4/0... 2/0 |
|
Surgigut (Chromic-C) |
USSC |
» |
7/0...3/0 |
|
Биофил Татхимфармпрепара- Нить из твердой мозго- ты (Казань) вой оболочки крупного рогатого скота 2. Синтетические рассасывающиеся шовные материалы |
|
||
|
BioSorb |
Alcon |
Полигликолидная плетеная — нить |
|
|
BioSorb С |
Alcon |
Полигликолидная плетеная нить с поликапролат- ным покрытием |
— |
|
Byosyn |
ussc |
Мононить на основе |
7/0...2/0 |
|
|
|
диоксанона и триметилен- карбоната |
|
|
Dexon II |
Davis&Gcck |
Полигликолидная плетеная нить с покрытием |
6/0... 2/0 |
|
Dexon Plus |
Davis&Gcck |
То же |
8/0...2/0 |
|
Dexon «Ss> |
Davis&Gcck |
Полигликолидная плете |
10/0...2/0 |
|
|
|
ная нить |
|
|
Maxon |
Davis&Geck |
Полигликолидная моно |
7/0... 1/0 |
|
|
|
нить |
|
|
PDS (Polydioxanon) |
Ethicon |
Мононить на основе по |
8/0...2/0 |
|
|
|
лидиоксанона |
|
|
PDS II |
Ethicon |
То же |
8/0...2/0 |
|
PGA Resorba |
Resorba |
Полигликолидная плетеная нить с покрытием из резолактона |
5/0...2/0 |
|
Polysorb |
USSC |
Плетеная нить с покрытием 8/0...2/0 |
|
|
Vicril |
Ethicon |
То же |
8/0...2/0 |
|
Нить ПОЛИГЛИКОЛИД- |
Медин (Екатеринбург) Плетеная полигликолидная 6/0...2/0 |
||
|
ная |
|
НИТЬ |
|
|
ПГА |
Волоть (Москва) |
То же |
4/0...2/0 |
|
ПГА |
Линтекс (Санкт-Пе |
Плетеные или'крученые |
5/0...2/0 |
|
|
тербург) |
нити с полимерным покры тием |
|
|
ПГА |
МЗКРС (Москва) |
Плетеная полигликолидная |
4/0...1/0 |
|
|
|
нить |
|
|
Название материала |
|
Фирма- производитель |
|
Основные характеристики |
|
Размеры (USP) |
Нерассаеываюшиеся шовные материалы
1. Природные органические (биологические)
Шелковые нити
|
Braided silk |
Matsuda |
Плетеная шелковая нить |
6/0...5/0 |
|
Mersilk NC-Silk |
Ethicon Braun |
To же Плетеная шелковая нить |
10/0...2/0 7/0...3/0 |
|
Silk |
Ciba-Geigy Ergon |
с покрытием Плетеная шелковая нить |
10/0...3/0 |
|
Silk «Extra» |
Sutramed Resorba |
Крученая шелковая нить |
10/0...7/0 |
|
Название материала |
Фирма-производитель |
Основные характеристики |
Размеры (USP) |
|
Sofsilk |
ussc |
Плетеная шелковая нить с покрытием |
9/0... 2/0 |
|
Twisted silk |
Matsuda |
Крученая шелковая нить |
5/0...5/0 |
|
Virgin silk |
Matsuda |
Шелковая нить |
9/0...8/0 |
|
Шелк |
Линтекс (Санкт-Петербург) |
Плетеная шелковая нить с покрытием |
5/0...4/0 |
|
Шелк |
Медин (Екатеринбург) Крученая шелковая нить |
8/0, 4/0...3/0 |
|
|
Шелк |
МЗКРС (Москва) |
Плетеная или крученая шелковая нить |
4/0...2/0 |
|
Шелк хирургический стерильный |
Татхимфармпрепараты Плетеная шелковая нить (Казань) Льняные нити |
— |
|
|
Linen |
Ciba-Geigy Ergon Sutramed |
Льняная нить |
4/0...4/0 |
|
Linen |
Ethicon |
Крученая льняная нить |
3/0...2/0 |
|
Linen «Extra» |
Resorba |
Льняная нить |
4/0...2/0 |
|
Linen Thread |
Braun To же Хлопковые нити |
4/0...4/0 |
|
|
Cotton |
Davis&Gcck |
Крученая хлопковая нить |
— |
2. Природные неорганические нерассасываюшиеся шовные материалы
|
Стальная проволока Flexon |
Davis&Geck |
Крученая нить из нержавеющей стали |
3/0...0/0 |
|
Polifil Steel |
Braun Ciba-Geigy Ergon Sutramed |
То же Нержавеющая стальная мононить |
4/0... 2/0 4/0...4/0 |
|
Steel |
USSC |
То же |
5/0...7/0 |
|
Steel |
Resorba |
Крученая нить или мононить из нержавеющей стали |
6/0...4/0 5/0...7/0 |
|
Stainless steel |
Ethicon |
Нержавеющая стальная мононить |
5/0...5/0 |
|
Wadax |
Matsuda |
Платиновая нить, покрытая тефлоном |
з/о |
|
Название материала |
Фирма- производитель |
Основные характеристики |
Размеры (USP) |
|
3. Синтетические нерассасывающиеся шовные материалы Полиамидные нити без покрытия |
|
||
|
Dafilon |
Braun |
Полиамидная мононить |
6/0...0/0 |
|
Dermaion |
Davis&Geck |
То же |
11/0...2/0 |
|
Ethilon |
Ethicon |
» |
11/0...2/0 |
|
Momofilament nylon |
Matsuda |
» |
10/0...5/0 |
|
Monosof |
ussc |
» |
11/0..2/0 |
|
Nurolon |
Ethicon |
Плетеная полиамидная нить |
6/0...2/0 |
|
Nylon |
ASSUT Sutures |
Поликапроамидная мононить |
— |
|
Nylon |
Resorba |
То же |
11/0...2/0 |
|
Surgilon |
Davis&Geck |
Плетеная полиамидная нить |
6/0...3/0 |
|
Sutron |
Ciba-Geigy Ergon Sutramed |
Поликапроамидная моно нить |
— |
|
Мононить нейлоновая |
Медин (Екатеринбург) To же |
10/0 |
|
|
Мононить полиамидная |
Медин (Екатеринбург) Полиамидная мононить |
10/0...2/0 |
|
|
Мононить поликап- |
Линтекс (Санкт-Пе- |
Поликапроамидная моно |
5/0... 1/0 |
|
роамидная |
тербург) |
нить |
|
|
Мононить поликапроамид ная |
Т атхимфармпрепараты (Казань) |
То же |
— |
|
Нить капроновая |
Волоть (Москва) |
Капроновая крученая, пле-5/0...5/0 теная нити или мононить |
|
|
Нить капроновая |
Линтекс (Санкт-Петербург) |
Крученая капроновая нить 5/0...4/0 |
|
|
Нить капроновая |
Медин (Екатеринбург) Крученая или плетеная капроновая нить |
3/O...5/O |
|
|
Нить капроновая |
МЗКРС (Москва) Полиамидные нити |
Капроновая крученая, пле-4/0...2/0 теная нити или мононить с покрытием |
|
|
Supramid |
Ciba-Geigy Ergon Sutramed |
Полиамидная нить с покрытием |
— |
|
Supramid |
Braun |
То же |
5/0...3/0 |
|
Supramid |
Sharpoint |
Плетеная полиамидная нить с покрытием |
6/0...2/0 |
|
Supramid |
Resorba |
То же |
8/0...6/0 |
|
Название материала |
Фирма-производитель |
Основные характеристики |
Размеры (USP) |
|
Supramid Extra |
ASSUT Sutures |
Плетеная полиамидная |
|
|
Resolon |
Resorba |
нить с покрытием Полиамидная мононить |
7/0...0/0 |
|
Фторлин |
Линтекс (Санкт-Пе- |
с покрытием Крученая поликапро- |
3/0... 2/0 |
|
Astralene |
тсрбург) Полиэфирные нити ASSUT Sutures |
амидная нить с фторполимерным покрытием без покрытия Плетеная полиэфирная |
|
|
Dacron |
Davis&Gcck |
нить Полиэфирная нить |
6/0...2/0 |
|
Dagrofil |
Braun |
Плетеная полиэфирная |
6/0...6/0 |
|
Maxilene |
Ciba-Geigy Ergon |
нить Полиэфирная мононить |
6/0...1/0 |
|
Mersilene |
Sutramed Ethicon |
Плетеная полиэфирная |
11/0...2/0 |
|
Miralene |
Braun |
НИТЬ Полиэфирная мононить |
7/0...1/0 |
|
Polyester |
Resorba |
Плетеная полиэфирная |
7/0...7/0 |
|
Novafil |
Davis&Geck |
НИТЬ Мононить из полибустера 10/0...2/0 |
|
|
Sutron |
Ciba-Geigy Ergon |
Полиэфирная мононить |
5/0...4/0 |
|
Лавсан (нить поли- |
Sutramed Медин (Екатеринбург) Плетеная или крученая |
4/0...4/0 |
|
|
эфирная) Лавсан (нить поли- |
Линтекс (Санкт-Пе- |
полиэфирная нить Плетеная полиэфирная |
5/0...5/0 |
|
эфирная) |
тербург) |
НИТЬ |
|
|
Лавсан крученый |
Татхимфармпрепара- |
Крученая полиэфирная |
— |
|
Лавсан |
ты (Казань) МЗКРС (Москва) |
нить Плетеная или крученая |
4/0...2/0 |
|
Полиэфир |
Волоть (Москва) |
полиэфирная нить Плетеная полиэфирная |
4/0...5/0 |
|
Bralon |
Полиэфирные нити USSC |
НИТЬ с покрытием Плетеная полиэфирная |
5/0... 1/0 |
|
Ethibond |
Ethicon |
нить с покрытием То же |
7/0...5/0 |
|
М-Deck |
Matsuda |
Плетеная полиэфирная |
6/0...3/0 |
|
Supolene |
Resorba |
нить, покрытая тефлоном Плетеная полиэфирная |
6/0...7/0 |
нить с тефлоновым покрытием
|
Название материала |
Фирма-производитель |
Основные характеристики |
Размеры (USP) |
|
Surgidac |
ussc |
Плетеная полиэфирная нить с покрытием |
7/0...5/0 |
|
Synthofil |
Braun |
То же |
6/0...3/0 |
|
Terylene |
Ciba-Geigy Ergon Sutramed |
» |
6/0...4/0 |
|
Ticron |
Davis&Gcck |
Плетеная полиэфирная 7/0...5/0 нить, покрытая силиконом |
|
|
Фторлан |
Медин (Екатеринбург^ |
Плетеная полиэфирная нить с фторполимерным покрытием |
4/0...4/0 |
|
Фторэкс |
Линтекс (Санкт-Петербург) |
То же |
4/0...4/0 |
|
Фторэст |
Татхимфармпрепара- ты (Казань) |
» |
— |
|
Фторэст |
МЗКРС (Москва) |
Крученая полиэфирная нить с фторполимерным покрытием |
4/0...2/0 |
|
Фторэст-1 |
Волоть (Москва) |
Крученая полиэфирная 3/0...2/0 нить с фторполимерным импрегнированным покрытием |
|
|
Фторэст-2 |
Волоть (Москва) Крученая полиэфирная нить с фторполимерным покрытием типа «ядро- оболочка» Полипропиленовые нити |
2/0...0/0 |
|
|
Mopilene |
Resorba |
Полипропиленовая мононить |
10/0... 1/0 |
|
Polypropylene |
Sharpoint |
То же |
6/0...2/0 |
|
Polypropiiene |
ASSUT Sutures |
» |
— |
|
Prolene |
Ethicon |
» |
10/0...1/0 |
|
Surgilene |
Davis&Geck |
» |
8/0... 1/0 |
|
Surgipro |
USSC |
» |
10/0...2/0 |
|
Мононить полипропиленовая |
Линтекс (Санкт-Петербург) |
)> |
6/0...0/0 |
|
Название материала Фирма-производитель Основные характеристики |
Размеры (USP) |
|
Мононить полипро- Медин (Екатеринбург) Полипропиленовая моно пиленовая нить Мононить полипро- МЗКРС (Москва) То же пиленовая Полипропилен Волоть (Москва) » |
10/0...2/0 4/0...1/0 4/0...5/0 |
Фторсодержашие нити
Другие синтетические нерассасываюшиеся шовные материалы
Polyethilene Davis&Geck Полиэтиленовая мононить —
Resopren Resorba Мононить из поливинил- 8/0...2/0
дендифлюорида
Антимикробные шовные материалы
|
Абактолат |
НПО «Башбиомсд» (Башкортостан) |
|
Капроат |
Репромед (Москва) |
|
Капрогент |
Волоть (Москва) |
|
Никант |
Линтекс (Санкт-Петербург) |
|
|
Другие шовные |
|
Elastic |
Matsuda |
Шелковая, лавсановая или 1/0...5/0 капроновая нить с добавлением эритромицина и полимерным покрытием
Крученая или плетеная 4/0...2/0 капроновая нить с полимерным покрытием, содержащим хлоргексидин
Крученая капроновая нить 4/0...5/0 с добавлением гентамицина
То же 5/0...4/0
материалы
Высокоэластичная синтсти-1/0...2/0 ческая нить
2.
Система обозначения хирургических шовных нитей
(no USP — Фармакопее
США)
1. Кетгутовые (коллагеновые) инти
|
0,040...0,049 |
0,4 |
9/0 |
|
0,050...0,069 |
0,5 |
8/0 |
|
0,070...0,099 |
0,7 |
7/0 |
|
0,100.-0,149 |
1 |
6/0 |
|
0,150...0,199 |
1,5 |
5/0 |
|
0,200...0,249 |
2 |
4/0 |
|
0,250- 0,299 |
2,5 |
4/0 |
|
0,300- 0,349 |
3 |
з/о |
|
0,350- 0,399 |
3,5 |
2/0 |
|
0,400..0,499 |
4 |
0 |
|
0,500-0,599 |
5 |
1 |
|
0,600—0,699 |
6 |
2 |
|
0,700...0,799 |
7 |
3 |
|
0,800—0,899 |
8 |
4 |
2. Рассасывающиеся синтетические нити
|
0,001...0,009 |
0,01 |
12/0 |
|
0,010.-0,019 |
0,1 |
11/0 |
|
0,020—0,029 |
0,2 |
10/0 |
|
0,030...0,039 |
0,3 |
9/0 |
|
0,040...0,049 |
0,4 |
8/0 |
|
0,050—0,069 |
0,5 |
7/0 |
|
0,070—0,099 |
0,7 |
6/0 |
|
0,100-0,149 |
1 |
5/0 |
|
0,150-0,199 |
1,5 |
4/0 |
|
0,200—0,249 |
2 |
3/0 |
|
0,300—0,349 |
3 |
2/0 |
|
0,350.-0,399 |
3,5 |
0 |
|
0,400.-0,499 |
4 |
1 |
|
0,500—0,599 |
5 |
2 |
|
0,600—0,699 |
6 |
3 и 4 |
|
0,700...0,799 |
7 |
5 |
3. Нерассасываюшиеся нити
|
0,001...0,009 |
0,01 |
12/0 |
|
0,010—0,019 |
0,1 |
11/0 |
|
0,020.-0,029 |
0,2 |
10/0 |
|
0,030...0,039 |
0,3 |
9/0 |
|
0,040...0,049 |
0,4 |
8/0 |
|
0,050—0,069 |
0,5 |
7/0 |
|
Диаметр (мм) |
Метрический размер |
Условный номер |
|
0,070-0,099 |
0,7 |
6/0 |
|
0,100...0,149 |
1 |
5/0 |
|
0,150-0,199 |
1,5 |
4/0 |
|
0,200...0,249 |
2 |
з/о |
|
0,300-0,349 |
3 |
2/0 |
|
0,350-0,399 |
3,5 |
0 |
|
0,400...0,499 |
4 |
1 |
|
0,500...0,599 |
5 |
2 |
|
0,600-0,699 |
6 |
3 и 4 |
|
0,700-0,799 |
7 |
5 |
|
0,800-0,899 |
8 |
6 |
|
0,900-0,999 |
9 |
7 |
|
1,000-1,099 |
10 |
8 |
|
1,100-1,199 |
11 |
9 |
|
1,200-1,299 |
12 |
10 |
РЕКОМЕНДУЕМАЯ ЛИТЕРАТУРА
•
1. Егиев В. Н., Буянов В.М., Удотов О. А. Хирургический шов. — М.: Мед- практика, 2001.—112с.
2. Егиев В. И., Маскин С. С., Егоров В. И. и др. Однорядный непрерывный шов анастомозов в абдоминальной хирургии. — М.: Медпрактика, 2002,— 100 с.
3. Корепанов В. И., Мумладзе Р. Б., Марков И. Н. и др. Кишечный шов. — М.: Типография Московского энергетического института, 1995. — 74 с.
4. Малярчук В. И., Пауткин Ю. Ф. Современный шовный материал и прецизионная техника шва в хирургии доброкачественных заболеваний внепеченочных желчных протоков. — М.: Изд-во Российского университета дружбы народов, 2000.-20с.
5. Петраков К. А., Саленко П. Т., Панинской С. М. Оперативная хирургия с топографической анатомией животных. — М.: Колос, 2001. —424 с.
6. Семенов Г. М., Петришнн В. Л., Ковшова М. В. Хирургический шов (2-е изд.). — СПб.: Питер, 2002. — 256 с.
7. Слепцов И. В., Черников Р. А. Узлы в хирургии. — СПб.: Салит-Медкнига, 2000.- 176 с.
8. Тимофеев С. В., Панинский С. М., Картушина И. А. Разъединение и соединение тканей как элементы хирургической операции. Учебное пособие. — М.: МГАВМ и Б, 2005. - 35 с.
9. Трояновская Л. П. Сравнительная клинико-морфологическая оценка нового синтетического высокомодульного материала при наложении различных видов кишечных швов в ветеринарной хирургии. — Автореф. дисс... д-ра ветерин. наук. — Воронеж, 1998.— 38 с.
ОГЛАВЛЕНИЕ,
1. ИНСТРУМЕНТЫ ДЛЯ СОЕДИНЕНИЯ ТКАНЕЙ................................................... 3
1.1. Хирургические иглы..................................................................................... 3
1.2. Иглодержатели ............................................................................................. 8
1.3. Инструменты для фиксации тканей......................................................... 10
Контрольные вопросы..................................................................................................... 12
2. ШОВНЫЙ МАТЕРИАЛ........................................................................................... 13
2.1. Требования, предъявляемые к шовному материалу.................................... 13
2.2. Виды шовного материала............................................................................ 16
Контрольные вопросы..................................................................................................... 23
3. ВИДЫ ХИРУРГИЧЕСКИХ ШВОВ......................................................................... 24
3.1. Обшая характеристика способов соединения тканей................................. 24
3.2. Прерывистые, или узловые, швы............................................................. 26
3.3. Непрерывные швы..................................................................................... 32
3.4. Склеивание тканей...................................................................................... 35
Контрольные вопросы..................................................................................................... 36
4. ТЕХНИКА НАЛОЖЕНИЯ ШВОВ.......................................................................... 37
4.1. Швы на кожу.............................................................................................. 37
4.2. Швы на мышцы........................................................................................ 38
4.3. Швы на сухожилия.................................................................................... 40
4.4. Кишечные швы.......................................................................................... 42
Контрольные вопросы..................................................................................................... 49
5. ШВЫ НА МАТКУ...................... :......................................................................... 50
6. ШВЫ НА МОЧЕВОЙ ПУЗЫРЬ.............................................................................. 51
7. ЛАПАРОТОМИЯ..................................................................................................... 53
8. ШОВ НА НЕРВ........................................................................................................ 57
9. МЕТОДИКА ФОРМИРОВАНИЯ УЗЛОВ.............................................................. 58
10. МЕТОДИКА СНЯТИЯ ШВОВ............................................................................... 63
Контрольные вопросы......... ,.......................................................................................... 64
Приложения..................................................................................................................... 65
Рекомендуемая литература.............................................................................................. 74
Учебное издание
Черванев Василий Александрович
Шовный материал и швы в ветеринарной практике
Учебное пособие для вузов
Художественный редактор В. А. Чуракова
Корректор О. М. Стерлядникова
Компьютерная верстка С. И. Шаровой
Компьютерная графика М. В. Бухаревой
Сдано в
набор 30.08.05. Подписано в печать 19.01.06. Формат 60x88 '/i6-
Бумага офсетная. Гарнитура Ньютон. Печать офсетная.
Усл. печ. л. 4,9. Уч.-изд. л. 4,71. Изд. № 06. Тираж 1000 экз. Заказ№619
ООО «Издательство «КолосС»,
101000, Москва, ул. Мясницкая, д. 17.
Почтовый адрес: 129090, Москва, Астраханский пер., д. 8.
Тел. (495) 680-99-86, тел ./факс (495)
680-14-63, e-mail: koloss@koloss.ru,
наш сайт: www.koloss.ru
Отпечатано с готовых диапозитивов в ГУП РМЭ
«Марийский полиграфическо-издательский комбинат»,
424000, г. Йошкар-Ола, ул. Комсомольская, 112
Новинки издательства «КолосС»
Основы электрокардиографии собак
Илларионова В. К., Ипполитова Т. В., Денисенко В. И.
Рассмотрен широкий круг вопросов, связанных с применением электрокардиографии в диагностике болезней сердца у собак. Большое внимание уделено электрофизиологии миокарда, методу регистрации электрокардиограммы. Подробно описаны изменения ЭКГ при ряде патологических состояний. Материал представлен в доступной и наглядной форме с использованием кардиограмм, полученных авторами в клинической практике.
Пособие предназначено для студентов вузов по специальности «Ветеринария», слушателей ФПК, практикующих ветеринарных врачей.
Цена 44 руб.
Ультразвуковая диагностика внутренних болезней мелких домашних животных
Под ред. А. М. Шабанова
Дана характеристика эхографического метода исследования, изложена методика его проведения. Приведены эхограммы с описанием признаков заболеваний сердца, органов брюшной и тазовой полости, глаза.
Для студентов вузов по специальности «Ветеринария», ветеринарных специалистов.
Цена 88 руб.
Скачано с www.znanio.ru
Материалы на данной страницы взяты из открытых источников либо размещены пользователем в соответствии с договором-офертой сайта. Вы можете сообщить о нарушении.